Опухоли забрюшинного пространства — группа образований, которые расположены в глубине между поясничными мышцами и органами полости брюшины. Они могут быть доброкачественного (липома, тератома, лимфангиома и др.) или злокачественного характера. Опухоли или кисты могут происходить из различных тканей забрюшинного пространства: жировой, соединительной, мышечной, нервной, брать начало из лимфатических узлов или кровеносных сосудов, эмбриональных элементов или нервов и т.д.
Опухоли забрюшинного пространства злокачественного происхождения (липосаркома, фибросаркома, нейролеммома, лимфангиосаркома и др.) встречаются не так часто, на их долю приходится до 0,3% от всех опухолей. Заболевание чаще диагностируется после 50 лет, и в равной степени могут появляться и у мужчин, и у женщин.
Причины
На данный момент причины развития опухолей забрюшинного пространства окончательно не установлены. Однако существует ряд факторов, способствующих их появлению:
- генетические отклонения;
- воздействие вредного излучения или химических веществ (например, гербицидов или пестицидов);
- подавление иммунитета при токсическом влиянии химических препаратов.
Существует версия, что болезнь развивается у пациентов, прошедших облучение в ходе лечения при онкологическом процессе.
Для определения вида кисты забрюшинного пространства, ее локализации к основным структурам органа и показаний к операции, а также выбора правильной тактики хирургического лечения необходимо прислать мне на личный электронный адрес полное описание УЗИ брюшной полости, данные МСКТ забрюшинного пространства с контрастом, указать возраст и основные жалобы. Тогда я смогу дать более точный ответ по вашей ситуации.
Опухоли брюшины
Доброкачественные опухоли брюшины
Являются очень редкой патологией. Причины развития неизвестны. Болезнь может годами протекать бессимптомно. В отдельных случаях опухоли брюшины достигают огромных размеров, не оказывая существенного влияния на состояние пациента. В литературе описан случай удаления липомы сальника весом 22 килограмма. При крупных узлах выявляется увеличение живота. Иногда доброкачественные опухоли брюшины становятся причиной сдавления близлежащих органов. Боли нехарактерны. Асцит возникает исключительно редко. Диагноз устанавливается по результатам лапароскопии. Показанием к операции является компрессионное воздействие новообразования на соседние органы.
Первичные злокачественные опухоли брюшины
Мезотелиомы брюшины встречаются редко. Обычно обнаруживаются у мужчин старше 50 лет. Фактором риска является длительный контакт с асбестом. Проявляются болевым синдромом, снижением массы тела и симптомами сдавления близлежащих органов. При достаточно крупных опухолях брюшины может выявляться асимметричное выпячивание в области живота. При пальпации обнаруживаются одиночные или множественные опухолевидные образования различного размера.
Характерно быстрое прогрессирование симптоматики. При сдавлении воротной вены развивается асцит. Из-за отсутствия специфических признаков диагностика злокачественных опухолей брюшины затруднительна. Нередко диагноз выставляется только после иссечения новообразования и последующего гистологического исследования удаленных тканей. Прогноз неблагоприятный. Радикальное удаление возможно только при ограниченных процессах. В остальных случаях пациенты с опухолями брюшины погибают от кахексии или от осложнений, обусловленных нарушением функций органов брюшной полости.
Псевдомиксома брюшины
Возникает при разрыве цистаденомы яичника, псевдомуцинозной кисты аппендикса или дивертикула кишечника. Слизеобразующие эпителиальные клетки распространяются по поверхности брюшины и начинают производить густую желеобразную жидкость, заполняющую брюшную полость. Обычно темпы развития этой опухоли брюшины соответствуют низкой степени злокачественности. Болезнь прогрессирует в течение нескольких лет. Желеобразная жидкость постепенно вызывает фиброзные изменения тканей. Наличие слизи и опухолевидного образования препятствует деятельности внутренних органов.
Реже выявляются опухоли брюшины высокой степени злокачественности, способные к лимфогенному и гематогенному метастазированию. При отсутствии лечения во всех случаях наступает летальный исход. Причиной гибели пациентов становятся кишечная непроходимость, истощение и другие осложнения. О наличии слизеобразующей опухоли брюшины свидетельствует увеличение размеров живота при снижении массы тела, нарушения пищеварения и желеобразные выделения из пупка.
Диагноз устанавливается на основании КТ, лапароскопии, гистологического и иммуногистохимического исследования. При злокачественных опухолях брюшины может использоваться позитронно-эмиссионная томография. При доброкачественном варианте болезни данное исследование неинформативно. Тактика лечения опухолей брюшины определяется индивидуально. В ряде случаев возможно хирургическое иссечение пораженных участков в сочетании с интраперитонеальной внутриполостной химиотерапией. При своевременном начале лечения прогноз достаточно благоприятный, особенно – при опухолях брюшины низкой степени злокачественности.
Одиночные вторичные злокачественные опухоли брюшины
Поражение возникает при прорастании злокачественных опухолей, расположенных в органах, частично или полностью покрытых брюшиной. Появление опухолей брюшины сопровождается усилением болевого синдрома и ухудшением состояния больного. При пальпации живота могут выявляться опухолевидные образования. При распаде очага в полом органе (желудке, кишечнике) наблюдаются явления прободного перитонита. В отдельных случаях первичная опухоль одновременно прорастает стенку полого органа, листки брюшины и переднюю брюшную стенку. При распаде образовавшегося конгломерата возникает флегмона мягких тканей.
Опухоли брюшины диагностируются на основании анамнеза (имеется злокачественное новообразование органа, покрытого брюшиной), клинических проявлений, данных УЗИ брюшной полости и других исследований. При ограниченном процессе возможно радикальное иссечение первичной опухоли вместе с пораженным участком брюшины. При наличии отдаленных метастазов проводится симптоматическая терапия. Пациентам с опухолями брюшины назначают обезболивающие препараты, при накоплении жидкости в брюшной полости выполняют лапароцентез и т. д. Прогноз зависит от распространенности процесса.
Канцероматоз брюшины
Злокачественные клетки, попадающие в брюшную полость, быстро распространяются по брюшине и образуют множественные мелкие очаги. На момент постановки диагноза «рак желудка» канцероматоз брюшины выявляется у 30-40% пациентов. При раке яичников вторичные опухоли брюшины обнаруживаются у 70% больных. Патология сопровождается появлением обильного выпота в брюшной полости. Больные истощены, выявляются слабость, утомляемость, нарушения стула, тошнота и рвота. Крупные опухоли брюшины могут пальпироваться через брюшную стенку.
Различают три степени канцероматоза: локальный (выявляется одна зона поражения), с поражением нескольких участков (очаги поражения чередуются с зонами неизмененной брюшины) и распространенный (обнаруживаются множественные вторичные опухоли брюшины). При недиагностированной первичной опухоли и множественных узлах брюшины клиническая диагностика в ряде случаев представляет затруднения из-за сходства с картиной туберкулезного перитонита. В пользу вторичных опухолей брюшины свидетельствует геморрагический характер выпота и быстрое повторное возникновение асцита после проведения лапароцентеза.
Диагноз устанавливается с учетом анамнеза, клинических проявлений, данных УЗИ органов брюшной полости, МСКТ брюшной полости с контрастированием, цитология асцитической жидкости, полученной при проведении лапароцентеза, и гистологического исследования образца ткани опухоли брюшины, взятого в ходе лапароскопии. В качестве дополнительной диагностической методики может применяться тест на онкомаркеры, позволяющий более точно определять прогноз, своевременно выявлять рецидивы и оценивать эффективность терапии.
При возможности полного удаления первичного новообразования и опухолей брюшины выполняют радикальные операции. В зависимости от локализации первичного очага осуществляют перитонэктомию в сочетании с колэктомией, резекцией желудка или гастрэктомией, пангистерэктомией и другими хирургическими вмешательствами. Из-за опасности обсеменения брюшной полости раковыми клетками и возможного наличия визуально неопределяемых опухолей брюшины в процессе операции или после ее окончания осуществляют интреперитонеальную гипертермическую химиотерапию. Процедура позволяет обеспечить мощное локальное воздействие на раковые клетки при минимальном токсическом действии химиопрепаратов на организм пациента.
Несмотря на использование новых методов лечения, прогноз при диссеминированных вторичных опухолях брюшины пока остается неблагоприятным. Канцероматоз является одной из основных причин гибели больных с онкологическими поражениями брюшной полости и малого таза. Средняя выживаемость больных с раком желудка в сочетании с опухолями брюшины составляет около 5 месяцев. Рецидивы после радикальных хирургических вмешательств по поводу вторичных новообразований брюшины возникают у 34% больных. Специалисты продолжают поиск новых, более эффективных методов лечения вторичных опухолей брюшины. Используются новые химиопрепараты, иммунохимиотерапия, радиоиммунотерапия, генная антисенс-терапия, фотодинамическая терапия и другие методики.
Симптомы
Болезнь в течение длительного времени может протекать бессимптомно, без нарушения работы близлежащих органов. Первым симптомом опухоли забрюшинного пространства, с которым пациент впервые обращается к врачу, является боль в животе: от незначительной — тупой и ноющей, до приступообразной и интенсивной.
Но специфические признаки отсутствуют, проявления обусловлены не видом опухоли, а ее локализацией — в верхней, нижней или боковой части забрюшинного пространства, близостью нервов, сосудов, лимфатических путей и др. Однако нарушение работы близлежащих органов развивается, когда образование достигает внушительных размеров и начинает сдавливать рядом расположенные структуры.
Возможно появление тошноты и рвоты, чередование поносов с запорами, урчание и вздутие живота. При сдавлении мочевого пузыря появляются расстройства функции мочеиспускания, при давлении на диафрагму — одышка. В некоторых случаях на стороне поражения могут появляться признаки гипотермии и гипергидроза нижней конечности — излишнего потоотделения. Сдавление крупных сосудов забрюшинного пространства опухолью приводит к отекам нижних конечностей.
При злокачественном процессе отмечается: расстройство аппетита, тошнота, быстрая утомляемость, на поздней стадии — потеря веса, повышенная температура. Опухоли забрюшинного пространства злокачественного характера могут метастазировать, чаще метастазы обнаруживаются в печени и легких.
Острый живот
В постановке диагноза острого живота огромное значение имеет правильно собранный анамнез в сочетании с грамотно проведенным физикальным осмотром. Важно выяснить, развилась ли боль остро (перфорация полого органа) или болевой синдром постепенно усиливался (перитонит); локализована ли боль в одном месте либо мигрирует; связано ли возникновение боли с приемом пищи. Рвота указывает на нарушение пассажа пищи по кишечнику механического или рефлекторного характера (кишечная непроходимость, колика). Обязательно следует выяснить, не отмечалось ли в последнее время изменения характера и частоты стула, не было ли патологических примесей в кале (кровь, слизь в виде «малинового желе» и др.).
Во время обследования уделяют пристальное внимание состоянию сердечно-сосудистой системы (ЧСС, уровень артериального давления) для своевременного диагностирования кровотечения, шока. При осмотре живота оценивается его форма (запавший или ладьевидный, напряженный — при перфорации желудка, кишечника; перераздутый и асимметричный – указывает на непроходимость кишечника), выявляются рубцовые изменения и грыжевые дефекты. Пальпация позволяет обнаружить критерии раздражения брюшины, объемные образования в животе, локализовать источник боли. При перкуссии можно определить расширение границ печени, наличие свободного газа или выпота в полости живота. При выслушивании живота кишечные шумы или значительно усиливаются (в начальных фазах непроходимости кишечника) или вообще не выслушиваются (в фазе разгара непроходимости).
Всем пациентам с подозрением на острый живот следует проводить ректальное исследование. Акцентировать внимание необходимо на обострение болезненности при надавливании пальцем на стенки ампулы прямой кишки (это говорит о наличии выпота в малом тазу). При выявлении у больного даже небольших грыжевых выпячиваний рекомендуется провести пальцевое исследование через ворота грыжи. При использовании этого приема происходит непосредственное раздражение париетального листка брюшины, поэтому болезненность и напряженность брюшной стенки будут более выражены. У детей полезно производить пальпацию органов живота в состоянии сна или седации, когда можно исключить непроизвольное напряжение брюшной стенки.
Лабораторные анализы при остром животе неинформативны, выявляют гнойно-воспалительные изменения, анемию. Однин из самых простых и доступных методов верификации катастрофы в животе — обзорная рентгенография ОБП. Пациентам в крайне тяжелом состоянии снимки производятся в горизонтальном положении (в боковой проекции), в остальных случаях исполняется рентгенография в вертикальном положении. На снимках визуализируется свободный газ в полости живота, затемнение в отлогих местах (экссудат), арки и уровни в петлях кишечника, газ в забрюшинной клетчатке. Расширенный диагностический поиск включает рентгенконтрастные исследования: в желудок или кишечник вводится газ, контрастное вещество. Если воздух или контраст попадают в свободную брюшную полость, это свидетельствует о перфорации полого органа. Если при контрастировании желудка отмечается его смещение кпереди, можно думать о панкреонекрозе. Иногда может потребоваться специализированное рентгенологическое исследование (целиакография, мезентерикография).
УЗИ ОБП позволит выявить экссудат в брюшной полости, газ в системе воротной вены, опухолевый конгломерат, инвагинат и другие патологические состояния, которые могли послужить причиной острой хирургической патологии. УЗИ является ведущим методом диагностики острой урологической и гинекологической патологии. В сложных ситуациях установить правильный диагноз поможет диагностическая лапароскопия.
Если у пациента предполагается острый живот, следует тщательно подойти к исключению состояний, имитирующих катастрофу в животе. Операция, проведенная пациенту с тяжелой соматической патологией, зачастую приводит к ухудшению его состояния и смерти. Именно поэтому при поступлении в приемный покой требуется исключить нехирургические факторы острого живота: инфаркт (ишемию) миокарда, воспаление легких, плеврит, пневмоторакс, мочекаменную и желчнокаменную болезнь (колику), кишечные инфекции.
Диагностика
Помимо лабораторных исследований (общих, кала на скрытую кровь, коагулограммы, гормональных проб, анализа на онкомаркеры и др.), назначаются инструментальные методы диагностики:
- УЗИ органов брюшной полости и забрюшинного пространства, целью обследования является уточнение локализации и размеров образования, наличия прорастания в соседние структуры и др.;
- МРТ или КТ — необходимо для уточнения степени распространенности процесса, в том числе для выявления метастазирования;
- ПЭТ — чувствительный и информативный метод, позволяющий определить микрометастазы и опухоли небольших размеров.
Рентгенография, урография, ирригоскопия и другие инструментальные методы диагностики при опухоли забрюшинного пространства назначаются по показаниям для подтверждения или исключения вовлечения в процесс других органов: легких, кишечника, мочеполовой системы и др.
Абдоминальная боль: дифференциальная диагностика, возможные лечебные подходы
П
роблема боли в животе существует потому, что боли могут сопровождать чрезвычайно большое число заболеваний. Причиной болей в брюшной полости является одна из трех обширных нозологических групп:
- заболевания органов брюшной полости
(в том числе и острые, требующие срочного хирургического вмешательства); - иррадиирующие боли при заболеваниях, локализующихся вне брюшной полости
(это т.н. псевдоабдоминальный синдром (ПАС) – симптомокомплекс, включающий проявления, напоминающие клиническую картину «острого живота», но формирующийся патологией других органов – сердце, легкие, плевра, эндокринные органы, интоксикации, некоторые формы отравлений и др.); - системные заболевания
.
Так как в эту обширную группу заболеваний входят такие, которые требуют хирургического лечения, симптом боли всегда будет рассматриваться, как ургентный, по крайней мере, до тех пор, пока не будет отвергнута или подтверждена «острая хирургическая патология», которая в целом по Москве в последние годы имеет тенденцию к росту (Б.С. Брискин и др. 2002 г.).
Органы брюшной полости обычно не чувствительны ко многим стимулам, которые при действии на кожу провоцируют сильную боль. Порезы, разрывы или другие повреждения внутренних органов брюшной полости не вызывают болевых ощущений. Основными воздействиями, к которым висцеральные болевые волокна чувствительны, являются растяжение или нарушение стенки кишечника. Это могут быть: натяжение брюшины (например, при опухоли), растяжение полого органа (например, при желчной колике) или сильные мышечные сокращения (например, при кишечной непроходимости). Нервные окончания волокон, отвечающих за боль в полых органах (кишечник, желчный пузырь, мочевой пузырь), локализуются в мышечных слоях. В паренхиматозных органах (печень, почки, селезенка) нервные окончания находятся в их капсуле и отвечают на ее растяжение при увеличении объема органа. Брыжейка, париетальная плевра и перитонеальная выстилка задней стенки брюшной полости чувствительны к боли, тогда как висцеральная плевра и большой сальник – нет. Для появления боли скорость нарастания напряжения должна быть достаточно большой. Постепенное же нарастание напряжения, например, такое, как при опухолевой обструкции желчевыводящих путей, может долго протекать безболезненно.
Воспаление и ишемия также способны вызывать висцеральную боль, при этом воспаление может повышать чувствительность нервных окончаний и снижать порог чувствительности к боли от других стимулов (в том числе и в процессе развития одного заболевания в разные его фазы). В механизмах возникновения и прогрессирования боли при воспалении участвуют многие биологические активные вещества (брадикинин, серотонин, гистамин, простагландины и др.).
Перечисленные коротко патофизиологические механизмы формирования абдоминальной боли являются исходной трудностью, нередко приводящей к поздней, в лучшем случае отсроченной диагностике. Вот почему повторное обращение к этой проблеме всегда является важным и полезным.
Следует подтвердить целесообразность термина «острый живот»
, которым обозначают состояния, возникающие в течение нескольких часов или дней и характеризующиеся ограниченными или диффузными явлениями раздражения брюшины. В первые часы, а иногда дни наблюдения за такими больными выделяют группу нуждающихся в оперативном лечении. Больные, которые в хирургическом лечении не нуждаются, должны быть переданы терапевтам, кардиологам, пульмонологам, гастроэнтерологам и др. Вот почему считать термин «острый живот» чисто хирургическим понятием вряд ли целесообразно, тем более, что большая часть больных в итоге оказывается нуждающейся в нехирургическом лечении.
Так как основным симптомом симптомокомплекса «острый живот» является боль, то и основным диагностическим приемом для выяснения ее причины является метод дифференциальной диагностики.
Первую группу
составляют внутрибрюшные очаговые гнойные воспалительные процессы и их осложнения.
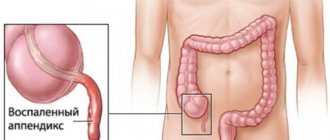
Острый аппендицит
. Независимо от первоначальной локализации боли, в дальнейшем у абсолютного большинства больных боли и симптомы раздражения брюшины локализуются в правом нижнем отделе живота, фиксируется нарастающий лейкоцитоз и увеличение СОЭ. При отсутствии тенденции к нормализации названных показателей и при нарастании симптоматики показана лапаротомия. Необходимо иметь в виду и левостороннюю локализацию процесса при полном обратном расположении органов.
Нагноение кист и дивертикулов
червеобразного отростка: клинических признаков, отличающих эту патологию от острого аппендицита, нет, но они могут появиться при проведении ургентного ультразвукового исследования.
Холецистит, эмпиема и водянка желчного пузыря
. Локализация боли в правом верхнем отделе живота с симптомами раздражения брюшины или без таковых. Лейкоцитоз со сдвигом формулы влево и увеличение СОЭ. При обострении хронического холецистита у пожилых, при закупорке пузырного протока без признаков воспаления указанные признаки могут отсутствовать. Эту же симптоматику может продемонстрировать и острый аппендицит (при значительной длине и расположении аппендицита).
Наиболее надежным диагностическим приемом в данной ситуации является ультразвуковое исследование, так как рентгенологическое исследование при остром и обострении хронического процесса оказывается неэффективным.
Дивертикулит
. Преимущественно в сигмовидной кишке; болезненность и симптомы раздражения брюшины, главным образом в левом нижнем отделе живота. Чаще болеют пожилые люди, страдающие патологией толстой кишки, нередко обострению предшествуют стойкие запоры (редко послабления). Нередко имеются явления частичной кишечной непроходимости и кровь в кале. Колоноскопия и ирригоскопия в этой ситуации противопоказаны. Анамнез, клиническое наблюдение и динамическое ультразвуковое исследование являются наиболее адекватными диагностическими приемами.
Острый аднексит
. Симптомы раздражения брюшины незначительны. По клинико–лабораторным данным может быть сходен с любой острой очаговой патологией. Диагностический прием наиболее адекватный – ультразвуковое исследование, при неэффективности – лапароскопия.
В представленной группе болезней (особенно на ранней стадии) следует отметить преобладание местных симптомов над общими расстройствами. В осложненной стадии болезни – при стабилизации местных проявлений начинают нарастать и выходить вперед общие расстройства и интоксикация в первую очередь.
Перитонит (острый, хронический).
- Вследствие перфорации воспалительных, гнойно–воспалительных, язвенных процессов и трофических
(в т.ч. и ишемических)
расстройств желудочно–кишечного тракта:
аппендикса, желчного пузыря, дивертикула толстой кишки (кисты аппендикса), кисты поджелудочной железы, половых органов у женщин. При этом боли становятся разлитыми, нарастают явления интоксикации; обусловленные язвенным процессом в желудочно–кишечном тракте: язва желудка и двенадцатиперстной кишки, простая язва тонкой кишки, язва толстой кишки при неспецифическом язвенном колите, язвы тонкой кишки при брюшном тифе, который вновь появился. Нередко анамнестические данные отвечают на вопрос о причине. Диагностика основана на обнаружении жидкости и свободного газа в брюшной полости (УЗИ и обзорная рентгеноскопия), обусловленные острым деструктивным панкреатитом. Наиболее важными диагностическими приемами являются ультразвуковое исследование (особенно в динамике) и лапароскопия, которая одновременно может оказаться и лечебной процедурой. - Вследствие травматических повреждений и ранений полых органов, послеоперационных осложнений:
анамнестические данные, динамическое наблюдение за больным, контроль за лабораторными тестами воспаления, гемоглобином. - Туберкулезный перитонит:
диагностика крайне сложна. Помогает обнаружение спаечного процесса в брюшной полости при отсутствии сколько–нибудь существенной патологии внутренних органов. Диагноз становится доказанным при обнаружении морфологического субстрата (при проведении лапароскопии), но существуют формы без туберкулезных бугорков – тогда может помочь серологическая диагностика и терапия ex juvantibus противотуберкулезными средствами. При рентгенологическом исследовании могут быть обнаружены обызвествленные лимфатические узлы; используются провокационные пробы. - Сифилитический перитонит:
поражение брюшины, выраженные перивисцериты при серологически доказанном сифилисе. При наличии жидкости в брюшной полости она носит геморрагический характер. - Актиномикоз брюшины:
диагноз очень труден, но может оказаться реальным, когда имеется актиномикоз внутренних органов. Поражение брюшины при этом составляет около 30%. В большинстве случаев клиника становится значимой при развитии «вторичной» инфекции брюшной полости. - Паразитарные заболевания брюшины:
встречаются редко и возникают, как правило, при перфорации полых органов и кист с выходом в брюшную полость возбудителей. - Асцит–перитонит
(у больных, страдающих патологией печени в стадии цирроза печени с выраженной портальной гипертензией). Подозрение о перитоните должно возникать всякий раз, когда асцит становится резистентным к проводимой терапии, если она адекватна с патогенетических позиций. Ранней формой диагностики является изучение асцитической жидкости на наличие летучих жирных кислот (они всегда свидетельствуют о наличии бактериального воспаления).
Эта группа болезней четко делится на две подгруппы: первую составляет острый перитонит, в диагностике которого основную роль играет предшествующий анамнез (за исключением дебюта язвенной болезни у молодых); вторая – хронические формы перитонита, диагностика которых крайне сложна. Положение облегчается, если основное заболевание известно и его продолжением или осложнением является процесс в брюшной полости.
Кишечная непроходимость (острая, хроническая)
. По механизму развития:
механическая
(спаечная, вследствие ущемления грыжи, опухоли, инвагинации – чаще у детей). У взрослых нередко причиной инвагинации являются полипы кишки, язвенные рубцы, закупорка просвета инородными телами (желчные камни, безоары и др.). При обтурации – боль схваткообразная, при странгуляции – наряду со схватками боль постоянна (часто явления шока);
паралитическая
(вследствие расстройства иннервации и кровоснабжения кишечной стенки), интоксикационная, вследствие тромбоза и эмболии мезентериальных сосудов, инфаркта брыжейки, после тяжелых операций, при перитоните, при тяжелых инфекциях, нервнорефлекторно;
лекарственная
– при лечении ганглиоблокаторами, b-адреноблокаторами в больших дозах и др.
В диагностике этой группы больных большое значение имеет тщательный анализ анамнестических данных (в т.ч. лекарственный) и общего состояния больного, в частности, сосудистых поражений у пожилых и старых людей, страдающих заболеваниями сердца и сосудов, приводящих к тромбозу и эмболии мезентериальных вен. При этом важным диагностическим признаком являются кровянистые жидкие испражнения. Эта группа больных является наиболее рельефной и понятной в практическом отношении. Особого внимания заслуживает хроническая (или частичная) кишечная непроходимость, которая часто является ранним симптомом опухолевой непроходимости и требует очень тщательного обследования больного с обязательным использованием колоноскопии. Не менее значимой является также группа с лекарственной паралитической непроходимостью, и в этом отношении лекарственный анамнез является ведущим, что позволяет избежать ненужного хирургического вмешательства.
Болезни, которые начинаются с болей и сопровождаются развитием желтухи:
а) острый и хронический калькулезный холецистит;
б) холедохолитиаз;
в) острый или обострение хронического панкреатита;
г) прогрессирующий стеноз терминального отдела общего желчного протока;
д) рак желчного пузыря, общего желчного протока и пожелудочной железы;
е) болезни печени: острый и обострение хронического гепатита, цирроз печени, первичный склерозирующий холангит, метастатическая печень.
Основной анализируемый признак – желтуха. Из лабораторных тестов наибольшее значение для подозрения о ее механическом характере имеет определение щелочной фосфатазы. Дальнейшая программа исследования, уточняющая характер и патогенез желтухи, должна строиться следующим образом:
Ультразвуковое исследование
(выявляющее билиарную гипертензию – протоковую и внутрипеченочную; нередко при этом определяется и уровень препятствия. Им может быть не только открыта программа исследования, но и закончена).
Эндоскопия верхних отделов желудочно–кишечного тракта
(могут быть получены относительные признаки поражения поджелудочной железы, поражение фатерова соска, опухоли желудка и двенадцатиперстной кишки, парафатеральный дивертикул с явлениями дивертикулита).
Ретроградная панкреатохолангиография
(поражение панкреатических, общих желчных и печеночных протоков, камни в них, обтурирующая патология).
Лапароскопия
(имеет преимущество в случаях, когда предыдущие методы не позволили уточнить диагноз, а клиническая картина заболевания свидетельствует о нарастании острого процесса – операция становится неизбежной. С помощью лапароскопии нередко удается не только установить уровень обтурации, но и провести разгрузку билиарной системы (дренировать желчный пузырь, рассматривая это как первый этап операции, дренировать малую сальниковую сумку и др.).
Правомочность существования и выделения этой группы больных, поступивших в клинику с диагнозом «острый живот», не вызывает сомнений, потому что симптом желтухи у больных этой группы появляется позже.
Вторую группу
заболеваний составляют болезни органов вне пределов брюшной полости, но формирующие симптомокомплекс, похожий на «острый живот» – т.н. «псевдоабдоминальный синдром» (ПАС).
Так, заболевания органов грудной клетки, формирующих ПАС, связаны с общностью иннервации грудной клетки и передней брюшной стенки (спинальные нервы для париетальной брюшины верхних 2/3 брюшной полости (ДX–L1) в начальной своей части проходят в грудной клетке, и острое заболевание сердца, легких и плевры в первые часы, при отсутствии физикальных и аускультативных данных, может быть истолковано, как острое заболевание органов брюшной полости. Определенную роль в формировании ПАС играют «отраженные боли» (зоны гипералгезии Г.А. Захарьина, 1885 г.; Геда, 1888 г.); раздражение диафрагмальных, симпатических и блуждающих нервов, участвующих в формировании солнечного сплетения; при пневмониях, в результате токсического воздействия на нервную систему «кишечной трубки» может наступить паралич желудочно–кишечного тракта различной интенсивности; остро развившаяся застойная сердечная недостаточность по большому кругу кровообращения вообще и острым растяжением глиссоновой капсулы в частности. При болезнях почек – ПАС развивается вследствие общности иннервации и рефлекторных связей между почечно–мочеточниковыми нервными сплетениями и желудочно–кишечными.
Поскольку основным симптомом ПАС является боль, то и основным диагностическим приемом для выяснения ее причин является метод дифференциальной диагностики. Программа исследования формируется в зависимости от симптомов, входящих в конкретный синдром. В качестве основного симптома ПАС, кроме боли, могут быть:
- нарастающая анемия
- падение артериального давления
- повышение температуры тела
- стойкий запор
- рвота
- понос
- изменение мочевого осадка
- желтуха
- изменения в биохимическом спектре крови.
Так, острая боль в животе и лихорадка – могут быть при острой пневмонии, базальном плеврите, остром перикардите, ревматическом кардите, тиреотоксическом кризе, периодической болезни, ненагнаивающемся панникулите (болезнь Вебера–Крисчена – кожно–висцеральном, висцеральном, абдоминальном вариантах), остром мезадените, пиелонефрите, опоясывающем лишае, геморрагическом васкулите и воспалительных заболеваниях органов брюшной полости; острая боль в животе и падение артериального давления – наблюдаются при остром инфаркте миокарда, остром панкреатите, расслаивающей гематоме брюшного отдела аорты, острой надпочечниковой недостаточности, при разрыве трубной беременности, перфорации язвы желудка, остром нарушении мезентериального кровообращения и т.д. Каждый симптомокомплекс позволяет ограничить круг нозологических форм и сделать диагностику вероятной, а так как в каждый симптомокомплекс входят острые заболевания органов брюшной полости, то и программа исследования должна строиться так, чтобы либо подтвердить их, либо отвергнуть. При этом во всех случаях после проведения общепринятого исследования применение инструментальных методов следует начинать с ультразвукового, который нужно проводить следующим образом:
- «Поисковый осмотр – поэтажно» (верхняя, средняя, нижняя часть живота. При этом определяется патология желчного пузыря, поджелудочной железы; свободная жидкость в брюшной полости; определение диаметра сосудов – нижняя полая вена, аорта; определить патологию почек (камни, в т.ч. мочеточника, карбункул почки) или отвергнуть ее; установить патологию матки, придатков, какие–то редкие изменения и т.д.
- Учитывая результаты поискового осмотра, следует осуществить детальное изучение патологического очага. При определенной клинической ситуации возможно осуществление поиска абсцессов, подпеченочных и надпеченочных инфильтратов и гнойников. При наличии желтухи – установить ее характер (механическая, паренхиматозная; если имеется гепатомегалия, то определить или отвергнуть «застойный» ее характер.
Вторым, наиболее логичным приемом исследования (если диагноз остался не ясен) следует считать «неотложную лапароскопию». Метод позволяет провести дифференциальную диагностику острого аппендицита, острого холецистита, прободной гастродуоденальной язвы, острого панкреатита, инфаркта кишечника, острых заболеваний органов малого таза. При этом, если есть показания, одновременно может быть проведено дренирование брюшной полости, сальниковой сумки, холецистэктомия. Этих двух инструментальных исследований, как правило, достаточно, чтобы подтвердить или отвергнуть «острый живот», утвердиться в диагностике ПАС, в значительной степени определить его причину и выбрать наиболее рациональный путь дальнейшей диагностики (ЭКГ, ЭхоКГ; рентгенологическое исследование, КТ; специальные лабораторные, серологические, морфологические исследования – в условиях специализированных стационаров).
Третью группу
заболеваний, формирующих боли в животе, составляют: системные заболевания; общие заболевания, протекающие с выраженной интоксикацией; хронические и острые интоксикации; некоторые формы функциональных расстройств, протекающих с болями (синдром раздраженного кишечника – вариант, протекающий со «вздутием»).
Рассматривая эту группу заболеваний, следует иметь в виду:
Прекоматозные состояния
у больных, страдающих сахарным диабетом (гипергликемия, ацетоурия, гипогликемия).
Тиреотоксический криз
. Повышение температуры тела до фебрильных цифр, гиперемия и цианоз кожных покровов, особенно щек, шеи и конечностей, тахикардия до 150–160 ударов в минуту, увеличение пульсового давления, учащение дыхания, появление или нарастание психических расстройств. Очень часто возникают боли в животе, сопровождающиеся рвотой, диареей, что и служит причиной диагностики острого живота. Нередко тиреотоксический криз сопровождает желтуха, что является признаком нарастающей печеночной недостаточности. Скрининг–тестом тиреотоксического криза может служить определение в плазме крови концентрации связанного с белком йода (СБЙ), которая, будучи повышенной при тиреотоксикозе, резко возрастает во время криза. Вторым тестом является терапия ex juvantibus: внутривенное введение блокаторов синтеза тиреоидных гормонов – тиамазол в дозе 100 мг и b-блокаторов в дозе 2–10 мг (эффект около 3–4 часов).
Гипотиреоидная кома:
а) «кишечная форма»
, формируется вследствие атонии гладкой мускулатуры кишечника;
б) «желчно–пузырная»
– в связи с атонией желчного пузыря, при этом формируется клиническая картина гепатопанкреатического синдрома.
В диагностике помогает выявление гиперхолестеринемии, снижение уровня СБЙ ниже 3,5 мг%; из клинических данных – низкое артериальное давление, брадикардия, гипотермия, урежение дыхания, олигурия–анурия.
Хроническая надпочечниковая недостаточность
(криз): обращает на себя внимание пигментация кожи и слизистых; как правило, всегда имеются провоцирующие моменты.
Интоксикация свинцом
. Живот может быть напряжен, но все же доступен пальпации; признаки раздражения брюшины отсутствуют. В диагностике нужно учитывать данные анамнеза, искать «свинцовую» кайму, базофильную пунктацию эритроцитов, обращать внимание на выделение с калом копропорфирина, повышенное выделение с калом и мочой свинца. Важным является тяжелое состояние больного при отсутствии инструментально добываемых признаков патологии (в т.ч. УЗИ и др.).
Порфирия
(острая интермиттирующая). Колики в животе, парез мышц, тахикардия, лихорадка, артериальная гипертония с большой амплитудой; моча красноватая с последующим потемнением – этот важный феномен почти всегда «добывается» случайно. Страдают молодые люди (чаще женщины), заболевание проявляется вскоре после наступления половой зрелости (20–30 лет). В диагностике важно помнить, что всегда определяется уробилиноген, уропорфирин, порфобилиноген.
Вторичная порфирия
(в основе классической картины лежит парез капилляров брюшной полости). Определяется только корпопорфирин.
Отравление талием
. Сильные боли в животе, рецидивирующая рвота, понос – типа «рисового отвара» с примесью крови, обезвоживание, сгущение крови, олигурия, анурия. В диагностике следует особенно учитывать данные анамнеза, использование мышиного яда. В целом диагностика крайне сложна, а время ограничено, поэтому при подозрении следует ввести унитиол, внутрь – водную взвесь жженой магнезии и активированного угля, вести борьбу с обезвоживанием и коллапсом.
Тетания
(развивается при снижении уровня кальция, известно два клинических варианта: первый – с затруднением дыхания по типу удушья и второй – с болями в животе, связанными с парезом кишечника (выраженным в разной степени). В диагностике – симптом Хвостека, удлинение интервала Q–Т на ЭКГ, снижение уровня кальция. Клинические проявления купируются в/венным введением раствора кальция.
Эссенциальная гиперлипидемия
.
Легко воспроизводит клиническую картину «острого живота» любого варианта (правоподреберный, левоподреберный; гепатоспленомегалия). Диагностика проста – сыворотка имеет «молочный вид» с высоким содержанием жиров.
Хроническая почечная недостаточность.
Гемохроматоз.
Гемолитическая анемия.
В целом диагностика их не сложна, основным и необходимым условием является напоминание, что они должны быть введены в круг нозологических форм, схожих по симптоматике.
Системные васкулиты
(абдоминальный вариант узелкового артериита, капилляротоксикоз). При их диагностике следует помнить, что геморрагические высыпания могут быть и на коже; высокая артериальная гипертензия, артралгии, кровянистая рвота, примесь крови в кале и отсутствие органических изменений отмечаются при программном обследовании.
Болезнь Вебера–Крисчена
(ненагнаивающийся панникулит). Основной субстрат болезни – это жировая ткань, в которой время от времени формируются асептические инфильтраты с последующей их динамикой и формированием «втянутого рубца» на коже – это видимая часть болезни. Различают кожный вариант; кожно–висцеральный; висцеральный (грудной и абдоминальный). Путь к диагнозу труден, нередко он лежит через повторные лапароскопии. В диагностике необходима биопсия сальника, жировой ткани, подозрительной на «необычность».
Сухотка спинного мозга
. Знание ее в последнее время приобретает определенный смысл, т.к сифилис неуклонно растет. Если анализ болей в животе вызывает подозрение на наличие спинной сухотки, следует искать и другие симптомы этого страдания: глазные симптомы (анизокория, птоз, рефлекторная неподвижность); нарушение рефлексов (коленные снижены, отсутствуют); явления атаксии; атрофия зрительного нерва.
Диагноз табеса абсолютно достоверен при наличии 4–х симптомов и весьма вероятен при наличии 3–х. Из лабораторных подтверждений необходима реакция Вассермана и исследование спинно–мозговой жидкости.
Периодическая болезнь
(абдоминальный вариант). Подозрение должно возникать всегда, если идет речь о народах Средиземноморья. На высоте болезни в крови можно выявить лимфоцитоз, спаечный процесс в брюшной полости при отсутствии видимых причин; при колоноскопии «бледный отек» слизистой оболочки толстой кишки.
Функциональные расстройства
, которые в последнее время оформились в «синдром раздраженного кишечника». В отличие от других дискинетических расстройств он всегда протекает с болями – это и является его отличием. Наиболее часто в хирургический стационар попадают больные с вариантом, характеризующимся болями и вздутием живота, причем вздутие его может быть приступообразным. Диагностика осуществляется методом исключения органической патологии и отсутствием лабораторных изменений. В лечении функциональных расстройств используются «спазмолитики», т.к. боль в значительной степени формируется за счет спазма. Из препаратов, которые обратили на себя внимание в последнее время, следует отметить
Дюспаталин (мебеверин)
, который в терапевтических дозах оказывает прямой блокирующий эффект на натриевые каналы. Это сокращает приток натрия и предотвращает последовательность событий, приводящих к мышечному спазму (ограничение поступления кальция в клетку), что практически исключает развитие нежелательных эффектов, свойственных антихолинэргическим препаратам, работающим через мускариновые рецепторы. Мы располагаем опытом лечения Дюспаталином больных с синдромом раздраженного кишечника и функциональными расстройствами желчного пузыря и желчных путей, в том числе и сравнительным. Эффект лечения, по нашим данным, составил 90% и подтвержден изучением моторики кишечника и желчного пузыря, что очень важно при отсутствии нежелательных эффектов.
Мы отдаем себе отчет в том, что перечисленные нозологические формы не являются полным перечнем болезней, дающих клиническую картину болей в животе («острый живот»), но все же составляют большую часть встречающихся болезней, и надеемся, что приведенная клиническая, патогенетическая и диагностическая информация окажется полезной для практических врачей (терапевт, гастроэнтеролог, хирург).
Литература:
1. Смагин В.Г., Минушкин О.Н.– «Острый живот». Тер. архив №11,1983,86–91.
2. Минушкин О.Н., Соколов Л.К., Саврасов В.М. и др. – «Значение ультразвукового и рентгенологических методов в диагностике острых хирургических заболеваний органов брюшной полости». Хирургия №2, 1989, 28–32.
3. Брискин Б.С., Верткин А.Л., Вовк Е.И. и др. – «Догоспитальная помощь при хирургических заболеваниях органов брюшной полости: острая абдоминальная боль.» Лечащий врач, №6, 2002, 72–77.
4. Хендерсон Д.М .– «Патофизиология органов пищеварения». Санкт–Петербург, 19976 (перевод с англ.)
5. Минушкин О.Н., Елизаветина Г.А., Ардатская М.Д. –»Лечение функциональных расстройств кишечника и желчевыводящей системы, протекающих с абдоминальными болями и метеоризмом». Клиническая фармакология и терапия, 2002, 11, 24–26.
Лечение
Единственно эффективным методом лечения опухоли забрюшинного пространства является хирургическое вмешательство. При выборе методики учитывается ряд факторов:
- локализация опухоли, ее расположение относительно соседних органов и жизненно важных структур;
- гистологический тип образования;
- распространение на другие органы и ткани.
При доброкачественных опухолях забрюшинного пространства операция проводится в пределах здоровых тканей. При злокачественном процессе, при наличии метастазов хирургическое лечение может быть дополнено противоопухолевой терапией.
Паллиативное лечение канцероматоза брюшины
К сожалению, даже самые современные достижения медицины не способны победить некоторые запущенные формы рака. В таких случаях пациенту может быть назначено паллиативное, или поддерживающее лечение, задача которого заключается не в полном удалении очагов онкологии из организма, а в улучшении самочувствия и облегчении симптомов болезни. С ее помощью можно контролировать:
- Боль.
- Вздутие живота – асцит.
- Отеки – скопление жидкости в тканях.
- Депрессию и тревогу.
- Изменение веса.
- Тошноту и рвоту.
- Запоры.
- Потерю аппетита.
- Усталость и слабость.
Отеки, лимфедема, асцит
Отеки
– распространенная проблема, с которой нередко сталкиваются онкологические больные. Они могут быть вызваны задержкой в организме соли и воды из-за приема некоторых лекарств, повреждений сердца, печени или почек, инфекции, неправильного питания, роста опухоли или других причин. При поражении раком или удалении лимфатических узлов, которые выполняют роль «фильтров», задерживающих и обезвреживающих опасные вещества, у пациентов может возникнуть лимфедема – серьезный отек конечности. Она развивается из-за нарушения циркуляции лимфы, которая омывает все клетки тела, доставляет в них необходимые вещества и забирает отходы. Облегчить эти симптомы можно с помощью приема диуретиков – мочегонных средств, помогающих почкам выводить натрий и воду, а также ограничения употребления соли.
Асцит
– избыточное скопление жидкости в брюшной полости, вызванное повреждением тканей и расположенных в них лимфоузлов. Он приводит к увеличению размеров живота, тошноте, рвоте, повышенной утомляемости и затруднению дыхания. Для улучшения самочувствия его обладателей врачи могут назначить хирургические вмешательства или химиотерапию. В большинстве случаев проводится парацентез – слив лишней жидкости, который дает временное облегчение на несколько недель или дней.
Затруднение дыхания
Одышка, или нехватка воздуха – один из самых распространенных симптомов запущенного рака. Она может быть вызвана как самим заболеванием, так и его лечением. Нередко ее причиной становится асцит, приводящий к ограничению движения диафрагмы – тонкой, похожей на купол мышцы, отделяющей грудную клетку от брюшной полости. В норме при дыхании она движется вверх и вниз, позволяя легким увеличиваться и уменьшаться в объеме, но скопившаяся жидкость давит на нее и не позволяет человеку получать достаточное количество кислорода. Это крайне неприятное ощущение серьезно влияет на качество жизни, ограничивает возможности и усугубляет усталость, беспокойство и депрессию. Методы лечения и облегчения данного состояния зависят от вызвавшей их причины. С легкой одышкой можно справиться самостоятельно – достаточно сесть или лечь, подняв верхнюю часть тела под углом 45° с помощью подушек, глубоко вдохнуть через нос и медленно выдохнуть через сжатые губы. Некоторым пациентам помогают различные техники расслабления, отвлечение на музыку, чтение и телевизор.
При появлении серьезных затруднений дыхания, бледности или посинении кожи, слизистых рта и ногтевого ложа, болях, стеснении и тяжести в грудной клетке, проблемах с речью, головокружениях или слабости необходимо срочно обращаться за медицинской помощью.
Непроходимость кишечника
Расположенные в брюшной полости опухоли нередко блокируют кишечник и препятствуют прохождению стула. Это приводит к сильным спазмам, болям в животе и рвоте. Данная ситуация требует срочного вмешательств, поскольку скопившееся в пищеварительном тракте содержимое способно повредить его стенки. Оно может выйти через образовавшее отверстие в брюшную полость и вызвать тяжелую инфекцию. В таких случаях проводится операция по установке стента – небольшой жесткой трубки, не позволяющей просвету сужаться, или колостомия – выведение здоровой части толстой кишки через отверстие на коже живота. Если хирургическое лечение невозможно, врачи удаляют содержимое желудка с помощью специальной трубки, введенной через нос.
Непроходимость мочевыводящих путей
Некоторые опухоли брюшной полости блокируют мочеточники, по которым моча выходит в мочевой пузырь. Такая закупорка приводит к скоплению жидкости в почках и нарушению их работы. В подобных ситуациях специалисты выполняют установку стентов или нефростомию – вводят в почку гибкую трубку, позволяющую ее содержимому перетекать в специальный контейнер – расположенный на теле резервуар.
Операция при опухоли забрюшинного пространства
В зависимости от расположения опухоли забрюшинного пространства удаление может быть проведено с помощью открытой операции или через лапароскопический доступ. Существует несколько разновидностей разрезов, доступ может быть чрезбрюшинным, внебрюшинным поясничным, брюшно-промежностным, промежностным. По сравнению с открытой операцией лапароскопия обладает большими преимуществами.
- Все действия выполняются через несколько небольших разрезов. Благодаря отсутствию большого разреза (как при открытом доступе) заживление происходит намного быстрее, госпитализация занимает, как правило, от двух до пяти дней.
- Возможность визуализации при использовании видеоэндоскопического оборудования позволяет выполнять все манипуляции максимально точно. Вероятность повреждения тонких сосудистых структур, нервных волокон и других элементов, расположенных в зоне операции, практически отсутствует.
- В послеоперационный период болезненные проявления либо отсутствуют, либо минимальны и непродолжительны, и легко купируются с помощью анальгетиков.
- Через 7-10 дней пациенты возвращаются к привычному образу жизни;
- После заживления на коже остаются лишь практически незаметные следы от проколов.
Авторская методика при удалении опухоли забрюшинного пространства
Ответственными этапами операции является выделение опухоли, установление ее связи с окружающими органами и жизненно важными структурами, ревизия и мобилизация опухоли. Я всегда отдаю предпочтение лапароскопическому доступу — малотравматичному и эффективному.
Особенностью моей техники проведения лапароскопии является разработанный мной метод установки троакаров, что позволяет размещать хирургические инструменты под оптимальным манипуляционным углом. Иссечение патологических образований в этой сложной зоне, таким образом, происходит быстро и безопасно.
Я также использую в ходе оперативного вмешательства современные ультразвуковые ножницы и аппарат дозированного электротермического лигирования тканей «LigaSure» (США), что исключает необходимость применения хирургических нитей и клипс. Отсутствие кровотечения в зоне операции обеспечивает безопасность вмешательства и максимальную точность при манипуляциях с мельчайшими структурами. В случае первичной забрюшинной опухоли и наличия поражения соседних структур радикальная операция проводится единым блоком. Удаленные ткани отправляются на гистологическое исследование, что важно для дальнейшего лечения и прогноза.
Лапароскопические вмешательства я провожу с 1997 года, мною проведено более 200 операций по удалению опухолей забрюшинного пространства с использованием лапароскопического доступа. Любой пациент, обратившийся ко мне, может рассчитывать на мои знания и опыт. На основании результатов обследования я подбираю тактику лечения таким образом, чтобы добиться максимально эффективного результата.
Лечение канцероматоза брюшины
Борьба с распространившимся по организму раком – очень непростая задача. Еще совсем недавно единственным методом воздействия на него была химиотерапия – прием или введение в вену специальных препаратов, которые уничтожают быстро делящиеся клетки, в том числе опухолевые. К сожалению, большая часть онкологических новообразований брюшины лишь немного уменьшается в размерах или совсем не реагирует на подобное лечение.
Сегодня врачи используют следующие тактики:
- Циторедуктивные операции
– хирургическое удаление максимального количества пораженных тканей и измененных клеток. - Внутрибрюшинная гипертермическая химиоперфузия
, или
HIPEC
– введение разогретого до более чем 40 градусов химиотерапевтического средства непосредственно в брюшину. Для ее проведения требуется дорогое высокотехнологичное оборудование, хорошо оснащенная операционная и целая команда докторов различных специальностей. По мнению множества исследователей, сочетание циторедуктивных вмешательств и HIPEC произвело настоящую революцию в лечении канцероматоза. Метод имеет целый ряд противопоказаний, ограничивающих его применение: Наличие метастазов – дополнительных раковых опухолей, расположенных за пределами брюшины. - Плохое общее состояние здоровья пациента.
- Негативная реакция на химиотерапию – рост новообразования или ухудшение самочувствия.
- Большое количество очагов поражения висцеральной брюшины – листка, обволакивающего внутренние органы.
– полное или частичное изъятие париетальной брюшины, покрывающей внутреннюю поверхность стенки брюшной полости.
поврежденных онкологией
внутренних органов
– например, матки, ее труб, яичников или пострадавших отделов кишечника.
– введение специальных препаратов, которые воздействуют только на определенные изменения в раковых клетках, и практически не наносят вреда нормальным тканям. Для части пациентов с канцероматозом брюшины могут подойти:
Моноклональные антитела:
доставляют в опухолевую клетку убивающие ее молекулы.
: предотвращают рост новых сосудов, необходимых новообразованию для питания и дальнейшего развития.
вещества, блокирующие восстановление ДНК измененных клеток – молекулы, в которой зашифрована вся информация об организме.
Все подобные вмешательства проводятся только опытными врачами в специализированной клинике. Любое лечение канцероматоза брюшины можно пройти у нас, в онкологическом . Наши врачи – кандидаты и доктора медицинских наук с огромным опытом в области борьбы с опасными для жизни опухолями и большим стажем работы в крупнейших федеральных учреждениях. Мы быстро проводим полную диагностику, берем анализы и в максимально сжатые сроки получаем их результаты из собственной лаборатории. В нашем центре выполняются все необходимые процедуры на самом современном оборудовании с применением только оригинальных препаратов, дающих предсказуемый результат.