Желчный пузырь – это орган пищеварительной системы, являющийся резервуаром для скопления желчи. Располагается он под печенью и соединяется с ней сложной системой желчных протоков. Под влиянием определенных патологических процессов орган может воспаляться и повреждать другие структуры желудочно-кишечного тракта.
Если своевременно не провести лечение острого холецистита, существуют высокие риски развития опасных осложнений, которые, в конечном итоге, могут закончиться летальным исходом. Ни один орган в человеческом организме не является лишним, и желчный пузырь в том числе. Но в некоторых случаях операция по удалению органа (холецистэктомия) помогает избежать развития нежелательных осложнений, представляющих угрозу для здоровья и жизни пациента.
Если в дальнейшем человек будет соблюдать рекомендации врача и диетическое питание, то на качество и длительность жизни хирургическое вмешательство никак не повлияет. Открытая холецистэктомия является старой методикой, к которой в настоящее время прибегают довольно редко. Процедура вызывает большие послеоперационные раны, которые оставляют после себя косметический дефект.
Кроме того, открытая холецистэктомия имеет длительный реабилитационный период и часто вызывает неприятные осложнения. К процедуре прибегают при остром холецистите, осложненном перитонитом, а также в тех случаях, когда требуется проведение ревизии внутренних органов брюшной полости. В последнее время все чаще проводится лапароскопия желчного пузыря. Это эндоскопический метод лечения.
С помощью специального прибора на монитор выводится изображение органов брюшной полости высокого качества. Хирург делает всего три–четыре прокола. Осложнения после лапароскопии минимальны. В отличие от традиционной операции, пациенты быстро возвращаются к привычному ритму жизни. В этой статье мы подробно поговорим про лапарокопическую операцию на желчном пузыре.
Преимущества
Во время лапароскопической операции желчный пузырь удаляют с помощью специального прибора – лапароскопа. Такой вид хирургического вмешательства имеет ряд безоговорочных преимуществ:
- низкая травматизация;
- несложные этапы подготовки;
- малая вероятность присоединения вторичной инфекции;
- низкая кровопотеря;
- быстрая реабилитация. Через несколько дней пациента отпускают домой. На работу можно вернуться примерно через неделю;
- остаются малозаметные рубцы;
- отсутствие выраженных болевых ощущений после операции. Обычно достаточно принять анальгетик, чтобы снять неприятные ощущения;
- мобильность оперативного вмешательства, а значит, пациент меньше находится под наркозом.
Важно! Лапароскопия бывает диагностической и лечебной. Под операцией может подразумеваться изъятие камней при желчнокаменной болезни (ЖКБ), при этом сам орган не будет подвергаться удалению.
Сколько длится операция? В зависимости от индивидуальных особенностей пациента и квалификации хирурга ее продолжительность составляет от тридцати минут до двух часов. Операция по удалению желчного пузыря в среднем длится один час.
Нет рекламы 1
Что взять с собой в больницу?
При лапароскопической холецистэктомии пребывание в стационаре редко занимает больше двух дней, соответственно количество вещей может быть минимальным.
Вот список необходимых вещей
для госпитализации:
- 1.Паспорт и страховой полис
- 2.Лекарства, которые Вы принимаете постоянно
- 3.Средства личной гигиены
- 4.Удобную сменную одежду и белье
- 5.Антиэмболические компрессионные чулки
- 6.Зарядное устройство для телефона (и сам телефон)
Показания и противопоказания
В первую очередь операция назначается пациентам, у которых диагностированы такие патологии:
- полипы – это своеобразные выросты на слизистой оболочке желчного пузыря. Они имеют склонность к перерождению в атипичные опухоли;
- острый холецистит. В большинстве случаев острое воспаление желчного пузыря является прямым показанием к проведению операции. У пациентов появляется сильная боль в животе, приступ тошноты, обильная рвота, гипертермия. Прием спазмолитиков и анальгетиков не приносит облегчения;
- холестероз – отложение холестерина. Чаще диагностируется у лиц молодого возраста. Причины до сих пор не изучены. Все же специалисты говорят о роли нарушения обменных процессов и связывают холестероз с желчнокаменной болзенью (ЖКБ). Происходит нарушение пищеварения и появляются приступообразные боли в правом боку;
- желчнокаменная болезнь. Развивается в результате пристрастия к жирной пище и нарушения обмена веществ. Пациентов беспокоит тошнота, горечь во рту, боли в правом боку . Долгие годы камни могут спокойно лежать на дне органа и не беспокоить человека. Но под действием определенных обстоятельств они всплывают и перекрывают просвет биллиарных путей;
- дискинезия желчевыводящих путей. Происходит нарушение эвакуации желчи в двенадцатиперстную кишку. При гиперкинетическом типе наблюдается закрытие сфинктеров, из-за чего появляются интенсивные коликообразные боли. При гипокинетической форме не сокращается мышечная стенка желчного пузыря.
Диагностическая лапароскопия проводится при подозрении на злокачественную опухоль, которую невозможно диагностировать другим способом. Методика позволяет определить стадию процесса и диагностировать прорастание опухоли в соседние органы. Лапароскопия также проводится при асците неясной этиологии.
Лапароскопическое удаление желчного пузыря чаще всего назначается при остром холецистите
Имеются ли у операции противопоказания? Да, список ограничений значительно шире:
- период беременности;
- лишний вес. Имеется в виду крайняя степень ожирения;
- воспаление брюшной полости;
- острый инфаркт миокарда;
- злокачественное новообразование желчного пузыря. Существует риск возникновения метастаз;
- острый панкреатит;
- язвенная болезнь;
- цирроз печени.
В некоторых случаях хирург вынужден приостановить лапароскопию и перейти к открытой холецистэктомии:
- сильный отек желчного пузыря, из-за которого невозможно провести процедуру;
- спаечный процесс;
- свищ;
- подозрение на раковую опухоль;
- абсцесс;
- разрушение стенки органа;
- кровотечение;
- повреждение внутренних органов.
С помощью лапароскопии проводят несколько разновидностей операции. При холецистэктомии хирург проводит удаление желчного пузыря. Во время холедохотомии раскрывают общий желчный проток, но при этом сам пузырь продолжает функционировать. Ее назначают при закупорке протока паразитами или камнем.
Наложение анастомозов проводится при нарушении оттока желчи. Поэтому хирург создает альтернативные пути для отхождения секрета. Обычно это требуется при желчнокаменной болезни и врожденной патологии биллиарных протоков. Как подготовиться к операции?
Когда нужна операция?
Холецистэктомия чаще всего выполняется при желчекаменной болезни и полипах желчного пузыря.
Не каждый камень и не каждый полип требуют оперативного лечения.
Если говорить о желчекаменной болезни, то мы оперируем при наличии симптомов или осложнений в виде острого воспаления желчного пузыря (острого холецистита), миграции камней в общий желчный проток (холеходолитиаза) и последующего холангита, панкреатита и т.д.
Бессимптомная желчекаменная болезнь показанием к операции не является,
за редкими специфическими исключениями.
При полипах желчного пузыря операция показана при размере полипа >10 мм, множественных полипах или объективных признаках их роста, выявленных в процессе наблюдения.
Подготовка
Подготовка к лапароскопии заключается в прохождении диагностики. Пациент сдает общий анализ крови и мочи, а также гематологическую биохимию. Определяется группа крови и резус-фактор. Обязательно исследование крови на вирусный гепатит, ВИЧ и сифилис. Пациент должен пройти ЭКГ и сдать кровь на коагулограмму. Перед операцией обязательно исследование биллиарной системы с помощью УЗИ и рентгенографии.
После десяти вечера, накануне операции, больному запрещено есть и даже пить. Утром ему назначают клизму и слабительный препарат. Перед процедурой к пациенту подходят хирург и анестезиолог, которые рассказывают о ходе операции и про особенности наркоза. Он должен быть ознакомлен с возможными последствиями. Больной обязательно должен дать согласие на проведение хирургического вмешательства. Также пациенту может быть назначено успокоительное средство.
Важно! Если пациент принимает лекарственные препараты, то ему нужно спросить у врача, можно ли их принимать в день операции.
В большинстве случаев операция проводится планово. За неделю отменяются препараты, которые влияют на свертывание крови. В течение трех дней до операции исключаются продукты, которые вызывают газообразование. Диета подразумевает отказ от бобовых, а также жирного и жареного.
Характеристика проведения операции
Операция проводится под общей анестезией. Используется масочный или внутривенный наркоз. Далее с помощью зонда из желудка устраняют газы и жидкости, а затем подключают аппарат искусственной вентиляции легких. Хирург наполняет брюшную полость углекислым газом. Затем специалисты делают три–четыре маленьких надреза, через которые вводится специальный инструментарий.
С помощью камеры передается информацию о состоянии внутренних органов на экран монитора. Хирург аккуратно отсекает желчный пузырь и изымает его из брюшной полости. В конце проводится осмотр внутренних органов и антисептическая обработка. Накладываются швы.
Хирурги делают три–четыре прокола на передней брюшной стенке
Как проходит операция
Перед лапароскопией доктор рассказывает пациенту об этапах процедуры, отвечает на возникшие вопросы и предупреждает о вероятных осложнениях. Больного могут попросить оставить контактные линзы и украшения за пределами стерильного помещения.
Операция на жёлчном пузыре требует устранения болевых ощущений. Для этого используют общий наркоз. Он купирует боль, а также расслабляет мышцы пресса, что облегчает процедуру лапароскопии. Эффективности местной анестезии для подобного хирургического вмешательства будет недостаточно. Препараты и дозировку подбирает врач-анестезиолог, который присутствует на операции.
Когда сознание человека отключается, в его желудок вводится специальный зонд, с помощью которого удаляют жидкость с газами. Он необходим, чтобы предупредить рвоту или попадание желудочного секрета в лёгкие, что опасно асфиксией. В таком положении прибор оставляют в течение всей операции.
Затем человеку надевают маску, присоединённую к искусственной вентиляции лёгких. Без этого аппарата больной не сможет дышать самостоятельно во время лапароскопии. После выполнения таких процедур пациент подготовлен непосредственно к самому хирургическому вмешательству:
- Первый надрез делается в области пупка
, через него живот накачивают углекислым газом, чтобы увеличить объём брюшины и расправить органы. После надувания вводят камеру с фонариком. - Затем врач делает три прокола со стороны правого подреберья.
Через них вводятся инструменты, которыми будут удалять пузырь. - Хирург внимательно изучает орган
, определяет его напряжённость и оценивает количество секрета внутри. При необходимости проводится откачивание лишнего содержимого. - Врач пережимает жёлчный проток с кровеносной артерией
, а после этого начинается выделение пузыря. - Хирург аккуратно и постепенно его вырезает
, а при появлении кровоточивости прижигает места электрическим током. - После полной резекции пузыря его вытягивают через надрез в пупке
.
Возможные осложнения
Осложнения возможны при любой операции, и лапароскопия не является исключением. По сравнению с открытым хирургическим вмешательством эндоскопическая методика в меньшей степени вызывает неприятные последствия, но все же они возможны.
После лапароскопии могут возникнуть такие осложнения:
- кровотечение;
- повреждение биллиарных протоков;
- нагноение;
- повреждение печени или кишечника;
- подкожная эмфизема. Под кожей скапливается углекислый газ из-за того, что хирург попал троакаром не в брюшную полость, а под эпидермис;
- при наличии онкологических процессов может произойти распространение опухоли.
Очень часто после операции у пациентов повышается температура. Это естественно, так как хирургическое вмешательство является огромным стрессом для организма. После прокалывания иглой кожи нарушается целостность тканей, из-за чего образовываются продукты распада, которые в дальнейшем всасываются в кровеносную систему, отравляя организм. Гипертермия также может появиться из-за наличия дренажа. На инородное тело бурно реагирует иммунная система.
После снятия дренажа температура нормализуется. Если гипертермия возникла сразу же после операции и других симптомов нет, то сбивать ее нет смысла, через несколько дней она самостоятельно нормализуется. Если же, помимо температуры, у пациента появилась сильная боль, необходимо сообщить об этом врачу. Также стоит забеспокоиться и в случае появления других симптомов:
- гипертермия не снижается на протяжении нескольких недель;
- температура выше 38 градусов;
- операционная рана имеет красные края и из нее выделяется гнойный секрет;
- признаки инфекции: кашель, хрипы в легких;
- интенсивные боли в ране;
- сухость языка;
- тахикардия;
- потливость, озноб;
- тошнота, рвота.
Пациентам, перенесшим холецситэктомию, часто приходится сталкиваться с такими проблемами:
- воспалительные процессы в печени;
- нарушения в работе поджелудочной железе;
- кожная сыпь, зуд;
- нарушения со стороны пищеварительного тракта: запор или диарея, тошнота, вздутие живота, боли в правом боку, метеоризм.
Послеоперационный период
После операции организм человека должен перестроиться, так как исчез резервуар для скопления желчного секрета. Организм компенсирует эту потерю за счет увеличения в объеме желчевыводящих протоков. В норме диаметр биллиарных протоков составляет около одного миллиметра, а через год после операции он составляет 10–15 мм.
Диета при удалении желчного пузыря
Этот процесс неизбежен. Протоки берут на себя роль желчного пузыря. После удаления органа происходят нарушения пищеварительных процессов, а также снижается количества выделяемой желчи. Если после холецистэктомии пациент будет злоупотреблять жирной и жареной пищей, его будет беспокоить тошнота, рвота и диарея.
Также утрачивается цикличность поступления секрета, поэтому он беспрерывно поступает в пищеварительную систему. Снижение концентрации желчных кислот приводит к утрате бактерицидных свойств желчи. Это влечет за собой развитие дисбактериоза кишечника.
Внимание! Большую роль в успешном восстановлении играет внимательное отношение к своему здоровью и выполнение всех врачебных рекомендаций. Даже если операция прошла успешно, избежать негативных осложнений не удастся, если пациент вернется к вредным привычкам и неправильному питанию.
В первый день после операции пациенту уже разрешают вставать с постели, ходить и кушать жидкую пищу. На послеоперационные раны накладывают повязки или специальные наклейки. После операции какое-то время пациента могут беспокоить боли. Справиться с ними смогут анальгетические средства.
Нужен ли специальный бандаж после операции? Лапароскопия – это безопасная форма процедуры по удалению желчного пузыря, поэтому ношение бандажа необязательно. Его все же могут назначить пациентам с лишним весом, которым присуща слабость мышц брюшного пресса. Общее время пребывания больного в стационаре не превышает десятидневного срока. Пациенту также требуется домашний отдых, поэтому ему выдается больничный лист.
После холецистэктомии пациенты могут вести полноценную жизнь
Обычно на больничном пациент находится около десяти дней, но при необходимости этот период может быть продлен. Максимальный срок нетрудоспособности составляет тридцать дней. Но существуют тяжелые случаи, когда и месяца недостаточно для восстановления. Лечебной комиссией может быть принято решение о продлении срока больничного срока.
После лапароскопии важно соблюдать три основных правила:
- Лекарственная терапия, которая поможет организму приспособиться к новым обстоятельствам. Пациентам назначаются гепатопротекторы.
- Диета и режим питания.
- Гимнастика для мышц брюшной стенки.
Для правильной работы пищеварительной системы просто необходимо вести активный образ жизни и заниматься спортом. Если операция прошла успешно и не возникло никаких осложнений, то через несколько месяцев можно постепенно увеличивать физические нагрузки. В первую неделю после операции разрешено заниматься ходьбой. К стандартным спортивным тренировкам можно приступать не ранее, чем через шесть недель.
Если хирург недостаточно сшил края раны или они разошлись, рана может начать сочиться. Если ничего не предпринять, после заживления на коже может остаться заметный дефект. Во избежание этого кожу вокруг раны следует обработать спиртовым раствором, а саму рану – перекисью водорода. В конце следует наложить стерильную повязку с синтомициновой мазью. До тех пор, пока рана не перестанет сочиться, мочить ее не разрешается.
Процесс заживления швов может сопровождаться следующей клинической картиной:
- ноющие боли в месте раны;
- влажность раневой поверхности;
- вздутие живота;
- зуд;
- уплотнение под швом.
Планировать беременность можно не ранее, чем через три–шесть месяцев после успешного оперативного вмешательства. Беременность и роды являются факторами риска в возникновении новых камней, поэтому до беременности важно уделить особое внимание своему питанию. В период вынашивания ребенка желательно находиться под наблюдением гастроэнтеролога и делать профилактическое УЗИ органов брюшной полости.
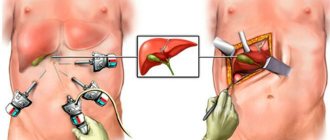
Удаление желчного пузыря через «проколы» (лапароскопическая холецистэктомия)
Холецистэктомия
Холецистэктомия
(удаление желчного пузыря) выполняется уже около ста лет. В настоящее время техника этой операции отработана и в типичных неосложненных случаях для опытного хирурга трудностей не представляет.
Показания
Калькулезный холецистит (наличие камней в желчном пузыре)
Полипы желчного пузыря
Травматическое повреждение желчного пузыря
Виды операций
В настоящее время удаление желчного пузыря может быть выполнено двумя способами: 1) открытым (при помощи разреза) и 2) лапароскопическим (через проколы). Если раньше острое воспаление желчного пузыря и предшествующие операции на животе являлись противопоказанием к удалению желчного пузыря «через проколы», то сейчас практически все операции по удалению желчного пузыря выполняются лапароскопически.
Открытая холецистэктомия
Обезболивание общее.
Вводятся препараты, расслабляющие мускулатуру, обезболивающие. За пациента через специальную трубку, введенную в трахею, дышит аппарат.
Разрез может производиться как в правом подреберье (более травматичный доступ, но в то же время количество послеоперационных грыж после него меньше), так и по срединной линии выше пупка.
Смысл операции заключается отделении желчного пузыря от печени с перевязкой артерии питающей его, а также с перевязкой пузырного протока, при помощи которого он соединен с общим желчным протоком. При этом крайне важно не допустить ошибки и случайно не пересечь общий желчный проток, что приведет к тяжелейшим, а нередко и фатальным последствиям!
Операция в большинстве случаев заканчивается постановкой дренажа (полихлорвиниловой трубки небольшого диаметра для сбора образующейся травматической жидкости и контроля возможного желчеистечения). Производится послойное ушивание послеоперационной раны. На кожу накладывается косметический шов.
Одной из разновидностей открытой холецистэктомии является операция из
так называемого
минидоступа
. Небольшой разрез (5-6 см) производится в правом подреберье. Далее рана расширяется при помощи специального кольца.
Для манипулирования в ране используются особые изогнутые инструменты. Преимуществом холецистэктомии из минидоступа является малый травматизм, но в то же время выполнить полноценный осмотр органов брюшной полости не представляется возможным.
Следует обязательно упомянуть, что иногда хирург вынужден закончить операцию постановкой в общий желчный проток тонкой трубки (если, например, нельзя исключить наличие камней в этом протоке), чтобы в послеоперационном периоде выполнить рентгенологическое исследование. Кроме того, трубка в желчный проток может быть установлена в случае осложненного течения желчнокаменной болезни.
Лапароскопическая холецистэктомия.
Данный вид операции стал выполняться с конца 80-х годов 20 века и требует использования высокотехнологичной и дорогостоящей техники. На этапе освоения данная операция сопровождалась достаточно большим процентом повреждений общего желчного протока. В наши дни техника операции отработана и данная ситуация встречается достаточно редко. Но при этом следует упомянуть, что лапароскопическая холецистэктомия (далее ЛХЭ) должна выполняться только опытным хирургом или как минимум в его присутствии. Не допускается самостоятельное освоение данной методики.
Лапароскопическая холецистэктомия выполняется под общим обезболиванием. После нагнетания в брюшную полость углекислого газа (если не раздуть живот и не приподнять переднюю брюшную стенку операцию невозможно выполнить) через 4 прокола (3 в правом подреберье и один над пупком)
вводятся в брюшную полость камера и специальные инструменты. Смысл и этапы операции те же что и при открытой операции. Пузырный проток и артерия не перевязываются, а пережимаются титановыми клипсами.
Желчный пузырь после отделения от печени извлекается через небольшой разрез над пупком. Дренаж обычно не ставится.
Трудность для хирурга при выполнении ЛХЭ заключается в работе в двухмерном пространстве (по сути операция видна только в мониторе)
и отсутствии непосредственного контакта с тканями и структурами. Следует помнить, что в случае запущенной болезни или при наличии анатомических аномалий желчных протоков, хирург может перейти к открытой операции.
Пациентом лапароскопическая холецистэктомия переносится значительно легче чем открытая операция.
В настоящее время лапароскопические операции выполняются не только посредством традиционного доступа через четыре прокола, но и через так называемый монопорт,
когда все инструменты вводятся в брюшную полость через один доступ над пупком ( сейчас все больше данная методика признается нецелесообразной)
Кроме того, доступы к желчному пузырю осуществляются через влагалище ( подобная операция выполнялась певице Мадонне) и даже через желудок ( инструменты заводятся через рот в желудок, стенка его рассекается и таким образом инструменты выводятся в свободную брюшную полость и далее производится холецистэктомия. Разрез стенки желудка в дальнейшем закрывается специальными клипсами). Вышеописанные вмешательства имеют лишь одно преимущество — на коже не остается рубцов.
Послеоперационный период
Как после открытой, так и лапароскопической холецистэктомии пациент в подавляющем большинстве случаев доставляется в общую палату
Пациенту настоятельно рекомендуется сразу выполнять гимнастику, а ближе к вечеру уже присаживаться в кровати и вставать. Пить разрешают сразу после операции по приезде в палату. На следующий день разрешается жидкая легкая пища в небольшом количестве. На общий стол переводят на третий-четвертый день после операции.
Выписка после открытой операции производится на 5-7 день, после ЛХЭ на 2-3.
После открытой операции пациенту придется ограничить нагрузки не менее 4 месяцев и носить бандаж. После ЛХЭ следует ограничить только значительные нагрузки, ношение бандажа не требуется.
К работе пациент обычно выписывается, а 15-21 сутки после операции.
Осложнения операции
Самое страшное и для хирурга, и для пациента осложнение холецистэктомии это травма общего желчного протока. Повреждения эти бывают разные от относительно не тяжелых, до крайне сложных (полного пересечения протока, высечения его большой части, высечения совсем близко к печени), которые потребуют ряда повторных операций, не всегда приводящих к успеху. Именно поэтому холецистэктомию должен выполнять хирург, обладающий должным опытом, который позволит ему разобраться в той или иной сложной ситуации. И помните, ни один действительно оперирующий специалист не скажет вам, что данная операция легкая. Последствия ошибки тут фатальны.
Кроме того, после холецистэктомии случаются кровотечения (обычно из ложа желчного пузыря) или же желчеистечения. Данные осложнения могут потребовать повторной экстренной операции.
В более позднем послеоперационном периоде может развиться желтуха — причины для нее две: 1) травма (перевязка) общего желчного протока, 2) нераспознанные и оставленные в нем камни.
Наконец, иногда могут встречаться осложнения со стороны послеоперационной раны (нагноения, скопления жидкости)
Факторы риска осложнений:
Излишний вес
Длительное течение заболевания, ряд ранее перенесенных обострений.
Острый холецистит
Подводя итог, напомним, что при кажущейся простоте холецистэктомия таит в себе ряд опасностей и потому должна выполняться опытным хирургом в условиях стационара, в котором готовы и умеют лечить не только осложнения самой желчнокаменной болезни, но и возможные осложнения операции (а такие осложнения встречаются АБСОЛЮТНО В ЛЮБОЙ клинике). К сожалению, сейчас данную операцию пытаются делать чуть ли не хирурги любой специальности и квалификации,
что безусловно, является поводом к крайне щепетильному выбору хирурга.
Анализы и исследования, необходимые для плановой холецистэктомии:
1. Общий анализ мочи.
2. Общий анализ крови.
3. Биохимия крови (глюкоза, билирубин, общий белок, мочевина, креатинин).
4. ЭКГ (электрокардиография).
5. ФГДС (фиброгастродуоденоскопия).
6. УЗИ органов брюшной полости.
7. Консультация терапевта (для пациентов старше 40 лет).
Мы работаем для того, чтобы каждый пациент, нуждающийся в оперативном лечении попадал к опытному и грамотному хирургу, способному максимально безопасно выполнить операцию!
Отзывы
Татьяна, 46 лет: У меня обнаружили желчнокаменную болезнь. Врач порекомендовал мне лапароскопическое удаление желчного пузыря. Как он мне объяснил, будут сделаны несколько проколов, после которых останутся едва заметные рубцы. Перед операцией я прошла обследование, никаких сопутствующих патологий у меня не было выявлено. Лапароскопия прошла успешно. На следующий день мне разрешили пить и есть жидкую пищу. Какое-то время у меня возникали боли в животе, от которых я спасалась анальгетиками. Врач сказал, что диета должна наблюдаться пожизненно. Я стараюсь следовать его советам и не злоупотреблять жирным и жареным.
Людмила, 50 лет: Холециститом я страдаю давно. Во время очередного обострения врач посоветовал мне удалить желчный пузырь. Мне была предложена лапароскопия. Операция длилась около часа. Никаких осложнений у меня не возникло. Уже на следующий день я кушала, вставала с постели и ходила. Через две недели я вернулась к своему привычному ритму жизни и работе. Один раз на праздник я съела жирной и жареной пищи, после чего мне было очень плохо. Питание я в корне поменяла. Стараюсь употреблять пищу в одно и то же время небольшими порциями.
Татьяна, 58 лет: Уже несколько лет страдают желчнокаменной болезнью. Когда я попала в хирургию с очередным приступом, врач предложил мне лапароскопию. Он объяснил, что это современный эндоскопический метод, который гораздо безопаснее открытой операции. После процедуры я была удивлена, что рубцы ели заметны. Период восстановления прошел очень быстро. Через несколько дней меня выписали домой, где я еще неделю была на больничном.
Итак, жизнь после удаления желчного пузыря возможна. Операция, конечно же, вносит свои коррективы в работу ЖКТ, но через какое-то время организм компенсирует потерю важного органа. Лапароскопия, по сравнению с традиционной полостной операцией, редко вызывает осложнения.
Уже через несколько дней пациенты могут быть дома. Вставать с кровати и передвигаться можно уже со следующего дня. Если вы хотите избежать осложнений, придерживайтесь рекомендаций врача. Диета после операции должна стать вашим образом жизни!
Комментарий врача
У вас обнаружены камни в желчном пузыре, и вам предложена операция — холецистэктомия? Лапароскопическая методика сегодня является наиболее щадящей, отсутствие боли в послеоперационный период и быстрое восстановление являются ее основными преимуществами. Более того, проведение лапароскопии по технологии SILS позволяет добиться отличного косметического результата, поскольку все действия хирурга выполняются через единственный разрез 3-4 см, сделанный по верхнему контуру пупка, который после заживления становится практически незаметен. К тому же SILS-холецистэктомия проводится с использованием видеоэндоскопического оборудования, все манипуляции выполняются под визуальным контролем, поэтому риск развития осложнений в ходе хирургического вмешательства практически исключен. Но следует учесть, что данный метод не рекомендован, если имеются осложнения желчнокаменной болезни. Кстати, если у вас имеется вентральная или пупочная грыжа, то в ходе одной операции можно избавиться и от камней в желчном пузыре, и от грыжи. Поэтому не откладывайте операцию, ведь пребывание в стационаре займет всего один день, а через 5-10 дней вы сможете вернуться к привычному образу жизни!
Руководитель хирургической службы SwissClinic Пучков Константин Викторович