Холецистэктомия — это операция по удалению желчного пузыря. В настоящее время разработано много техник проведения данной операции. Предпочтение отдается малоинвазивным (лапароскопическим) вмешательствам, поскольку они снижают риски послеоперационных осложнений и минимизируют время реабилитации. Однако в некоторых стационарах рутинной операцией до сих пор является лапаротомическая холецистэктомия, которая проводится через разрезы брюшной стенки.
- Почему проводится операция
- Показания и противопоказания к холецистэктомии
- Типы оперативного вмешательства
- Операционные риски
- Послеоперационный период
- Диета
Почему проводится операция
Желчный пузырь является важной частью пищеварительной системы. В нем собирается желчь, и при поступлении пищи в тонкий кишечник пузырь сокращается и выбрасывает 40-60 мл своего содержимого. Желчь способствует активации пищеварительных ферментов, эмульгирует и гидролизирует жиры, выводит из организма избыток холестерина и билирубина.
При возникновении патологии желчный пузырь может быть причиной тяжелых нарушений, от болевого синдрома до повреждения печени, поджелудочной железы и даже развития тяжелых септических осложнений. Вовремя проведенная по показаниям операция позволяет избежать развития тяжелых осложнений и в то же время существенно не ухудшает качество жизни пациента в дальнейшем.
Восстановление после иссечения желчного пузыря
Все человеческие органы работают сообща, делая функционирование организма стабильной и эффективной, и после иссечения хотя бы одного из них жизнь человека не становится прежней. Если вам пришлось сделать удаление желчного пузыря, последствия могут быть следующими — наличие постхолецистэктомического синдрома — состояние функционального изменения желчевыделительной системы после иссечения органа. Иными словами, после иссечения качество жизни можно наладить при помощи избавления от вредных привычек и налаживания новых полезных: организм перестраивается на другую работу в новых условиях. Это может пройти как бесследно, так и принести пациенту дискомфорт.
Единственное осложнение после операции удаление желчного пузыря — постхолецистэктомический синдром. Он возник в западной врачебной литературе в 30-ые годы 20 века. После иссечения органа нарушается сокращаемость желчи: она плохо стекает в двенадцатиперстную кишку. Наблюдаются боли в боку, тошнота, организм быстро насыщается после маленького количества пищи.
Вот как удаление желчного пузыря влияет на организм.
Показания и противопоказания к холецистэктомии
Наиболее распространенным показанием к проведению данной операции является развитие осложнений желчнокаменной болезни (далее ЖКБ) и некоторые острые патологии желчного пузыря (ЖП):
- Острый холецистит. При отсутствии лечения он может вызывать тяжелые осложнения, вплоть до развития перитонита, абсцессов и сепсиса. Если нет конкрементов, возможно ведение пациента консервативным путем. Но при калькулезном остром холецистите показана экстренная операция.
- Холедохолитиаз — наличие камней в желчных протоках. В этом случае возможна обструкция (закупорка) протоков и развитие тяжелого осложнения — механической желтухи. Помимо этого, развивается холангит и панкреатит. Во время операции не только удаляют желчный пузырь, но и санируют желчные протоки. В ряде случаев устанавливаются дренажи.
- Симптомная ЖКБ. Абсолютным показанием к проведению оперативного вмешательства являются печеночные колики на фоне ЖКБ. Также удалять пузырь рекомендуют и при других симптомах: горечь во рту, а также тяжесть или ноющие боли в правом подреберье.
- Бессимптомная ЖКБ. Раньше считалось, что при наличии камней холецистэктомия показана в любом случае, поскольку врачи опасались развития на этом фоне злокачественного новообразования. Но дальнейшие наблюдения показали, что вероятность малигнизации невысока. Сейчас удаление рекомендуют только по следующим показаниям: если размер камней превышает 2,5-3 см, и если ожидаемая продолжительность жизни пациента составляет 20 лет и более. В последнем случает вероятность и тяжесть долгосрочных осложнений выше, чем риски операции.
- Кальциноз желчного пузыря — отложения солей кальция. Осложняется развитием злокачественного новообразования чуть ли не в 25% случаев.
- Холестероз ЖП — отложение холестерина в стенке пузыря. Холецистэктомия проводится при калькулезном холестерозе, и/или при нарушении его функциональности.
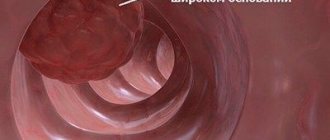
- Полипы желчного пузыря. Операция показана, если полипы превышают по размерам более 1 см, или если он имеет сосудистую ножку. В остальных случаях проводится динамическое наблюдение.
Плановые операции не проводятся, если у пациента имеются острые инфекционные заболевания или декомпенсация хронических патологий. При необходимости экстренного вмешательства оценка соотношения польза/риски производится индивидуально.
Как выполняется холецистэктомия?
Иссечение пузыря, или холецистэктомия — хирургическое удаление желчного пузыря. В современной медицине больше не проводится полостная операция, которая требует долгого времени реабилитации.
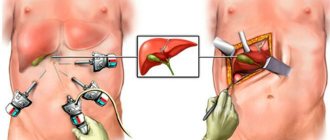
Сегодня холецистэктомия часто проводится при помощи лапароскопии, через маленькие надрезы живота, в которые вставляют камеру и инструменты. Надрезов около 1 см вполне хватает, чтобы осторожно убрать орган, избавив больного от болей при холецистите. Достоинство современных клиник в том, что они используют инновационную лапароскопическую эндовидеохирургическую стойку, которая снабжает углекислым газом, нагретым до температуры тела человека, живот. Это позволяет сделать все действия максимально щадяще, а значит, сокращает время регенерации тканей после операции. Все действия осуществляются при помощи высококачественной оптики, что увеличивает видимость во время выполнения вмешательства. Операция осуществляется под общим наркозом, длится около 40 минут.
Типы оперативного вмешательства
В России практикуется два типа холецистэктомии:
- Лапароскопическая — все манипуляции проводятся через небольшие проколы с помощью эндоскопического оборудования. В настоящее время эта технология является золотым стандартом при проведении плановых вмешательств в отсутствии выраженного воспаления и спаек.
- Лапаротомическая, или традиционная открытая. Проводится при спаечном процессе и выраженном воспалении.
Рассмотрим каждую из методик подробнее.
Лапароскопическая холецистэктомия
Техника данной операции заключается в выполнении на брюшной стенке 3-4 проколов, через которые в брюшную полость вводят полые трубки (троакары), а через них инструменты — видеокамеру, манипуляторы, зажимы, электроды и др. Современные видеокамеры позволяют получать высококачественное детализированное увеличенное изображение, которое транслируется на монитор. Это позволяет получить визуализацию, лучше, чем при открытых полостных операциях.
Для того, чтобы был достаточный обзор и пространство для манипуляций, брюшную полость расширяют с помощью газа. Его инсуффляция (накачивание) осуществляется на всем протяжении операции через отдельный троакар. Далее выделяют желчный пузырь и его структуры. Перевязывают его артерию, шейку, пузырь отсекают и извлекают через один из троакаров. После этого проводят ревизию, отсасывают газ и извлекают трубки. В рану устанавливается дренаж, проколы ушиваются и заклеиваются стерильным пластырем и повязкой.
Преимущества лапароскопической операции:
- Очень низкий риск травматизации брюшной стенки.
- Послеоперационный болевой синдром практически отсутствует.
- Очень быстрое восстановление и малый срок пребывания в стационаре.
Традиционная холецистэктомия
Такая операция (лапаротомическая холецистэктомия) выполняется через разрез в области правого подреберья или по срединной линии живота. Она обеспечивает хороший доступ ко всей гепатобилиарной системе — внепеченочным протокам, поджелудочной железе, двенадцатиперстной кишке. Это позволяет произвести все виды ревизии — от зондирования протоков и интраоперационного УЗИ до холедохоскопии. Чаще всего такие операции проводят при серьезных воспалительных процессах, в частности, при перитонитах и абсцессах.
Бывают ситуации, когда изначально планируется лапароскопическая операция, но в процессе ее выполнения хирурги видят серьезные осложнения и вынуждены переходить на открытый доступ. Такая ситуация называется конверсией.
Причины
В настоящее время имеется несколько наиболее вероятных причин формирования камней в желчном пузыре. Как предполагается, это может быть:
- застой желчи механического или функционального характера; при механическом — отток желчи затруднен вследствие препятствия (спаек, перегибов, опухоли и др.), при функциональном — нарушения возникают из-за расстройства моторики желчного пузыря.
- нарушение билирубинового или липидного обмена, что отражается на циркуляции и синтезе желчи; холестерин, желчные пигменты, соли осаждаются, нарушается также количественное соотношение желчных компонентов, появляются твердые образования.
Решающим в развитии болезни может оказаться наличие неблагоприятных факторов. Наибольшее количество пациентов насчитывается в развитых странах, причем преобладают люди старшего возраста, возможно, причина кроется в малоподвижности, нерациональном питании, стрессах. Также риск возникновения этого заболевания выше у женщин. К тому же вероятность образования камней повышают:
- ожирение: у людей с индексом массы тела более 35 желчнокаменная болезнь диагностируется в 20 раз чаще;
- особенности питания: преобладание в рационе продуктов, содержащих в большом количестве холестерин, злоупотребление низкокалорийной пищей, резкая потеря веса (более 1,5 кг за неделю);
- различные заболевания: обменные нарушения, болезнь Крона, дивертикулы, инфекции и др.;
- отягощенная наследственность: среди близких уже есть пациенты с таким же диагнозом;
- длительный прием препаратов, влияющих на обменные процессы.
Операционные риски
Холецистэктомия, как и любая другая операция, может сопровождаться развитием осложнений и нежелательных реакций. Их можно разделить на несколько групп:
Осложнения со стороны раны:
- Гематомы и кровоизлияния.
- Раневая инфекция. Сопровождается покраснением кожи, уплотнениями и выделением патологического отделяемого. Требует срочного медицинского вмешательства.
Осложнения со стороны брюшной полости:
- Резидуальный холедохолитиаз. Как мы знаем, желчные камни могут образовываться не только в желчном пузыре, но и в протоках. На дооперационном этапе их стараются обнаружить и решить эту проблему во время холецистэктомии. Но у некоторых пациентов обнаружить камни не удается ни дооперационно ни интраоперационно. Оставшиеся конкременты могут вызывать осложнения, например, механическую желтуху. Тогда требуется повторное вмешательство.
- Желчеистечение. В раннем послеоперационном периоде возможно отделение желчи из ложа желчного пузыря. Чтобы ее отвести, в конце операции в рану вставляется дренаж. Обычно эта ситуация длится 2-3 дня и самостоятельно прекращается. Единственное что здесь требуется, это наблюдение в стационаре.
- Повреждение желчных протоков. В результате этого может развиться истечение желчи. Тогда отделяемое по дренажам сохраняется более 2-3 дней. В этом случае требуется повторная операция и длительная реабилитация.
Несмотря на то, что любое хирургическое вмешательство может сопровождаться развитием осложнений, все же стоит отметить, что их риск ничтожно мал, когда операцию выполняет опытный хирург в хорошо оснащенной операционной.
В каких ситуациях удаляют желчный
Когда в ходе ультразвукового исследования обнаруживается песок или мелкие камни, не вызывающие приступов и поддающиеся дроблению и растворению, необходимости в хирургическом вмешательстве нет. Показанием к манипуляции служит поражение самого органа. Чаще всего проводится лапароскопическая холецистэктомия – малоинвазивная и малотравматичная операция с использованием специального инструментария и современной техники. Патологии, при которых она выполняется:
- желчекаменная болезнь, ведущая к образованию конкрементов. В период воспаления возникает ярко выраженный болевой синдром в связи с застреванием камней, провоцирующим спазмирование желчных протоков;
- острый холецистит – осложнение желчекаменной болезни, способное привести к тяжелым последствиям в виде сепсиса (заражения крови), повреждения и разрыва стенок ЖП с последующим перитонитом;
- полипоз – доброкачественные разрастания слизистой, склонные к малигнизации (озлокачествлению). Лапароскопия потребуется, если они увеличиваются в размере, их количество составляет более двух единиц, диаметр превышает 10 мм или у пациента отмечаются клинические признаки, ухудшающие качество жизни;
- холестероз, связанный с замедлением липидного обмена в организме, что приводит к накоплению на стенках органа холестериновых отложений и функциональным нарушениям. Оперативное вмешательство необходимо, когда диета и медикаментозная терапия не дают положительных результатов.
Послеоперационный период
Особенности восстановительного периода после операции определяются техникой ее проведения. При лапароскопическом вмешательстве он протекает сравнительно легко. Уже через 6 часов можно присаживаться на кровати и постепенно вставать под присмотром медперсонала. На следующий день можно спокойно передвигаться по отделению. Что касается еды, то принимать легкую пищу начинают на вторые сутки после холецистэктомии. В этот же день может быть удален дренаж. В среднем, восстановление занимает около месяца, но сроки могут увеличиваться, в зависимости от общего состояния пациента. При открытых операциях иногда требуется более длительный постельный режим и обезболивание.
Подготовка к операции
Способы подготовки к оперативному вмешательству схожи и не зависят от того, где делают в Москве лапароскопическую холецистэктомию.
Перед процедурой пациент проходит полное обследование в медицинском центре. Назначают лабораторные и аппаратные диагностические мероприятия – анализы крови и мочи, УЗИ, при необходимости — МРТ. Их цель – определить состояние здоровья больного и выявить сопутствующие патологии, требующие коррекции перед операцией. При выявлении патологий, препятствующих проведению операции, будет назначено лечение для компенсации заболеваний.
При отсутствии противопоказаний назначают холецистэктомию. Подготовка к процедуре:
- Соблюдение специальной диеты за сутки до операции. Можно есть только легкую пищу, не перегружающую пищеварительный тракт.
- Ужин накануне разрешен не позже 19 часов.
В день хирургического вмешательства нельзя есть и пить. Если пациент регулярно принимает какие-либо лекарства, их прием нужно согласовать с хирургом и анестезиологом. В большинстве случаев, терапию не прерывают.
Диета
Важным моментом восстановительного периода является соблюдение диеты. На этот период рекомендуется отказаться от алкоголя, тяжелой пищи (жиры, маринады, копчености), легких углеводов. Рекомендуется дробное питание по 4-6 раз в сутки.
В федеральной сети клиник экспертной онкологии «Евроонко» холецистэктомия проводится лапароскопически, если нет противопоказаний. Мы используем оборудование экспертного класса, на котором работают высококвалифицированные специалисты.
Запись на консультацию круглосуточно
+7+7+78
Прогноз и рекомендуемый образ жизни
Каждого человека, идущего на операцию, волнует вопрос: как сложится его дальнейшее существование. Будет ли оно таким, как прежде, или станет менее полноценным из-за ограничений? Все зависит от пола и возраста, состояния здоровья пациента, скорости заживления тканей, наличия хронических заболеваний. Большое значение имеет не только правильное питание, но и разумная физическая активность. Длительное нахождение в кресле, лежание на диване ведут к ожирению и вызывают застой желчи. Плавные упражнения, прогулки на свежем воздухе, дозированная работа дома и в саду способствуют усилению ее циркуляции. Непродолжительное плавание в бассейне несколько раз в неделю улучшает метаболизм, расслабляет позвоночник. Если Вам или Вашим близким необходима поддержка профессионалов в реабилитации после хирургического вмешательства, наши специалисты помогут в этом. Запишитесь на бесплатную первичную консультацию, чтобы обсудить с доктором дальнейшие действия, которые дадут возможность избежать постоперационных осложнений и повторного образования камней, а также сократить сроки реабилитации.
Возможные осложнения
Среди распространенных — развитие воспалительного процесса и обтурация (блок) желчевыводящих путей, что может привести к механической желтухе и острому панкреатиту. Также при отсутствии своевременного лечения не исключено появление свищей, разрыв пузыря, развитие перитонита и других осложнений, опасных для человека.
Для выявления ЖКБ, определения степени воспаления в стенке желчного пузыря, а также выбора правильной индивидуальной тактики хирургического лечения, необходимо прислать мне на личный электронный адрес полное описание УЗИ органов брюшной полости, желательно гастроскопию, необходимо указать возраст и основные жалобы. В редких случаях при подозрении на камни в протоках, необходимо выполнить эндоскопическое ультразвуковое исследование протоков и поджелудочной железы. Тогда я смогу дать более точный ответ по вашей ситуации.