Откуда берется ощущение кома в горле?
Ощущение, как правило, возникает на передней поверхности шеи. Пациента беспокоит ощущение комка в горле, першение, онемение и чувство инородного тела в дыхательных путях. Возникает желание сглотнуть слюну, но спазм, вызывающий чувство комка в горле, мешает это сделать.
У многих пациентов сужается просвет пищевода, что делает невозможным нормальный прием пищи – пищевой комок не продвигается по направлению к желудку, вызывая болезненные ощущения, слюнотечение и рвотные позывы.
Что такое ком в горле?
Многих пациентов беспокоит легкое чувство распирания в горле, которое не вызывает сильного дискомфорта или затруднения дыхания. Чувство кома в горле может возникать всего на несколько секунд, а может продолжаться несколько дней подряд. Однако ощущения могут быть и более интенсивными: появляется спазм гортани, который затрудняет вдох и вызывает чувство страха смерти. Этот синдром описывал еще Гиппократ, называя его природу «истерической»³.
Причины возникновения комка в горле
Чувство комка в горле может возникать спонтанно при определённом эмоциональном состоянии пациента: когда тот находится в стрессовой ситуации или, например, ощущает гордость, грустит и т.д. Ком в горле может возникать и в силу сугубо физиологических причин, например при долгом сидении с опущенным вниз лицом.
К другим причинам относят появление кома в горле при разных патологиях, каждая из которых заслуживает отдельного рассмотрения.
Схема 1. Причины появления ощущения кома в горле. Источник: Медпортал
Нервный стресс
В большинстве случаев ощущение кома в горле возникает как следствие нервного перенапряжения. Согласно Международной Классификации Болезней 10-го пересмотра (МКБ-10) чувство кома в горле относится к группе невротических и соматоформных расстройств, связанных со стрессом.
Оно возникает у людей, склонных к депрессии или страдающих от нервного напряжения (как на работе, так и в быту). Иногда у женщин этот симптом возникает при предменструальном синдроме на фоне обострения тревожности и раздражительности.
Ком и психосоматика
В медицине есть такое понятие, как психосоматика – оно означает тесную взаимосвязь между психологическим состоянием человека и здоровьем его организма. Зачастую ком относят именно к психосоматическим проявлениям. В этом случае чувство отличается небольшой продолжительностью – как правило, симптом проходит в течение нескольких минут или даже секунд.
Гастроэзофагеальная рефлюксная болезнь
Когда у пациента происходит рефлюкс (выброс содержимого желудка обратно в пищевод), желудочный сок, в состав которого входит соляная кислота, раздражает стенки пищевода, что вызывает спазм и чувство кома в горле¹.
Заболевания скелетных мышц
У пациентов, страдающих такими заболеваниями скелетных мышц, как миастения и миотония, могут возникать спастические явления (спазмы) в мышцах горла, которые провоцируют ощущение инородного тела.
Дивертикул Ценкера
У пациента в начальном отделе пищевода, который граничит с глоткой, возникает выпячивание слизистой оболочки через гладкую мускулатуру пищевода. В этом случае ощущение уже не субъективное, поскольку в качестве инородного тела, то есть кома, выступает само выпячивание².
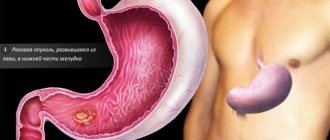
Онкологические новообразования
Как и в предыдущем случае, ощущение инородного тела уже не субъективно. При новообразованиях в районе горла чувство кома не носит приступообразного характера, как при нервном перенапряжении – оно преследует пациента постоянно.
Эозинофильный эзофагит
Это заболевание представляет собой воспаление стенок пищевода, чаще всего возникающее как следствие аллергических реакций. Ком в горле возникает из-за болевых ощущений в пищеводе, которые обусловлены воспалением и рефлюксом.
Остеохондроз
Это заболевание сопровождается дистрофическими изменениями со стороны хрящевой и костной ткани позвоночника. Это, в свою очередь, приводит к сдавлению корешковых нервов, которые отвечают за иннервацию гортани и глотки, то есть их связь с центральной нервной системой. В результате могут возникать парестезии – искаженные ощущения, к числу которых относится и ком в горле.
Заболевания щитовидной железы
Ощущение распирания и присутствия инородного тела в горле часто возникает при диффузном или узловом зобе. При тиреоидите воспаляются ткани щитовидной железы, поэтому чувство кома сопровождается болевыми ощущениями.
ЛОР-заболевания
Из-за воспаления при ангине, тонзиллите и фарингите также может возникать ощущение кома в горле Помимо него пациента беспокоит также першение в горле и болезненные ощущения.
Синдром Шегрена
Это заболевание аутоиммунного происхождения, при котором организм воспринимает собственные клетки как чужеродные, и вырабатывает антитела, поражающие здоровые ткани. Это, в свою очередь, приводит к воспалительным явлениям.
При синдроме Шегрена поражаются слезные и слюнные железы. Чувство кома в горле возникает как следствие воспаления и пересыхания во рту и в гортани. Пациенты обычно жалуются на болезненность в области гортани и на то, что комок в горле мешает им глотать пищу. Заболевание развивается преимущественно у женщин старше 30 лет.
Аллергия
У некоторых людей чувство кома возникает как следствие аллергических реакций за счет отека горла.
Пищевые отравления
В этом состоянии у пациента нередко отмечаются спазмы ЖКТ и пищевода. Это может создавать ощущение, что комок в горле мешает глотать.
Важно! Чаще всего жалобы на ком в горле поступают от взрослых пациентов в возрасте 41–50 лет. При этом ощущение кома в горле не всегда связано с какой-либо болезнью. Врачи отмечают, что при медицинском обследовании 46% практически здоровых пациентов жаловались на это чувство.
Лечение
Помощь на догоспитальном этапе
Пациентам с признаками острых инфекций и воспалительных заболеваний ЛОР-органов следует воздержаться от употребления раздражающих слизистую, слишком холодных и горячих продуктов и напитков. Рекомендовано принимать большое количество теплой жидкости, полоскать горло, использовать препараты местного действия. При появлении признаков аллергии нужно немедленно принять противоаллергическое средство.
Консервативная терапия
Лечение инфекций, воспалительных, аллергических патологий проводится с использованием следующих методов:
- Местные средства
. Пациентам показаны антисептические, противовоспалительные, обезболивающие препараты, устраняющие боль, отек, ощущение инородного тела в горле. - Антибиотики
. Требуются при бактериальном генезе заболевания, не назначаются при вирусных инфекциях. До получения результатов микробиологического анализа применяют антибиотик широкого спектра действия, в последующем препарат заменяют с учетом чувствительности возбудителя. - Противоаллергические средства
. Аллергикам назначают антигистаминные средства, стабилизаторы мембран тучных клеток. - Физиотерапевтические методы
. Медикаментозную терапию дополняют УВЧ, ингаляциями, УФО, лекарственным электрофорезом, другими процедурами.
При быстром нарастании отека горла и гортани с развитием асфиксии необходима экстренная интубация трахеи. Пациентам с ГЭРБ показаны специальная диета, антациды, ингибиторы протонной помпы, Н2-гистаминовые блокаторы. Больным дискинезией пищевода рекомендованы дробное питание, нитраты, антихолинолитики, блокаторы кальциевых каналов. При гипертиреозе эффективны тиреостатики. При неврозе глотки применяются комбинированные методики, включающие психотерапию и фармакотерапию.
Что делать при коме в горле? Как устранить?
Ощущение кома в горле заставляет нервничать. Источник Фото: Krakenimages.com / Depositphotos
Важно попытаться определить, при каких обстоятельствах возникает это чувство, и как давно оно было замечено. Ещё до похода к врачу можно воспользоваться инструкцией ниже.
Как убедиться, что ком в горле не следствие образа жизни?
- Определить, не было ли в последнее время стрессовых ситуаций на работе и дома, и попытаться их минимизировать.
- Попытаться понять, нет ли напряжения мышц шеи из-за долгого сидячего положения лицом вниз. Если работа предполагает сидячий образ жизни, необходимо каждые 15-20 минут делать короткие перерывы. При этом желательно немного пройтись и сделать несколько поворотов головы поочередно в правую и левую сторону.
- Занятия фитнесом также могут способствовать появлению кома в горле. Нужно сократить физические нагрузки и проследить, уйдет ли ощущение.
- Нужно на время отказаться от курения и алкоголя и не напрягать голосовые связки (не петь, не кричать).
- Следует перейти на дробное питание маленькими порциями не менее 5 раз в день. Исключить из еды жареное, соленое, копченое и острое. После еды не рекомендуется ложиться или заниматься спортом.
- Посмотреть, не возникает ли ощущение в каком-то одном определенном месте. Возможно, это следствие аллергической реакции, например на пыль или шерсть. В этом случае нужно ограничить контакт с аллергеном.
- Пациентам-женщинам следует обратить внимание, не появляется ли это ощущение исключительно перед началом менструального цикла на фоне повышенного эмоционального состояния.
Если описанные выше советы не помогли справиться с ощущением, необходимо обратиться к специалисту.
К какому врачу обращаться?
Так как причины кома в горле различны, сначала можно обратиться к врачу-терапевту. Тот на основании жалоб и данных физикального осмотра назначит соответствующие диагностические исследования и направит пациента к профильному специалисту.
Можно также самостоятельно попытаться определить, когда возникло это неприятное чувство и какие у него симптомы, и затем посетить соответствующего специалиста:
- невропатолога — если чувство возникает на фоне переутомления, бессонницы или нервных стрессов, носит приступообразный характер, а его продолжительность не превышает нескольких минут;
- отоларинголога — если, помимо ощущения инородного тела, пациента беспокоит боль при глотании, покраснение горла или повышение температуры;
- гастроэнтерологу — пациента беспокоит изжога, кислая отрыжка, ощущение тяжести после еды, болезненные ощущения в желудке или пищеводе, при этом чувство не проходит в течение нескольких дней;
- эндокринолога — если у пациента возникают также такие симптомы, как осиплость голоса, приступы сухого кашля, снижение работоспособности и либидо, затрудненное дыхание, приступы головокружения, сниженное или повышенное слюноотделение, нарушения работы ЖКТ;
- онколога — при продолжительной слабости, повышенной утомляемости, потере массы тела и чувстве распирания в области шеи, которое не проходит в течение нескольких дней;
- вертебролога или невролога — если пациента беспокоят также болезненные ощущения в области позвоночника, головные боли, ухудшение зрения, онемение конечностей, ухудшение сна, чувство мурашек в верхних и нижних конечностях.
Диагностика кома в горле
Инструментальная диагностика кома в горле. Источник Фото: macniak / Depositphotos
Диагностические исследования, применяемые при ЧКГ, зависят в первую очередь от данных, полученных при сборе жалоб и особенностей клинической симптоматики, – все это в совокупности позволяет врачу поставить предварительный диагноз.
Для подтверждения этого диагноза, а также с целью дифференциальной диагностики (то есть исключения других патологий со сходной клинической картиной) врач назначает комплекс диагностических исследований. При этом единой тактики обследования нет. Врач, назначая анализы, ставит перед собой задачу исключить патологии — опухоль, ЛОР патологии, изменение объема щитовидной железы и другие.
Исследования при коме в горле
Методы исследования зависят от причины. Проще всего дело обстоит с нервным стрессом – врач уже на основании данных осмотра и жалоб пациента сможет получить представление о психическом состоянии своего пациента. В других случаях пациенту могут быть назначены исследования крови, бактериологические посевы, УЗИ, МРТ, рентгенография и другие исследования – необязательно одновременно, все зависит от предварительного диагноза.
Анализы крови
Врач, как правило, направляет на один или несколько анализов. В зависимости от вида исследования кровь у пациента берут из пальца или из вены.
Общий анализ
Самый распространенный анализ крови, кровь для которого берут из пальца (реже – из вены). Это исследование позволяет получить представление об уровне гемоглобина, эритроцитов, тромбоцитов, лейкоцитов и СОЭ. При отклонении от нормы какого-либо из этих показателей можно определить:
- наличие воспалительных процессов,
- анемию,
- нарушение свертываемости крови.
Исследование проводится с утра натощак. За 2–3 дня до сдачи анализа нельзя употреблять алкоголь, а за несколько часов до исследования следует воздержаться от курения.
Исследование на онкомаркеры
Как можно понять уже из названия, этот анализ назначается при подозрении на развитие опухолевых процессов, когда у пациента отмечается постоянное повышение температуры тела, болевой синдром, слабость, снижение аппетита и потеря веса. Онкомаркеры представляют собой особый тип белков, которые выделяют опухолевые клетки.
Анализ на определение уровня ТТГ
Уровень тиреотропного гормона (ТТГ) повышается или понижается при нарушении работы щитовидной железы. Основанием для назначения этого исследования, помимо чувства кома в горле, могут стать изменения аппетита, нервозность, нарушения сна, ухудшение состояния волос и кожи. В редких случаях уровень ТТГ повышается у беременных женщин.
Анализ на IgE
Исследование направлено на выявление уровня IgE, то есть иммуноглобулинов класса Е, которые представляют собой антитела, уровень которых в плазме крови здоровых людей очень низок. Однако при аллергических реакциях и эозинофильном эзофагите он повышается.
Забор крови для перечисленных выше исследований осуществляется из вены. За неделю до исследования желательно ограничить физические нагрузки и прием алкоголя. Анализ сдается натощак – между моментом забора крови и последним приемом пищи должно пройти не менее 8 часов. За 1–2 часа до исследования важно воздержаться от курения.
Посев на микрофлору
Назначают при воспалительных заболеваниях горла. . Цель посева – выявить возбудителя инфекционного процесса и определить его чувствительность к противомикробным препаратам. Процедура короткая и безболезненная: врач при помощи стерильного тампона делает мазок из зева. Есть и другой способ: пациент полощет рот соляным раствором, после чего сплевывает его в стерильную емкость.
Рентгенография позвоночника
Это аппаратное исследование больному назначают при подозрении на остеохондроз. При помощи рентгена позвоночника врач получает представление о состоянии костей и межпозвоночных суставов. При подозрении на межпозвоночную грыжу в качестве дополнительного исследования может быть назначено МРТ.
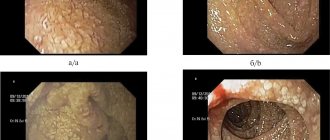
Эзофагодуоденоскопия
Это эндоскопическое исследование пищевода, которое назначается при подозрении на эозинофильный эзофагит и гастроэзофагиальную рефлюксную болезнь. Пациент глотает тонкий эндоскоп, при помощи которого врач оценивает состояние пищевода. Кроме того, в ходе эзофагоскопии при необходимости осуществляется забор биоптата (небольшого фрагмента ткани) для гистологического исследования. Процедура малоприятная, но короткая. Наибольший дискомфорт она вызывает у пациентов с выраженным рвотным рефлексом. За 6–7 часов до исследования следует воздержаться от еды.
Биопсия слюнных желез
Применяется при диагностике синдрома Шегрена. Забор биоматериала делают не только из слюнных желез, но и с внутренней слизистой оболочки щек. При помощи шприца с тонкой длинной иглой осуществляется прокол и забор биоматериала для последующего гистологического исследования. Эта диагностическая процедура осуществляется под контролем УЗИ с использованием местного обезболивания. Назначается сравнительно редко, поскольку в большинстве случаев анализ крови на аутоантитела позволяет специалисту подтвердить или опровергнуть предварительный диагноз.
УЗИ щитовидной железы
Назначается для диагностики диффузного зоба, тиреоидита и других патологий со стороны щитовидной железы. Это абсолютно безболезненное исследование, которое не требует от пациента специальной подготовки: перед УЗИ можно есть, заниматься физическими нагрузками и даже курить.
Контрастная рентгенография пищевода
Это исследование актуально при диагностике дивертикула Ценкера. С его помощью специалист получает представление о локализации выпячивания, а также о его размерах и форме. Перед проведением рентгенографии пациенту предлагают выпить стакан бариевой взвеси для улучшения контрастирования. Эта диагностическая процедура требует специальной подготовки: за 6–7 часов до исследования нельзя принимать пищу.
Хирургические методы устранения грыжи пищевода
Целью оперативного лечения при грыже пищевода является восстановление анатомического соотношения в зоне желудка и пищевода. В ходе операции выполняется крурорафия — пищеводное отверстие в диафрагме ушивается до нормального размера (4 см), затем формируется манжета, препятствующая забросу содержимого желудка в пищевод. Операция при грыже пищевода показана пациентам, если:
- консервативная терапия не эффективна;
- возникли осложнения;
- высок риск ущемления грыжи;
- грыжа достигла больших размеров или зафиксирована в грыжевых воротах;
- развивается дисплазия слизистой пищевода, которая становится подобной слизистой тонкого кишечника.
Существуют различные оперативные методики, среди наиболее часто используемых в отечественных клиниках — фундопликация по Ниссену. В ходе вмешательства дно желудка оборачивается вокруг пищевода на 360°, созданная таким образом манжета препятствует забросу желудочного содержимого в пищевод. Однако данная методика имеет существенный недостаток: при созданном абсолютном клапане в зоне кардии утрачивается возможность отрыжки, срыгивания и рвоты — естественные защитные механизмы. При приеме большой порции еды, газированных напитков желудок раздувается, поскольку нет возможности эвакуации газов или излишков из желудка через кардиальный отдел. Пациент испытывает тяжесть и боли в желудке. Также следует учесть, что фиксация созданной манжеты при методике по Ниссену не предусмотрена, и спустя 1-2 года после операции рецидив развивается практически у половины прооперированных пациентов.
Задать вопросы и записаться на консультацию можно по телефону: +7 (495)222-10-87
или заполните форму ниже
Спасибо, ваш вопрос успешно отправлен, скоро мы с вами свяжемся!
Задать новый вопрос
Лечение комка в горле
Отсутствие стресса — важный факт при лечении кома в горле. Источник Фото: IgorVetushko / Depositphotos
После уточнения диагноза специалист назначает комплексное лечение заболевания, вызывающего ощущение кома в горле. Терапевтические мероприятия сочетают в себе воздействие как на первопричину заболевания, так и на устранение связанных с ним симптомов.
Нервное напряжение
В первую очередь необходимо устранить причину стресса. Если он обусловлен спецификой работы, пациенту рекомендуют перейти на должность, связанную с меньшим нервным напряжением. Важно нормализовать режим сна (не менее 8,5 часов в день). При необходимости врач назначает седативные препараты, нейролептики и антидепрессанты.
Гастроэзофагеальная рефлюксная болезнь
Рекомендуется ограничить употребление алкоголя и кондитерских изделий, чтобы предотвратить ослабление тонуса нижнего пищеводного сфинктера. С этой же целью желательно бросить курить. Из медикаментозных препаратов рекомендуются антациды, то есть препараты, снижающие секрецию желудочного сока (гидроталцит, омепразол).
Заболевания скелетных мышц
Приоритетные методы лечения – массаж, лечебная физкультура и физиотерапия (электрофорез, парафинотерапия). Важно избегать переохлаждений и обеспечить регулярную физическую нагрузку. В тяжелых случаях врач может назначить иммуносупрессивную терапию (преднизолон, циклофосфамид, иммуноглобулин человека).
Дивертикул Ценкера
На начальных стадиях можно обойтись без оперативного вмешательства: пациенту следует перейти на дробное питание (не менее 5 приемов пищи в день). Следует также отказаться от привычки лежать после еды. На поздних стадиях показано оперативное лечение. Оно проводится двумя способами:
1. Классический хирургический. Наиболее распространенный метод, при котором выпячивание корректируется и ушивается для профилактики рецидивов.
2. Эндоскопический. Этот метод также известен как интраоперационная видеоэндоскопическая трансиллюминация. Операция проводится через эндоскоп без рассечения тканей. Преимущество эндоскопической коррекции выпячивания в том, что после этой манипуляции у пациента не остается шрамов².
Онкологические новообразования
В качестве основного метода используется хирургическое удаление опухоли. В качестве вспомогательного лечения используется лучевая терапия, направленная на уничтожение раковых клеток. Для предупреждения рецидивов используется химиотерапия. В рамках медикаментозного лечения назначаются таргетная терапия, которая направлена на прицельное уничтожение клеток, провоцирующих злокачественные процессы.
Эозинофильный эзофагит
В первую очередь необходимо исключить высокоаллергенные продукты (молоко, яйца, морепродукты, орехи). Также показаны местные кортикостероиды, которые выпускаются в виде спреев (флутиказон, будесонид). Их распыляют в ротовой полости и затем проглатывают.
Для снижения выработки желудочного сока назначают Н2-гистаминовые блокаторы (ранитидин, низатидин). Для повышения тонуса сфинктера пищевода показаны прокинетики (метоклопрамид, домперидон).
Остеохондроз
Как и в случае с заболеваниями мышц, основным методом лечения является массаж и физиотерапия. Очень важно не пренебрегать регулярным проведением сеансов лечебной физкультуры. При необходимости курс лечения дополняется нестероидными противовоспалительными препаратами, сосудорасширяющими средствами и хондропротекторами – медикаментами, способствующими улучшению состояния хрящей и суставов.
Заболевания щитовидной железы
В рамках медикаментозной терапии показан прием пропилтиоурацила и тиамазола. Действие этих препаратов направлено на улучшение функционального состояния щитовидной железы. При тяжелом течении болезни врач назначает глюкокортикоиды (преднизолон). При диффузных и угловых формах зоба предпочтение отдается оперативному лечению. Пациенту также необходимо отказаться от вредных привычек и нормализовать сон (спать не менее 8,5 часов в сутки).
ЛОР-заболевания
Одна из главных ошибок пациентов, страдающих ангиной или фарингитом – самостоятельное лечение при помощи народных средств. При этих заболеваниях показано применение антибиотиков (пенициллины и цефалоспорины). Помимо этого, каждый час следует полоскать горло антисептическими растворами. Настоятельно рекомендуется на весь период лечения отказаться от курения, алкоголя и острой пищи.
Синдром Шегрена
На сегодняшний день патогенетического лечения не разработано. Это означает, что терапевтические мероприятия при синдроме Шенгрена направлены на устранение симптомов, а не самой причины заболевания. Для устранения сухости во рту, затрудняющей процесс глотания, рекомендуется частое питье и жевательные резинки, не содержащие сахара. Для усиления слюноотделения могут применяться пилокарпин и цевимелин гидрохлорида (эти препараты противопоказаны больным с глаукомой и бронхоспазмом). Также важно воздержаться от приема антигистаминных препаратов, которые усиливают сухость во рту.
Аллергия
В первую очередь необходимо выявить аллерген и устранить все контакты с ним. Пациенту показана гипоаллергенная диета (из рациона исключают жареные, копченые, соленые, консервированные блюда, шоколад, цитрусовые) и регулярный полноценный сон. Влажную уборку в доме необходимо производить не реже, чем 1 раз в 2 дня. По возможности следует избавиться от ковров и штор, на которых накапливается пыль. Пациенту показан прием фолиевой кислоты для повышения защитных сил организма. Явления сенсибилизации (повышенной чувствительности к аллергенам) устраняются за счет антигистаминных препаратов на основе хлоропирамина, цетиризина и фексофенадина.
Пищевые отравления
При слабой и умеренной выраженности отравления помощь допускается в домашних условиях. Для начала необходимо выпить 1–2 литра бледно-розовой марганцовки или 2% раствора пищевой соды. Это поможет вызвать рвоту и обеспечит промывание желудка. Для удаления токсических веществ из кишечника применяется активированный уголь (не менее 2 таблеток на 10 кг массы тела). В тяжелых случаях, когда эти меры не дают ожидаемого результата, рекомендуется обратиться к инфекционисту.
Ларингофарингеальный рефлюкс в гастроэнтерологической практике
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) является одной из самых распространенных в структуре патологии желудочно-кишечного тракта. На Международном конгрессе гастроэнтерологов, прошедшем в Монреале в 2005 г., было выработано единое определение заболевания, описание симптомов и классификация заболевания, которые легли в основу Монреальского консенсуса [1]. В Консенсусе клинические проявления ГЭРБ разделены на пищеводные и внепищеводные синдромы. Наличие рефлюкс-ассоциированных симптомов при отсутствии повреждения слизистой пищевода расценивается как пищеводный синдром, проявляющийся исключительно симптомами, а при наличии повреждения слизистой пищевода — как пищеводные синдромы с повреждением пищевода (осложнения). Внепищеводные синдромы разделили, в свою очередь, на синдромы, связь которых с ГЭРБ установлена, и синдромы, связь которых с ГЭРБ предполагается. К внепищеводным синдромам с установленной связью с ГЭРБ отнесены — рефлюкс-кашель, рефлюкс-ларингит, рефлюкс-астма и рефлюкс-индуцированное разрушение зубной эмали, а к синдромам с предположительной ГЭРБ-связью — фарингит, синуситы, легочный идиопатический фиброз и рецидивирующий средний отит [2, 3].
Само слово «рефлюкс» в дословном переводе означает «обратный поток». ГЭРБ выявляется у многих пациентов с хроническим ларингитом. Оториноларингологи часто относят к этому состоянию ларингофарингеальный рефлюкс (ЛФР), представляющий ретроградное попадание содержимого желудка — кислоты и пепсина, а также желчных кислот в гортаноглотку [4, 5]. Существует ряд синонимов для ЛФР, например, экстраэзофагеальный рефлюкс, рефлюкс-ларингит и гортанный рефлюкс. В настоящее время не существует «золотого стандарта» в диагностике ЛФР, и, следовательно, данные о его эпидемиологии ограничены. В одном из исследований с участием 105 нормальных здоровых волонтеров у 86% был выявлен ларингофарингеальный рефлюкс во время проведения им ларингоскопии [6]. В метаанализе A. L. Merati и соавт. проанализировали данные показаний зондовой рН-метрии у 264 пациентов с ЛФР, в результате гастроэзофагеальный рефлюкс был выявлен у 10–60% больных [7]. Исследования, подобные этим, показывают, что ЛФР является обычным явлением в общей популяции, однако его необходимо диагностировать у некоторых пациентов для назначения адекватного лечения.
В норме верхний пищеводный сфинктер и в некоторой степени гортань защищают нижние дыхательные пути от попадания в них содержимого из пищевода и желудка. Гортань очень хорошо иннервирована, и любой пищеводный рефлюкс у нормального человека вызывает защитный кашель. У пациентов с ЛФР этот «механизм безопасности» может потерпеть неудачу. Например, проведенное J. E. Aviv и соавт. исследование показало, что сенсорный дефицит может играть определенную роль в формировании ЛФР. Авторы обнаружили снижение гортанного рефлекса в ответ на эндоскопическую инсуфляцию воздуха пациентам с документированным ЛФР [8]. Большинство исследователей предлагают два основных патофизиологических механизма для ЛФР, которые прямо или косвенно обуславливают повреждение гортани содержимым пищевода и желудка. Прямой механизм является результатом действия желудочного содержимого (кислоты, пепсина и/или желчных кислот), действуя непосредственно на слизистую оболочку гортаноглотки. Косвенный механизм проявляется в результате воздействия рефлюктата на рефлекторные структуры гортани. Считается, что это раздражение вызывает бронхоспазм, который в свою очередь стимулирует вагусный ответ, в результате чего обычно возникает непродуктивный кашель. Деликатный мерцательный эпителий задней стенки гортани, который в норме эвакуирует слизь из трахеи, существенно повреждается от контакта с гастродуоденальными химическими агентами, что может привести к слизистому стазу в гортани и неприятным ощущениям [9]. В последнее время предполагается, что фермент карбоангидраза, стимулирующий секрецию бикарбонатов, защищает ткани гортани от рефлюкса и что этот защитный механизм может быть нарушен в гортани у пациентов с ЛФР [10].
Большинство пациентов с диагнозом ЛФР могут не иметь классических симптомов ГЭРБ. Основными симптомами ЛФР являются такие респираторные жалобы, как боль или жжение в горле, хронический кашель (51%), чрезмерное отхаркивание слизи (42%), дисфония (71%), дисфагия (35%), ком в горле (47%), вертикальный (дневной) рефлюкс, ларингоспазм [11]. По оценкам исследователей считается, что до 50% пациентов с гортанными и голосовыми расстройствами имеют рефлюкс [12]. На основании данных ларингоскопии в 2001 г. была разработана специальная шкала «рефлюксных признаков» (ШРП), которая включала 8 характерных ларингоскопических симптомов с общей оценкой их тяжести от 0 до 26 баллов, которые представлены в табл. 1 [13]. Проведенные M. F. Vaezi и соавт. исследования показали, что наличие более 7 баллов по ШРП на 95% коррелировало с положительными данными эзофагеального суточного рН-мониторинга и позволяло предполагать наличие ЛФР [14]. Многие пациенты с ЛФР часто обращаются к фониатру, так как у них нет патогномоничных жалоб. Если дисфония у пациента продолжается более трех месяцев, ему необходимо назначить обследование на выявление ЛФР [15].
К сожалению, специфичность ларингоскопических находок и их оценка с помощью представленной ШРП не слишком высока [6]. В 2002 г. авторами, разработавшими ШРП, был также предложен опросник «Индекс рефлюксных симптомов» (ИРС), рекомендуемый для оценки эффективности лечения ЛФР при помощи ингибиторов протонной помпы (ИПП), который состоит из 9 вопросов и включает в себя динамическую оценку по ряду показателей (табл. 2). Каждый симптом ИРС оценивается в течение последнего месяца в баллах от 0 (нет проблем) до 5 (серьезные проблемы). Число баллов более 13 коррелирует с положительным результатом рН-мониторинга [13]. Это самоуправляемый инструмент, который помогает клиницистам оценить клиническую тяжесть симптомов ЛФР на момент постановки диагноза, а затем в динамике после лечения. ИРС значительно выше у пациентов с ЛФР, чем у здоровых людей (21,2 против 11,6, р < 0,001). Тем не менее, этот показатель редко используется врачами общей практики и оториноларингологами [16]. В 2004 г. R. Williams и соавт. предложили шкалу оценки степени тяжести хронического ларингита при оториноларингологических проявлениях внепищеводной формы ГЭРБ: 0 степень — отсутствие признаков воспаления, I степень (легкая) гиперемия и/или отек в области черпаловидных хрящей и межчерпаловидного пространства, II степень (средней тяжести) — распространение гиперемии и/или отека за пределы области черпаловидных хрящей и межчерпаловидного пространства на голосовые складки, III степень (тяжелая) — наличие изъязвлений в области черпаловидных хрящей и межчерпаловидного пространства или распространение воспалительного процесса в подголосовой отдел гортани [17].
Как известно, наиболее чувствительным тестом для практической диагностики патологического кислотного гастроэзофагеального рефлюкса является суточный внутрипищеводный рН-мониторинг, когда производится постоянная регистрация внутрипищеводного рН на расстоянии 5 см выше нижнего пищеводного сфинктера. В качестве стандартного теста для диагностики ЛФР предлагается амбулаторное 24-часовое внутрипищеводное гипофарингеальное рН-мониторирование с применением двух рH-датчиков, при этом второй (проксимальный) рН-датчик для фиксации супраэзофагеального рефлюкса как причины ЛОР-расстройств устанавливается на 5 см выше верхнего пищевого сфинктера (ВПС) [18]. К сожалению, хотя гипофарингеальный рН-мониторинг является более чувствительным тестом для идентификации пациентов с ГЭРБ-индуцированными ЛОР-расстройствами, его отрицательные результаты не могут исключить ЛФР из-за непостоянного характера заболевания и вариабельности. В настоящее время разработан более точный и комфортный для пациента метод диагностики ЛФР путем измерения назо- и орофарингеального рН с помощью специальной системы измерения Restech’s Dx-pH, позволяющей записывать колебания рН в полости рта и носоглотки каждые 1/2 с в течение 48 ч [14, 19].
Лечение пациентов с ЛФР должно включать в себя диету, модификацию образа жизни, физические методы лечения и фармакотерапию. Модификация питания и образа жизни предполагает выполнение пациентом следующих рекомендаций:
- после принятия пищи следует избегать наклонов вперед, следует ложиться спать с приподнятой головой;
- не носить тесную одежду и тугие пояса;
- избегать обильных приемов пищи;
- не есть на ночь;
- ограничить потребление продуктов, вызывающих снижение давления нижнего пищевого сфинктера (НПС) и оказывающих раздражающее воздействие (жиры, алкоголь, кофе, шоколад, цитрусовые);
- отказаться от курения;
- нормализовать массу тела.
Продукты и напитки, содержащие кофеин, алкоголь, шоколад и мяту, расслабляют нижний пищеводный сфинктер и увеличивают кислотопродукцию желудка, а газированные напитки с/или без кофеина усиливают рефлюкс и отрыжку. Кроме того, должен быть ограничен прием кислых продуктов (с рН ниже 4,6), таких как цитрусовые и другие кислые фрукты, помидоры, сухие вина и некоторые другие. Модификация образа жизни, которая может уменьшить симптомы ЛФР, а также другие проявления экстрапищеводного рефлюкса, включают отказ от курения и потерю веса. Исследование D. L. Steward и соавт. [20] показали, что изменение образа жизни в течение 2 и более месяцев, с/или без терапии ИПП, значительно уменьшало симптоматику хронического ларингита.
Медикаментозная терапия обычно включает в себя ИПП, агонисты Н2-рецепторов, прокинетики и криопротекторы для слизистой оболочки гортани. Эмпирическая терапия с ИПП является оправданной, потому что может помочь в диагностике ex juvantibus (от лат. ex — исходя из, juvanus — помогающий), т. е. лечение, проводимое в целях уточнения диагностики. На сегодняшний день исследования эффективности ИПП в терапии ЛФР пациенты произвели широкий диапазон ответов [21].
Исследования, проводимые по оценке эффективности применения ИПП при ЛФР, показывают результаты от очень хороших, где процент ответов достигает 70%, до отсутствия различий с плацебо [22]. Контролируемое исследование с использованием лансопразола по 30 мг два раза в день в течение трех месяцев у 22 пациентов с идиопатическим хроническим ларингитом показало, что у 50% пациентов в группе лечения был полный ответ по сравнению с 10% в контрольной группе [23]. Однако другое исследование с применением лансопразола в аналогичной дозировке и режиме не выявило различий в частоте ответов у пациентов с ларингофарингитом [24]. Крупномасштабное мультицентровое исследование с участием 145 пациентов с подозрением на ЛФР не показало преимущества приема эзомепразола по 40 мг два раза в сутки в течение четырех месяцев в сравнении с плацебо [25]. Одно из последних исследований с участием 85 пациентов с ЛФР показало, что прием ИПП два раза в день был более эффективен, чем один раз, и что удлинение курса лечения с двух до четырех месяцев привело к большему количеству положительных ответов [26]. В целом, при ЛФР обосновано применение стандартной дозы ИПП два раза в день в течение двух-трех месяцев. Современные рекомендации не предполагают использование Н2-блокаторов в комбинации с ИПП у пациентов с предполагаемым ЛФР [27, 28]. Для достижения наилучших результатов ИПП следует принимать натощак за 30 минут до еды, курс лечения 2–6 месяцев до достижения полной гистологической ремиссии ларингита [29]. Пациенты, качество жизни и симптоматика у которых не улучшаются после двух-трех месяцев терапии, скорее всего, не имеют ГЭРБ как причину ЛФР, но они должны быть обследованы на наличие смешанного (билирного) рефлюкса с использованием манометрии и рН-мониторинга [30]. При полном отсутствии эффекта от приема ИПП необходима переоценка симптомов с участием специалистов пульмонолога и аллерголога [31, 32].
Необходимую комплексную диагностику и лечение ЛФР продемонстрировала Э. Ф. Кокорина, которая оценивала кроме эндоскопических признаков эзофагита, степень тяжести хронического ларингита при оториноларингологических проявлениях внепищеводной формы ГЭРБ по шкале Williams, уровень дисфонии оценивался по балльной шкале Consensus Auditory-Perceptual Evaluation of Voice (CAPE-V), предложенной американской ассоциацией по проблемам речи, языкового развития и слуха (American Speech-Language Hearing association, 2003). У всех пациентов проводилась коррекция ГЭРБ с применением препаратов ИПП, для лечения ЛФР в основной группе пациентов добавлялся препарат Эреспал по стандартной схеме в течение 3 недель. Длительность стандартной антирефлюксной терапии составила 3 мес. Оценка ЛФР в динамике проводилась несколько раз до 6 месяцев после лечения — было выявлено статистически значимое ускорение регресса рефлюксиндуцированных изменений в гортани у пациентов основной группы [33]. И. Л. Кляритская, А. П. Балабанцева в своем исследовании показали, что применение двойных доз ИПП (пантопразола) на протяжении 12 недель приводит к значительному уменьшению симптомов ЛФР по сравнению с контрольной группой. Оптимальная длительность лечения составляет 6–12 мес, а после прекращения приема препаратов через 6 недель приводит к увеличению баллов по опроснику «Индекс рефлюксных симптомов» [34].
Необходимо рассмотреть вопрос о применении прокинетиков в комплексном лечении как ГЭРБ, так и ЛФР, который является проявлением ГЭРБ. Такие препараты, как метоклопрамид, домперидон, цизаприд и тегасерод применялись у пациентов с ГЭРБ в прошлом, но регулярное использование этих препаратов не рекомендуется современными стандартами из-за ограниченных показаний и высокого профиля побочных эффектов [35]. В терапии ГЭРБ сегодня по показаниям применяются прокинетики итоприд и мозаприд, к сожалению, последний не зарегистрирован в России. Итоприд, зарегистрированный в России с 2007 г., используется у больных с ЛФР в качестве адъюванта вместе с ИПП, а также при других экстрапищеводных синдромах, ускоряя темпы уменьшения симптоматики [36, 37]. Е. П. Олейник и соавт. рекомендуют применение итоприда, опираясь на собственный опыт применения его почти у 1000 пациентов, в комплексном лечении всех видов нарушений голоса на фоне ГЭРБ и ЛФР [38]. Ф. В. Семенов и соавт. в исследовании с участием 200 пациентов с ЛФР оценили эффективность двухнедельного курса итоприда в лечении отоларингологических проявлений ЛФР. Применение его привело к уменьшению субъективных жалоб пациентов и ослаблению выраженности таких ларингоскопических признаков, как гиперемия и отечность слизистой оболочки черпаловидных хрящей [39].
В литературе существует несколько научных публикаций в отношении реабилитационного логопедического лечения ЛФР специальными голосовыми упражнениями, укрепляющими мышцы гортани, и в некоторых центрах такая терапия проводится эмпирическим путем без медицинской доказательной поддержки. Недавно был опубликован отчет по реабилитационной гортани в лечении хронического кашля, связанного с ГЭРБ, со значительным улучшением симптомов [40].
Роль хирургической фундопликации у пациентов, резистентных даже к высоким (двойным) дозам ИПП, остается спорной. В исследовании J. Swoger и соавт. оценили симптоматику у 10 ИПП-резистентных пациентов после фундопликации по сравнению с 12 ИПП-резистентными пациентами, которые продолжали консервативное лечение с применением двойных доз ИПП, показано, что только у 1 пациента (10%) был эффект от фундопликации, что не отличалось от группы сравнения (7%) [41]. Однако роль хирургического вмешательства у ИПП-резистентных пациентов, которые имеют аномальный некислотный рефлюкс остается значимой. Их можно успешно лечить с помощью лапароскопической фундопликации по Ниссену [42]. На сегодняшний день клиническое руководство Общества американских желудочно-кишечных и эндоскопических хирургов рекомендует антирефлюксную хирургию пациентам, которые: не смогли или не переносят препараты; имеют значительные экстраэзофагеальные проявления, такие как аспирации, астма или кашель; имеют язвенные стриктуры как осложнение ГЭРБ [43].
Таким образом, не существует специфических поражений гортани при ларингофарингеальном рефлюксе, поэтому диагностика этой патологии должна быть комплексной и включать в себя как ЛОР-методы обследования, так и гастроэнтерологические. Лечение ларингофарингеального рефлюкса также должно быть комплексным от модификации образа жизни и применения местных средств до длительного курса ингибиторами протонной помпы и прокинетиков в адекватной дозировке, а при их неэффективности должны использоваться хирургические методы лечения.
Литература
- Vakil, N. van Zanden S. V., Kahrilas P. et al. The Monreal definition and classification of gastroesophageal reflux disease: A global evidence-based consensus // Am. J. Gastroenterol. 2006. Vol. 101. P. 1900–1920.
- Katz P. O., Gerson L. B., Vela M. F. Diagnosis and Management of Gastroesophageal Reflux Disease // Am J Gastroenterol. 2013. Vol. 108. Р. 308–328.
- Лазебник Л. Б., Бордин Д. С., Машарова А. А. Современное понимание гастроэзофагеальной рефлюксной болезни: от Генваля к Монреалю // Экспериментальная и клиническая гастроэнтерология. 2007. № 5. С. 4–10.
- Koufman J. A., Aviv J. E., Casiano R. R., Shaw G. Y. Laryngopharyngeal reflux: position statement of the committee on speech, voice, and swallowing disorders of the American Academy of OtolaryngologyHead and Neck Surgery // Otolaryngol Head Neck Surg. 2002. Vol. 127. Р. 32–35.
- Ford C. N. Evaluation and management of laryngopharyngeal reflux // JAMA. 2005. Vol. 294. Р. 1534–1540.
- Hicks D. M., Ours T. M., Abelson T. I. et al. The prevalence of hypopharynx findings associated with gastroesophageal reflux in normal volunteers // J Voice. 2002. Vol. 16. Р. 564–579.
- Merati A. L., Lim H. J., Ulualp S. O., Toohill R. J. Meta-analysis of upper probe measurements in normal subjects and patients with laryngopharyngeal reflux // Ann Otol Rhinol Laryngol. 2005. Vol. 114. Р. 177–182.
- Aviv J. E., Liu H., Parides M. et al. Laryngopharyngeal sensory deficits in patients with laryngopharyngeal reflux and dysphagia // Ann Otol Rhinol Laryngol. 2000. Vol. 109. Р. 1000–1006.
- Hanson D. G., Jiang J. J. Diagnosis and management of chronic laryngitis associated with reflux // Am J Med. 2000. Vol. 108. Р. 112S–119S.
- Johnston N., Bulmer D., Gill G. A. et al. Cell biology of laryngeal epithelial defenses in health and disease: further studies // Ann Otol Rhinol Laryngol. 2003. Vol. 112. Р. 481–491.
- Koufman J. A. The otolaryngologic manifestations of gastroesophageal reflux disease (GERD): a clinical investigation of 225 patients using ambulatory 24-hour pH monitoring and an experimental investigation of the role of acid and pepsin in the development of laryngeal injury // Laryngoscope. 1991. Vol. 101. Р. 1–78.
- Koufman J. A., Amin M. R., Panetti M. Prevalence of reflux in 113 consecutive patients with laryngeal and voice disorders // Otolaryngol Head Neck Surg. 2000. Vol. 123. Р. 385–388.
- Belafsky P. C., Postma G. N., Koufman J. A. The validity and reliability of the reflux finding score (RFS) // Laryngoscope. 2001. Vol. 111. P. 1313–1317.
- Vaezi M. F. Sensitivity and specificity of reflux-attributed laryngeal lesions: experimental and clinical evidence // Am. J. Med. 2003. Vol. 115, (Suppl. 3 A). P. 97 S-104.
- Karkos P. D., Yates P. D., Carding P. N., Wilson J. A. Is laryngopharyngeal reflux related to functional dysphonia? // Ann Otol Rhinol Laryngol. 2007. Vol. 116, № 1. P. 24–29.
- Ahmed T. F., Khandwala F., Abelson T. I. et al. Chronic laryngitis associated with gastroesophageal reflux: prospective assessment of differences in practice patterns between gastroenterologists and ENT physicians // Am J Gastroenterol. 2006. Vol. 101. Р. 470–478.
- Williams R. B., Szczesniak M. M., Maklean H. M. et al. Predictors of Outcome in an Open Label, Therapeutic Trial of High-Dose Omeprazol in Laringitis // Am J Gastroenterol. 2004. Vol. 42. Р. 776–785.
- Vincent D. A. Jr., Garrett J. D., Radionoff S. L. et al. The proximal probe in oesophageal pH monitoring: development of a normative database // J. Voice. 2000. Vol. 14. P. 247–254.
- Ayazi S., Lipham J., Hagen G. et al. A new technique for measurement of pharyngeal pH: normal values and discriminating pH threshold // J. Gastroenterol. Surg. 2009. Vol. 13 (8). P. 1422–1429.
- Steward D. L., Wilson K. M., Kelly D. H. et al. Proton pump inhibitor therapy for chronic laryngopharyngitis: a randomized placebo-control trial // Otolaryngol Head Neck Surg. 2004. Vol. 131. Р. 342–350.
- Martinucci I., de Bortoli N., Savarino E. et al. Optimal treatment of laryngopharyngeal reflux disease // Ther Adv Chronic Dis. 2013. Nov. Vol. 4 (6). Р. 287–301.
- Vaezi M. F. Extraesophageal manifestations of gastroesophageal reflux disease // Clin Cornerstone. 2003. Vol. 5. Р. 32–38.
- El-Serag H. B., Lee P., Buchner A. et al. Lansoprazole treatment of patients with chronic idiopathic laryngitis: a placebo-controlled trial // Am J Gastroenterol. 2006. Vol. 96. Р. 979–983.
- Havas T. et al. Posterior pharyngolaryngitis: double blind randomized placebo controlled trial of proton pump inhibitor therapy // Aust J Otolaryngol. 1999. Vol. 3. Р. 243–246.
- Vaezi M. F., Richter J. E., Stasney C. R. et al. Treatment of chronic posterior laryngitis with esomeprazole // Laryngoscope. 2006. Vol. 116. Р. 254–260.
- Park W., Hicks D. M., Khandwala F. et al. Laryngopharyngeal reflux: prospective cohort study evaluating optimal dose of proton-pump inhibitor therapy and pretherapy predictors of response // Laryngoscope. 2005. Vol. 115. Р. 1230–1238.
- Peghini P. L., Katz P. O., Castell D. O. Ranitidine controls nocturnal gastric acid breakthrough on omeprazole: a controlled study in normal subjects // Gastroenterology. 1998. Vol. 115. Р. 1335–1339.
- Fackler W. K., Ours T. M., Vaezi M. F., Richter J. E. Long-term effect of H2 RA therapy on nocturnal gastric acid breakthrough // Gastroenterology. 2002. Vol. 122. Р. 625–632.
- Belafsky P. C., Postma G. N., Koufman J. A. Validity and reliability of the reflux symptom index (RSI) // J Voice. 2002. Vol. 16. Р. 274–277.
- Yuksel E. S., Vaezi M. F. Extraesophageal manifestations of gastroesophageal reflux disease: cough, asthma, laryngitis, chest pain // Swiss Med Wkly. 2012. Vol. 142. Р. l35–44.
- Kahrilas P., Shaheen N., Vaezi M. et al. Аmerican Gastroenterological Association Medical Position Statement on the management of gastroesophageal reflux disease // Gastroenterology. 2008. Vol. 135 (4). Р. 1383–1391, e1381–e1385.
- Zerbib F., Stoll D. Management of laryngopharyngeal reflux: an unmet medical need // Neurogastroenterol Moti. 2010. Vol. l22. Р. 109–112.
- Кокорина В. Э. Применение препарата эреспал в схемах коррекции рефлюксиндуцированного ларингита // Вестник оториноларингологии. 2010. № 6. С. 61–63.
- Кляритская И. Л., Балабанцева А. П. Cравнительная эффективность высоких суточных доз ингибиторов протонной помпы при ларингофарингеальном рефлюксе // Український терапевтичний журнал. 2012. № 1. С. 21–27.
- Updated guidelines for the diagnosis and treatment of gastroesophageal reflux disease // American Journal of Gastroenterology. 2005. Vol. 100 (1). Р. 190–200.
- Ezzat W. F., Fawaz S. A., Fathey H., El Demerdash A. Virtue of adding prokinetics to proton pump inhibitors in the treatment of laryngopharyngeal reflux disease: prospective study // Journal of Otolaryngology. 2011. Vol. 40 (4). 350–356.
- Chun B. J., Lee D. S. The effect of itopride combined with lansoprazole in patients with laryngopharyngeal reflux disease // European Archives of Oto-Rhino-Laryngology. 2013. Vol. 270 (4). 1385–1390.
- Олейник Е. П., Кочесокова Э. А., Иванченко Г. Ф., Демченко Е. В. Лечение больных с дисфониями при гастроэзофагеальной рефлюксной болезни // Лечащий Врач. 2010. № 9. С. 7–10.
- Семенов Ф. В., Горбоносов И. В., Вартанян М. С. Опыт применения итоприда для лечения оториноларингологических проявлений ларингофарингеального рефлюкса // Фарматека. 2011. № 2. С. 91–95.
- Pacheco A., Cobeta I., Wagner C. Refractory chronic cough: new perspectives in diagnosis and treatment // Arch Bronconeumo. 2013. Vol. l49. Р. 151–157.
- Swoger J., Ponsky J., Hicks D. M. et al. Surgical fundoplication in laryngopharyngeal reflux unresponsive to aggressive acid suppression: a controlled study // Clin Gastroenterol Hepatol. 2006. Vol. 4. Р. 433–441.
- Mainie I., Tutuian R., Agrawal A. et al. Combined multichannel intraluminal impedance-pH monitoring to select patients with persistent gastro-oesophageal reflux for laparoscopic Nissen fundoplication // Br J Surg. 2006. Vol. 93. Р. 1483–1487.
- Zerbib F., Sifrim D., Tutuian R. et al. Modern medical and surgical management of difficult-to-treat GORD // United Eur Gastroenterol J. 2013. Vol. 1. Р. 21–31.
Е. Ю. Плотникова*, 1, доктор медицинских наук, профессор М. В. Краснова**, кандидат медицинских наук К. А. Краснов**, кандидат медицинских наук Е. Н. Баранова*
* ГБОУ ВПО КемГМА МЗ РФ, Кемерово ** МБУЗ ГКБ № 3 им. М. А. Подгорбунского, Кемерово
1 Контактная информация
Abstract. Ethiopathogenetic mechanizms, clinical indicators and diagnostic methods of laryngopharyngital reflux. Modern treatment methods are described that presume diet, changing of the mode of life, physical treatment methods and drug therapy as well as indications for surgery.