Ворсинчатая опухоль прямой кишки — это доброкачественное эпителиальное образование, склонное к малигнизации. Коварство заболевания состоит в том, что оно долгое время может никак себя не проявлять, в то время как лечение именно на начальных этапах является наименее травматичным и весьма эффективным.
- Особенности ворсинчатой опухоли
- Причины развития и факторы риска
- Классификация
- Клиническая картина
- Диагностика
- Лечение
- Осложнения
- Прогноз
- Профилактика
Особенности ворсинчатой опухоли
Новообразование имеет округлую или овальную форму, розоватый цвет и своеобразную сосочковую или бархатистую поверхность. Основной элемент опухоли — ворсина. Она представляет собой вытянутое соединительнотканное образование, которое содержит множество сосудов, а снаружи покрыто цилиндрическим эпителием. Многочисленные ворсинки сливаются между собой и образуют дольки, которые видны невооруженным глазом на поверхности образования.
Растет ворсинчатая опухоль преимущественно в просвет прямой кишки. Размеры новообразования могут быть разными: от нескольких миллиметров до 6-8 см и даже более.
Причины возникновения
Ректальный рак может возникнуть в связи с заболеваниями — Болезнь Крона, Язвенный колит.
Основной причиной появления ректального рака принято считать осложнение хронических заболеваний кишечника. К ним относятся:
- Семейный множественный полипоз кишечника. Это заболевание имеет генетическую предрасположенность, проявляется образованием большого количества полипов.
- Болезнь Крона — риск равен 26%.
- Язвенный колит – риск равен 50%, если болезнь протекает в течение 30 лет и более.
- Хронические запоры.
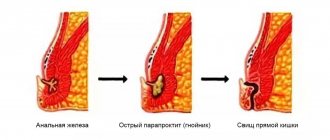
- Свищи прямой кишки и толстого кишечника, проктиты.
- Наследственные заболевания кишечника – синдром Гарднера и синдром Тюрко (сочетание полипоза кишечника с опухолями мозга и эпидермоидными кистами).
Дополнительные факторы, влияющие на развитие этого вида рака — работа на химзаводе (асбест, углеводороды, нитросоединения), анальный секс, ВПЧ (вирус папилломы человека), малоподвижный образ жизни, ожирение. Отдельно нужно отметить такой немаловажный фактор, как несбалансированное питание, преобладание в рационе красного мяса, жирной, жареной и копченой пищи, небольшая доля овощей и фруктов в меню.
Причины развития и факторы риска
Точные причины возникновения доброкачественных новообразований прямой кишки, в том числе и ворсинчатых опухолей, до конца не ясны. Факторами, которые, по мнению ряда исследователей, могут оказывать влияние на рост заболеваемости этого типа, являются:
- Снижение уровня физической активности.
- Особенности питания (увлечение калорийными продуктами с высокой жирностью, недостаточное потребление клетчатки).
- Ухудшение экологической обстановки.
Ворсинчатые опухоли обычно образуются у пожилых людей. Мужчины страдают этим заболеванием несколько чаще женщин.
Профилактика аденокарциномы толстого отдела кишечника
- Диета, в которой будет превалировать «здоровая» пища: фрукты, овощи, растительные жиры, каши и прочее.
- Своевременное лечение инфекций и заболеваний органов ЖКТ.
- Избегание частых стрессовых ситуаций и воздействия вредных факторов (например, опасных для здоровья условий труда). Сюда можно включить строгое ограничение употребления алкоголя и табачных изделий или же полный отказ от них.
- Умеренное употребление лекарственных препаратов, в особенности тех, которые способны раздражать стенки желудка и кишечника.
- Не злоупотреблять анальным сексом, а лучше избегать его.
- Изучение своей родословной на предмет наличия у кого-либо из родственников злокачественных новообразований. По этому поводу можно проконсультироваться со специалистом.
Как правило, на появление опасного недуга влияет не один фактор риска, поэтому обязательно стоит прислушаться к вышеперечисленным советам. Таким образом, чем меньше вредного влияния на организм, тем меньше вероятность заболеть раком.
Будьте разумны и уделяйте больше внимания своему здоровью!
Классификация
Выделяют две формы ворсинчатой опухоли:
- Узловая, более распространенная, имеет вид одиночного опухолевого узла на широком основании.
- Стелющаяся — дольчатые разрастания выстилают внутреннюю поверхность прямой кишки. Поражение слизистой оболочки может иметь значительную протяженность.
По характеру поверхности эти новообразования бывают:
- Бахромчатыми, которые имеют выраженные ворсины.
- Дольчатыми, внешне напоминающими цветную капусту.
Чаще встречаются одиночные ворсинчатые опухоли. Множественные образования такого типа диагностируются крайне редко.
Современные методы лечения колоректального рака
Среди современных методов лечения рака выделяют хирургический метод, химиотерапию и лучевую терапию. Также, на современном этапе применяются биологические и иммунные препараты.
- Лучевая терапия применяется, если до операции врач обнаружил, что в процесс вовлечены все три слоя кишечной стенки, присутствуют метастазы в лимфоузлах. Радиотерапия показана до операции, как один из этапов подготовки к хирургическому вмешательству.
- Комбинация химиотерапии и лучевого воздействия применяется при местном распространении рака, при поражении лимфоузлов, при прорастании опухолью фасции кишечника (когда опухоль неподвижна относительно таза).
Конкретный вид и последовательность лечения определяется на основе клинических, гистологических, инструментальных исследований. Лечение рака должно быть комплексным. Оно подразумевает поддержку организма во время химиотерапии и лучевого воздействия, качественное послеоперационное лечение.
Оперативная тактика
- 1. Если позволяет размер опухоли, вмешательство проводится эндоскопически. Этот вид вмешательства возможен, если рост опухоли затрагивает только слизистый и подслизистый слои.
- 2. Современный метод лечения — трансанальная эндомикрохирургия. Она позволяет максимально сохранить стенки кишечника и характеризуется максимально комфортным послеоперационным периодом.
- 3. Если опухоль достигла мышечного слоя — удаляется весь участок кишечника, который вовлечен в процесс. Также удаляется окружающая клетчатка, лимфоузлы. Может применяться открытая или лапароскопическая методика.
Чаще всего, локализация опухоли затрудняет сохранение естественного заднего прохода и требует формирования колостомы. Современные хирурги максимально ориентированы на сохранение функциональности органа, поэтому могут сформировать профилактическую колостому, которая снижает риск инфекционных осложнений и воспалительных процессов в области швов. При благоприятном прогнозе колостома закрывается в течение нескольких месяцев после оперативного вмешательства.
Комбинированные оперативные вмешательства требуются, если в процесс вовлечено несколько органов. Отдаленные метастазы требуют поочередного удаления.
Профилактика и прогноз жизни
Даже самое качественное лечение не исключает того, что в организме останутся раковые клетки. Они настолько малы, что их сложно определить с помощью диагностики. Тем не менее, они таят в себе опасность и могут обернуться рецидивом.
Чем раньше диагностировать рецидив, тем легче он поддается лечению. Поэтому, даже после операции и курса терапии, пациенту следует проходить диагностику. После рака прямой кишки могут вновь возникать полипы, которые, со временем озлокачествляются. Важно диагностировать этот процесс и провести лечение до того, как процесс станет неконтролируемым.
Первые два года после лечения — время наибольшего риска в плане рецидивирования болезни. Мониторинг новых случаев болезни должен быть особенно интенсивным в это время.
Желательно проходить осмотр у врача каждые полгода в течение первых 2 лет и раз в год в течение 3-го, 4-го и 5-го года после операции. Согласно исследованиям, после 5 лет от момента лечения резко снижается риск рецидивирования.
В консультацию входит физикальный осмотр, анализ на измерение опухолевого маркера, колоноскопия, рентген грудной клетки, КТ, УЗИ.
Профилактика рака прямой кишки включает в себя следующие меры:
- сбалансированное питание с высоким содержанием клетчатки;
- профилактическая колоноскопия для раннего обнаружения полипов, хронического воспаления;
- избегание стрессов, полноценный сон и нормальная физическая активность;
- поддержание обмена веществ в норме;
- профилактика инфицирования ВПЧ;
- необходимо минимизировать воздействие канцерогенов;
- поддержание и укрепление иммунной системы.
Клиническая картина
Заболевание в течение продолжительного времени может протекать бессимптомно. Поэтому часто новообразование обнаруживается лишь когда человек обращается к врачу-проктологу планово или по другому поводу.
Пациенты с ворсинчатой опухолью прямой кишки могут жаловаться на:
- Запоры и затруднение акта дефекации, чувство неполного опорожнения кишечника.
- Выделение слизистого характера, которые могут приводить к мацерации и зуду перианальной области.
- Примесь крови в каловых массах и слизи. При регулярных кровотечениях у пациента может наблюдаться клиническая картина анемии: бледность кожи, слабость, головокружения.
- Боль в прямой кишке.
При низком расположении ворсинчатая опухоль прямой кишки может выпадать при акте дефекации, и больному приходится вправлять её пальцами. При опухолях большого размера может сформироваться частичная или полная кишечная непроходимость.
Что делают в особо сложных случаях?
Тогда, когда злокачественный процесс дал осложнения, оперативное вмешательство проводится в срочном порядке.
Сначала производят удаление новообразования и устраняют осложнения, затем приступают к формированию колостомы, ее могут сделать одноствольной или двухствольной. В случае с первым вариантом движение каловых масс проходит непосредственно через колостому.
С помощью второго варианта фекалии могут выводиться естественным путем. После соответствующей операции кишечник начинает нормально функционировать через 2-5-7 месяцев, это зависит от успешности операции и индивидуальных особенностей организма каждого отдельно взятого пациента.
Диагностика
К инструментальным методам диагностики новообразования относятся:
- Тотальная колоноскопия или ректороманоскопия с выполнением биопсии — информативное исследование, которое позволяет обнаружить опухоль, выявить ее размеры и локализацию, а также получить биологический материал для гистологического анализа. Для этого требуется выполнить 3-5 захватов стандартными эндоскопическими щипцами. Специфичность и результативность метода увеличивается при использовании современных технологий (увеличительной и узкоспектральной эндоскопии, флуоресцентной диагностики).
- УЗИ при помощи ректального датчика дает возможность оценить степень инвазии стенок прямой кишки опухолью.
- МРТ малого таза, которое предпочтительно выполнять при наличии крупных новообразований (более 3 см) и при подозрении на малигнизацию. Метод помогает уточнить основные характеристики опухоли и оценить состояние региональных лимфатических узлов.
При невозможности выполнения эндоскопического исследования рекомендована ирригоскопия или КТ-колонография.
Диагностика ворсинчатого полипа прямой кишки
Классическим клиническим симптомом ворсинчатого полипа прямой кишки является выделение слизи из заднего прохода во время дефекации. Количество, цвет и консистенция слизи у каждого пациента различные. Чаще всего слизь выделяется с калом без болевого синдрома, но иногда отмечаются тенезмы. Слизь при ворсинчатых полипах прямой кишки не раздражает кожу и не вызывает зуда в области анального отверстия.
Другим важным симптомом ворсинчатых опухолей является выделение алой крови из прямой кишки. Чаще всего выделяется слизисто-кровянистая жидкость. Она может быть перемешана с калом или выделяться самостоятельно.
Врачи Юсуповской больницы проводят раннюю диагностику ворсинчатых полипов прямой кишки с помощью современных скрининговых программ. Проктологи широко применяют неинвазивный метод исследования – тест кала на скрытую кровь (гемоккульт-тест). Предпосылкой для его выполнения является то, что ворсинчатый полип прямой кишки в той или иной степени кровоточат. Чтобы тест был надёжно положительным, необходима ежедневная потеря крови не менее 20 мл. Для положительного результата теста также в кале должен присутствовать гемоглобин, выделившийся из эритроцитов.
Для получения достоверных результатов гемоккульт-теста пациенту рекомендуют соблюдать следующие правила:
- Исключить из рациона говядину и овощи, обладающие высокой пероксидазной активностью;
- Не принимать препараты, которые содержат железо;
- Исключить приём высоких доз аскорбиновой кислоты.
В течение трёх дней проводят не менее двух мазков.
При наличии специфических жалоб пациента на приёме осматривает проктолог. Врач собирает анамнез, изучает клинические проявления и дополнительно назначает обследования. Если ворсинчатый полип расположен внизу прямой кишки, проктолог может его обнаружить во время проведения пальцевого исследования. В случаях, когда новообразование располагается высоко, врачи отделения проктологии проводят ректороманоскопию или колоноскопию с помощью новейшей эндоскопической аппаратуры ведущих мировых производителей. Врач функциональной диагностики во время обследования может увидеть следующие изменения:
- Просвет кишечника деформирован;
- Изгибы кишки потеряли подвижность;
- Кровоточивость повышена;
- На ворсинчатом полипе расположены язвочки, фиброзные и некротические массы.
Такие симптомы говорят о том, что ворсинчатый полип преобразовался в злокачественную опухоль.
Если эндоскопические методы недоступны, рентгенологи проводят ирригоскопию. Этот метод диагностики не столь точен и может дать ложноотрицательный результат. При наличии сомнений, проктологи Юсуповской больницы повторяют обследование через 6-8 недель. Окончательный диагноз выставляют по данным гистологических исследований, для которых врачи берут биологический материал во время эндоскопических исследований.
При пальцевом исследовании проктологу удаётся изучить участок прямой кишки до 10 см от края заднего прохода. Этот первичный метод диагностики предшествует ректороманоскопии, поскольку он является достаточно информативным способом выявления как ворсинчатого полипа, так и других заболеваний прямой кишки (геморроя, свищей, трещин), окружающей клетчатки (кист и опухолей), предстательной железы у мужчин (аденомы, простатита, рака). Метод позволяет оценить форму, консистенцию, подвижность, наличие или отсутствие ножки ворсинчатого полипа. Низко расположенные полипы всегда выявляются при пальцевом исследовании. Небольшие по размерам аденоматозные полипы, которые локализованы выше 5–6 см от заднего прохода, определить пальцевым методом трудно.
Лечение
Все ворсинчатые опухоли прямой кишки должны быть подвергнуты оперативному удалению в связи с предраковым характером этих новообразований. В зависимости от размеров очага и его локализации могут быть применены следующие виды хирургического лечения:
- Эндоскопическое удаление при помощи диатермической петли. Метод предпочтителен для новообразований менее двух см при исключении признаков малигнизации. Операция проводится в эндоскопическом кабинете без обезболивания. Пациент может быть прооперирован с применением одного из технических приемов: одномоментное иссечение опухоли, либо фрагментация удалением в один этап или в течение нескольких плановых обращений.
- Трансанальное иссечение новообразования при помощи зеркал. Этот способ используется для опухолей, нижний край которых находится не выше 7 см кожи перианальной области. Оперативное вмешательство производится под общим обезболиванием или эпидуральной анестезией.
- Задняя проктотомия — удаление высоко расположенных опухолей с размером прямокишечной стенки.
- Резекция прямой кишки — полноценная полостная операция под эндотрахеальным наркозом с удалением новообразования вместе с пораженным участком кишечника. Применение этого метода предпочтительно при обнаружении крупных опухолей, расположенных в ректосигмоидном отделе.
Если на этапе диагностики были выявлены признаки злокачественного перерождения, объем оперативного вмешательства значительно расширяется. В этом случае прямая кишка может быть удалена частично или полностью, также иссекается параректальная клетчатка и региональные лимфатические узлы.
Неопластические полипы и ворсинчатые аденомы толстой кишки
Опухоль — это патологический процесс, представленный новообразованной тканью, в которой изменения генетического аппарата клеток приводят к нарушению регуляции их роста и дифференцировки (Пальцев М. А., Аничков Н. М., 2001). По характеру роста опухоли подразделяются на доброкачественные и злокачественные.
Определение.
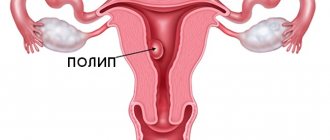
Определение полипа не отличается четкостью. В настоящее время истинным полипом считают разрастание железистого эпителия, образующее возвышение над уровнем слизистой оболочки в виде широкого грибовидного, зачастую ветвистого образования, сидящего на более узкой ножке, а иногда на широком основании.
Этиология и патогенез.
Установить истинную частоту появления доброкачественных полипов толстой кишки очень трудно, поскольку они протекают практически бессимптомно, и обнаруживают их чаще всего случайно у больных, предъявляющих жалобы на дискомфорт, боль в области заднего прохода, дисфункцию кишечника, патологические выделения из заднего прохода и т. п., которые являются признаками других заболеваний (геморрой, парапроктит, анальная трещина, колит, рак прямой кишки и др.). В связи с этим близкую к истинной частоту полипов можно установить только в результате проведения целевых профилактических обследований населения или вскрытий. В результате работ российских и зарубежных ученых установлено, что частота выявления аденом толстой кишки (при использовании только ректороманоскопии) колеблется от 2,5 до 7,5 % общего количества обследованных. Однако истинная частота их возникновения, безусловно, выше, так как при обследовании авторы не осматривали другие отделы толстой кишки, в которых располагается около 50 % всех аденом толстой кишки.
Наиболее точным методом оценки состояния слизистой оболочки прямой и ободочной кишки можно считать их изучение во время патолого-анатомических вскрытий. По данным литературы, частота выявления полипов толстой кишки при аутопсиях для экономически развитых стран составляет в среднем около 30 %. По данным ГНЦК (1987), при изучении результатов профилактических осмотров (пальцевое исследование и ректороманоскопия) двух групп больных (15 000 человек) — практически здоровых и предъявляющих жалобы на дискомфорт в аноректальной области — установлено, что в структуре болезней толстой кишки полипы составили только 16 %, в то время как в группе практически здоровых лиц этот показатель значительно выше — 40,6 %. Такое различие обусловлено тем, что часть больных, полипы у которых протекают бессимптомно, не попадают в поле зрения врачей.
Этиология полипов прямой и ободочной кишки не выяснена. Работы, в которых изучена вирусная природа этих заболеваний, имеют теоретический характер, так же как и создание модели толстокишечного полипоза на животных.
Увеличение частоты появления доброкачественных опухолей толстой кишки связывают с влиянием окружающей среды (мегаполисы, наличие крупных производств), уменьшением физической активности. Важным фактором, влияющим на увеличение частоты развития заболевания толстой кишки, многие исследователи считают изменение характера питания населения в условиях индустриализации.
Установлено, что основной особенностью питания жителей экономически развитых стран является преобладание в рационе высококалорийных продуктов с большим содержанием животных жиров при небольшом количестве клетчатки. Все это приводит к тому, что в толстую кишку попадает химус, содержащий мало клетчатки, что сказывается на снижении моторной активности кишки, и большое количество желчных кислот, которые, как установлено, в процессе пищеварения превращаются в вещества, оказывающие канцерогенное влияние на слизистую оболочку. Снижение скорости прохождения химуса по кишке создает более длительный контакт канцерогенов и слизистой. Все это вызывает нарушение и микробного пейзажа, что в свою очередь изменяет состав ферментов микробного происхождения. Некоторые исследователи установили определенную зависимость между частотой обнаружения аденом и мужским полом умерших, а также такими заболеваниями, как атеросклероз, злокачественные опухоли, дивертикулез и другие заболевания желудочно-кишечного тракта, хронические неспецифические заболевания легких.
Патологическая анатомия.
Согласно Международной гистологической классификации опухолей, доброкачественные новообразования толстой кишки представлены следующим образом.
1. Аденома: а) тубулярная (аденоматозный полип), б) ворсинчатая, в) тубулярно-ворсинчатая.
2. Аденоматоз (аденоматозный полипоз кишечника).
Опухолеподобные поражения.
1. Гамартомы: а) полип Пейтца—Егерса и полипоз; б) ювенильный полип и полипоз.
Гетеротопии.
Гиперпластический (метапластический) полип.
Доброкачественный лимфоидный полип и полипоз.
Воспалительный полип.
Глубокий кистозный колит.
Эндометриоз.
Гиперпластические полипы выглядят как мелкие (до 0,5 см в диаметре), слегка возвышающиеся над уровнем слизистой оболочки образования мягкой консистенции и обычного цвета. Они характеризуются удлинением и кистозным расширением крипт. Эпителий в таких полипах пилообразно извитой, с уменьшенным количеством бокаловидных клеток.
Железистые и железисто-ворсинчатые (тубулярные аденомы) представляют собой более крупные образования (до 2—3 см в диаметре), имеющие, как правило, выраженную ножку или широкое основание. По окраске они близки к окружающей слизистой оболочке, но имеют более плотную консистенцию, смещаются вместе со слизистой оболочкой, редко кровоточат и изъязвляются. По степени морфологической дифференцировки эпителия различают три группы тубулярных аденом: со слабой, умеренной и значительной дисплазией. При слабой степени сохраняется архитектоника желез и ворсин; уменьшается количество бокаловидных клеток, ядра их вытягиваются, несколько увеличиваются, но располагаются в один ряд; число митозов увеличено незначительно. При выраженной дисплазии нарушается строение желез и ворсин, ядра могут располагаться во всех отделах клетки, отмечается их увеличение, появляется много митозов, в том числе патологических; бокаловидные клетки исчезают. Умеренная дисплазия характеризуется промежуточными изменениями.
Ворсинчатые аденомы имеют слегка дольчатую поверхность, напоминая ягоду малины. По размеру, как правило, бывают больше тубулярной аденомы.
Ювенильные полипы нельзя относить к аденомам, потому что в них не бывает гиперплазии желез и атипических изменений железистого эпителия. Такое образование довольно крупное часто свисает в просвет кишки на длинной ножке, гладкое, более интенсивно окрашенное (ярко-красное, вишневого цвета). При микроскопии представляет собой кистозно-гранулирующий полип, расширенные железы которого выстланы типичным кишечным эпителием и содержат слизистый секрет.
Классификация.
По клинической картине все доброкачественные опухоли толстой кишки можно разделить на две основные группы: эпителиальные опухоли, встречающиеся чаще всего (92 %) и представляющие наибольшую опасность роста и малигнизации, и редкие новообразования, частота отдельных форм которых колеблется в пределах 0,2-3,5 % (в целом 8 %), вероятность их малигнизации мала, кроме меланомы и карциноида. Важное клиническое значение имеет подразделение эпителиальных опухолей по гистологическому строению, величине и фактору множественности.
По гистологическому строению полипы подразделяются на:
— гиперпластические (2 %);
— железистые (51,6 %);
— железисто-ворсинчатые (21,5 %);
— ворсинчатые (14,7 %).
От величины доброкачественного новообразования зависит вероятность его малигнизации: чем больше размер доброкачественной опухоли, тем выше вероятность ее малигнизации.
По фактору множественности эпителиальные опухоли делят на:
1. одиночные;
2. множественные:
— групповые;
— рассеянные.
3. диффузный (семейный) полипоз.
Фактор множественности имеет важное значение в прогнозе заболевания — одиночные полипы редко малигнизируются (1—4 %)и имеют более благоприятный прогноз. Множественные полипы могут располагаться в одном из отделов толстой кишки компактно или обнаруживаются по 1—2 и более в каждом отделе (рассеянные), малигнизируются до 20 %. Рассеянные множественные полипы трудно дифференцировать от диффузного полипоза толстой кишки. Последний обычно характеризуется массивностью поражения (насчитываются сотни и тысячи полипов, а иногда вообще не остается участков непораженной слизистой оболочки), а главное — передается по наследству, т. е. носит семейный, генетически обусловленный характер и обладает значительной склонностью к малигнизации (80-100 %).
Среди эпителиальных полиповидных образований толстой кишки встречаются своеобразные, экзофитно растущие, стелющиеся по кишечной стенке, мягкие на ощупь образования мелкодольчатого строения. Гистологически это ворсинчатые аденомы, и к ним может быть применен клинический термин «ворсинчатая опухоль».
Выделяют две формы ворсинчатых аденом по микроскопической картине — стелющуюся и узловую. Узловая форма встречается чаще и располагается на одной из стенок кишки в виде компактного экзофитного узла с широким и коротким основанием или ножкой. При стелющейся форме ворсинчатые разрастания располагаются по поверхности слизистой оболочки плоско, почти циркулярно охватывая стенку кишки.
Макроскопически ворсинчатая опухоль окрашена в красноватый цвет из-за обилия кровеносных сосудов в их строме. Тонкие и нежные ворсинки легко травмируются и кровоточат, поэтому само по себе кровотечение не является свидетельством озлокачествления этих образований.
Злокачественная трансформация крупной аденомы толстой кишки может быть диагностирована с высокой степенью вероятности при наличии двух или более из следующих эндоскопических признаков малигнизации: плотная консистенция ворсинчатого образования, наличие участков уплотнения, бугристость поверхности, наложение фибрина, изъязвление поверхности и контактная кровоточивость. Ворсинчатую опухоль толстой кишки целесообразно выделять как самостоятельную нозологическую единицу.
Большинство эпителиальных новообразований (полипов) проходит последовательные стадии развития от малых размеров к большим, от малой выраженности пролиферативной активности к большей, вплоть до перехода в инвазивный раковый процесс.
Появление гиперпластических полипов предшествует возникновению железистых (аденоматозных) полипов, которые по мере роста могут подвергаться ворсинчатой трансформации, а в ворсинах удается обнаружить признаки инвазивного роста. Развитие полипов происходит медленно от простейшего строения к резким степеням атипии и дисплазии слизистой оболочки, вплоть до развития рака, причем этот процесс протекает не менее 5 лет, а в среднем длится 10-15 лет.
Клиническая картина.
У большинства больных доброкачественные новообразования толстой кишки протекают бессимптомно и обнаруживают их, в основном, при эндоскопическом исследовании. Однако при достижении больших размеров (2—3 см) ворсинчатых опухолей могут отмечаться кровянисто-слизистые выделения, боль в животе и заднем проходе, запор, понос, анальный зуд. При гигантских ворсинчатых опухолях потери белка и электролитов в связи с гиперпродукцией слизи иногда могут приводить к существенным нарушениям гомеостаза (диспротеинемия, нарушение водно-электролитного баланса, анемия). При них возможно появление симптомов острой полной или частичной непроходимости (вследствие инвагинации). Индекс малигнизации ворсинчатых опухолей достаточно высок и составляет 40 %.
Диагностика.
При наличии перечисленных выше симптомов необходимо проведение пальцевого исследования прямой кишки и ректороманоскопии. При пальцевом исследовании удается изучить участок прямой кишки до 10 см от края заднего прохода. Этот первичный метод диагностики необходимо применять всегда. Он обязательно должен предшествовать ректороманоскопии, поскольку это достаточно информативный способ выявления и других заболеваний прямой кишки (геморрой, свищи, трещины и др.), окружающей клетчатки (кисты и опухоли) и предстательной железы у мужчин (аденома, простатит, рак).
Ректороманоскопия требует специальной подготовки с помощью очистительных клизм или пероральных слабительных (фортранс и др.). Этот метод исследования более информативен и дает возможность обнаружить большую часть полипов толстой кишки, так как более 50 % из них локализуется в прямой и сигмовидной кишках, т. е. в пределах достижимости ректоскопа (25-30 см от края заднего прохода). При обнаружении полипов в прямой или сигмовидной кишке необходимо тщательное исследование вышележащих отделов толстой кишки и желудка, так как нередко сочетанное поражение полипами различных отделов желудочно-кишечного тракта. Для этих целей используются рентгенологическое и эндоскопическое исследования толстой кишки и желудка.
Ирригоскопия имеет важное клиническое значение, она позволяет диагностировать большинство полипов более 1 см в диаметре, более мелкие образования удается обнаружить значительно реже. Поэтому при профилактических осмотрах лучше воспользоваться колоноскопом, с помощью которого удается обнаружить практически любые образования (размером менее 0,5 см).
При эндоскопическом исследовании толстой кишки гиперпластические полипы выглядят как мелкие (менее 0,5 см в диаметре), слегка возвышающиеся над уровнем слизистой оболочки образования мягкой консистенции и обычного цвета. Нередко гипертрофированные лимфатические фолликулы симулируют гиперпластические полипы (подтверждением этого является гистологическое исследование). Аденоматозные полипы имеют размеры более 0,5 см и могут достигать 2-3 см в диаметре, иметь ножку или располагаться на широком основании, по окраске близки к окружающей слизистой оболочке, но имеют более плотную консистенцию, смещаются со слизистой оболочкой, изъязвляются и кровоточат редко.
Аденопапилломатозные полипы (железисто-ворсинчатые) обычно превышают 1 см в диаметре, имеют бархатистую поверхность, что создает впечатление матовости окраски, иногда представляются мелкодольчатыми из-за неровной поверхности, могут эрозироваться, причем дно язв покрывается фибрином, из-под которого выделяется в небольшом количестве кровь.
Ворсинчатые полипы имеют большие размеры (от 2 см и более), могут иметь толстую ножку (полипы) или распластываются по слизистой оболочке (опухоли), иногда принимая стелящийся характер. Они занимают большую площадь, лишь слегка возвышаются над окружающей слизистой оболочкой и не имеют четких границ. Цвет таких образований мало отличается от цвета слизистой оболочки, характерна бархатистость и матовость их поверхности, наличие изъязвлений позволяет заподозрить начало малигнизации. Отрицательные результаты биопсии не могут служить доказательством отсутствия злокачественного роста, и окончательное заключение делают после удаления всей ворсинчатой опухоли.
Лечение.
Консервативных методов лечения полипов и ворсинчатых аденом толстой кишки к настоящему времени не существует. Предложенный А. М. Аминевым (1965) метод лечения полипоза соком травы чистотела не нашел широкого применения в связи с сомнительной эффективностью. Использование его нецелесообразно, так как попытки консервативного лечения приводят лишь к откладыванию операции и прогрессированию заболевания вплоть до малигнизации полипа.
Биопсия не имеет существенного значения в определении тактики лечения полипов толстой кишки. Небольшие участки полипа, взятые для биопсии, не могут характеризовать сущность патологического процесса во всей опухоли. Информация о полипе на основании биопсии неполная и может быть ошибочной. Полностью иссеченный полип — лучший материал для гистологического исследования.
В современных условиях лишь удаление полипов эндоскопическим и хирургическим путем гарантирует успех лечения. Наиболее распространенными методами хирургического лечения полипов и ворсинчатых аденом толстой кишки являются:
• полипэктомия с помощью ректоскопа или колоноскопа с электрокоагуляцией ножки или ложа полипа;
• трансанальное иссечение новообразования;
• колотомия или резекция кишки с опухолью;
• трансанальная резекция прямой кишки с формированием ректоанального анастомоза по поводу циркулярных или почти циркулярных ворсинчатых опухолей нижнеампулярного отдела прямой кишки;
• трансанальное эндомикрохирургическое иссечение новообразования.
Все методы удаления полипов применяют после специальной подготовки толстой кишки с помощью слабительных и очистительных клизм. Такая подготовка служит также профилактикой осложнений.
Одно из основных осложнений — кровотечение, может возникнуть на протяжении до 10 сут после вмешательства. Появление крови из заднего прохода в 1-е сутки после удаления полипа связано с недостаточной коагуляцией сосудов ножки полипа. Более позднее кровотечение развивается в результате отторжения струпа, что чаще всего наблюдается через 5-12 дней после операции. И ранние, и поздние кровотечения могут быть незначительными, а могут быть массивными, представляющими опасность для жизни больного. Для ликвидации этого осложнения требуется повторное эндоскопическое исследование, во время которого производится электрокоагуляция кровоточащего сосуда. Иногда такие мероприятия не помогают, и приходится прибегать к лапаротомии и резекции кишки.
Вторым по частоте осложнением является перфорация стенки кишки, которая также может возникнуть или во время вмешательства, или спустя некоторое время, даже несколько суток, после него. Возникновение позднего осложнения объясняется глубоким ожогом стенки кишки в области основания удаленной опухоли во время электрокоагуляции.
При возникновении этого осложнения на внутрибрюшной части толстой кишки выполняют лапаротомию и ушивание дефекта стенки кишки, отключение этого отдела из пассажа кала путем наложения на вышележащие отделы колостомы или, если перфорация произошла достаточно высоко, поврежденный участок выводят в виде двуствольной колостомы. В дальнейшем таких больных ведут, как больных с перитонитом, несмотря на то что в кишке после подготовки отсутствует содержимое и при перфорации в брюшную полость попадает только газ. При наличии современных антибактериальных средств и противовоспалительной терапии с этим удается справиться без осложнений. При благоприятном послеоперационном течении вопрос о закрытии колостомы может ставиться через 2—4 мес.
После удаления все новообразования толстой кишки в обязательном порядке подвергаются гистологическому исследованию, чтобы можно было судить о степени дисплазии эпителия или наличии озлокачествления.
Если обнаружены аденоматозные и ворсинчатые полипы, больного можно выписать из стационара под обязательное диспансерное наблюдение.
Если же обнаружены участки перехода в аденокарциному, необходима повторная колоно- или ректоскопия с взятием материала из ложа новообразования для гистологического или цитологического исследования. При отсутствии комплексов аденокарциномы больной может быть выписан из стационара с обязательным ежемесячным эндоскопическим обследованием; при подозрении на рецидив опухоли необходимы повторная госпитализация, тщательное обследование и решение вопроса о дальнейшей тактике лечения.
При обнаружении комплексов злокачественных клеток в материале из ложа опухоли принимается решение о радикальной операции.
Отдаленные результаты лечения и диспансерное наблюдение.
Учитывая возможность рецидивирования доброкачественных новообразований толстой кишки и возникновения рака, особенно в первые 2 года после операции, больные должны находиться на постоянном диспансерном наблюдении. После удаления доброкачественных полипов первый осмотр производится через 1,5—2 мес., затем каждые полгода, а при ворсинчатых опухолях — каждые 3 мес. в течение первого года после удаления. Далее осмотр производится 1 раз в год.
После удаления озлокачествленных полипов в 1-й год после операции необходим ежемесячный осмотр, на 2-м году наблюдения — каждые 3 мес. И только спустя 2 года возможны регулярные осмотры каждые 6 мес.
В первые 2 года после удаления доброкачественных новообразований возникновение рецидива отмечено у 13 % больных, а новые полипы в различных отделах толстой кишки — у 7 %. Рецидивы после железистых полипов наблюдались в 8 % случаев, железисто-ворсинчатых— в 13 %, а ворсинчатых— в 25 %. Принимая во внимание, что индекс озлокачествления ворсинчатой опухоли равен 40 %, возможно увеличение числа злокачественных новообразований. Появление рецидива служит показанием к срочному повторному оперативному вмешательству.
Осложнения
Возможными осложнениями заболевания являются:
- Малигнизация опухоли.
- Формирование частичной или полной кишечной непроходимости.
- Кровотечение с формированием железодефицитной анемии.
- Нарушение водно-электролитного баланса и диспротеинемия, которые могут наблюдаться при гигантских новообразованиях.
Самым опасным и в то же время весьма распространенным осложнением ворсинчатой опухоли прямой кишки является ее злокачественное перерождение. Индекс малигнизации этого вида новообразований составляет 30-70%.
Как проводится терапия аденокарциномы толстого отдела кишечника?
Важно отметить, что процесс лечения напрямую зависит от формы и стадии заболевания. Чаще доктора прибегают к комплексной терапии.
В частности, назначается курс радиационного излучения, после которого наблюдается частичная гибель патологических (раковых) клеток, что приводит к уменьшению размеров опухоли. Проводится такого рода лечение и после оперативного удаления образования.
Это позволяет свести к минимуму вероятность перенесения опухолевых клеток и уменьшает возможное воспаление близлежащих тканей. При все при этом важное место отводится соблюдению специальной диеты и терапии лекарственными препаратами.
Профилактика
Основным методом профилактики является регулярное (один раз в год) прохождение эндоскопического исследования прямой кишки людьми в возрасте старше 40 лет. Такие меры позволяют выявить новообразование на ранних стадиях развития и провести необходимое лечение, предупредив возможное развитие рака.
Стоит отметить, что в настоящее время существуют различные варианты помощи онкологическим пациентам, страдающим ворсинчатой опухолью прямой кишки, даже при распространенном опухолевом процессе. Наличие в штате квалифицированных врачей-онкологов позволяет нам в каждом конкретном случае достигать максимально возможного результата.
Запись на консультацию круглосуточно
+7+7+78
Характерные симптомы заболевания
Кишечный дискомфорт может быть симптомом онкологического заболевания.
Основная группа риска по этому заболеванию – те, кто старше 50 лет, причем у мужчин эта форма рака диагностируется в полтора раза чаще, чем у женщин. Коварство опухоли состоит в том, что первые стадии проходят практически бессимптомно, или с незначительными проявлениями, которые можно отнести ко многим другим заболеваниям кишечника.
С течением болезни проявления становятся сильнее, появляются боли, говорящие о развитии процесса. Симптомы онкологического поражения:
- Кишечный дискомфорт – чередование запоров и поносов, вздутие живота, частый стул.
- Появление в кале крови и слизи, на последних стадиях – кровотечения.
- Постоянно повышенная температура.
- Схваткообразные боли в животе, переходящие в непрерывные на поздних стадиях болезни.
- Зуд в промежности, раздражение кожи выделениями.
- Дисфункция половых органов.
- Проявления интоксикации – рвота, головные боли.
- Истощение, слабость, анемия из-за нарушения метаболизма.
- Мучительные тенезмы – позывы к дефекации, не заканчивающиеся выделением кала.
При развитии болезни возникает непроходимость кишечника, ведущая за собой воспаление брюшины. Из-за отсутствия или ограничения акта дефекации развивается вздутие живота, он увеличивается в размерах, развивается интоксикация, появляется «карандашный» или «ленточный» стул. Рвота и отсутствие аппетита сопровождают эти осложнения.
Кровотечения – характерный признак этого заболевания, потери крови могут достигать 150-200 мл за сутки, развивается анемия, могут быть профузные кровотечения. Последняя стадия болезни может осложниться появлением урогенитальных свищей, моча мутнеет, приобретает запах фекалий. Цистит и пиелит в тяжелой форме – последствия этого осложнения.