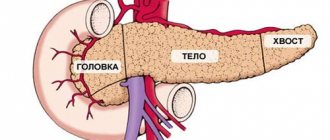
Непаразитарная киста печени (НКП) относится к доброкачественным очаговым образованиям печени и представляет собой полость в печени, заполненную жидкостью.
В настоящее время непаразитарные кисты печени выявляются у 5–10 % населения. При этом у женщин они встречаются в 3–5 раз чаще. Заболевание, как правило, развивается в период между 30 и 50 годами жизни.
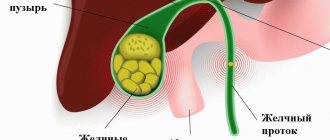
Выделяют истинные и ложные кисты. Истинные кисты отличаются от ложных наличием на внутренней поверхности эпителиального покрова из цилиндрического или кубического эпителия. Ложные кисты развиваются обычно после травмы.
Причины заболевания
Причины возникновения НКП до настоящего времени до конца не выяснены. В настоящее время преобладает мнение, что кисты печени возникают из аберрантных желчных ходов, т. е. во время эмбрионального развития не происходит подключения к системе желчных путей отдельных внутридольковых и междольковых желчных ходов. Возможно возникновение кист печени при приеме некоторых лекарственных препаратов (эстрогены, пероральные контрацептивы).
Записаться на консультацию Первая консультация бесплатно!
Разновидности и классификация
Киста – это общее понятие для нескольких разных форм новообразования. В первую очередь кисты делятся на врожденные и приобретенные. Врожденные образования также называют «истинными», их стенки выстланы эпителиальными клетками. Они бывают разного размера, иногда многокамерные. Могут никак не проявляться, нередко их диагностируют случайно при обследовании. Приобретенные кисты называют «ложными».
Кисты бывают множественные и одиночные. Отличают не по количеству одиночных образований, а по количеству ограниченных стенкой полостей. Состояние, при котором наблюдается множество одиночных кист в одном сегменте печени, называется поликистозом.
В связи с тем, что при паразитарных инвазиях формируются кисты, важно дифференцировать патологию, вызванную эхинококком или простейшими. Дифференциация проводится только по наличию или отсутствию признаков эхинококкоза. Лечение паразитарного заболевания специфическое и направлено в первую очередь на устранение заражения и на предотвращение размножения паразита.
Симптомы заболевания
Клиническая картина НКП, как правило, скудна и неспецифична. Чаще всего кисты печени случайно выявляются при УЗИ органов брюшной полости. Проявления болезни зависят от размера кисты, ее локализации, а также от воздействия кисты на соседние органы. Увеличение кисты приводит и к атрофическим изменениям ткани печени.
Наиболее распространенной жалобой при солитарных кистах печени является боль в верхнем правом квадранте или в эпигастральной области. Боль во многих случаях носит постоянный характер. Пациенты также отмечают быстро наступающее чувство насыщения и дискомфорт в животе после приема пищи.
Доброкачественные очаговые образования печени: возрастные психосоматические аспекты
Непаразитарные кисты печени (НКП) относятся к доброкачественным очаговым образованиям печени и представляют собой полость (или полости) в печени, заполненную жидкостью.
Повсеместно отмечается рост заболеваемости НКП, что связано главным образом с широким использованием современных методов диагностики, позволяющих визуализировать интраструктуру печени: ультразвуковое исследование (УЗИ), компьютерная томография (КТ), магнитно-резонансная томография (МРТ), ангиографии и пр. По данным H. Sancher et al. (1991), НКП выявляют у 5–10 % населения. При этом у женщин они встречаются в 3–5 раз чаще. Заболевание, как правило, развивается в период между 30 и 50 годами жизни.
Причины возникновения НКП до настоящего времени до конца не выяснены. Так, по мнению Е. Moschowitz, R. Virchow, образование кист связано с воспалительной гиперплазией желчных путей в момент эмбриогенеза с последующей их обструкцией. S. Henson и соавторы считают, что данный процесс служит основой новообразования.
В настоящее время преобладает мнение, что кисты печени возникают из аберрантных желчных ходов, т. е. во время эмбрионального развития не происходит подключения к системе желчных путей отдельных внутридольковых и междольковых желчных ходов. Отсутствие инволюции этих ходов и является причиной развития кист печени, в результате секреции их эпителия в них постепенно происходит накопление жидкости, и они превращаются в кисту. Такое происхождение кист печени подтверждается тем, что в секрете нет желчи, кроме того, кисты печени почти никогда не сообщаются с нормальными желчными ходами. Многие ученые исходят из того, что поражение кистами печени является либо самостоятельной генетической единицей с аутосомальной доминантной наследственностью, либо кистозные изменения различных органов вызываются единым генетическим дефектом с различной распространенностью.
Обсуждается также возможность возникновения кист печени при приеме некоторых лекарственных препаратов (эстрогены, пероральные контрацептивы).
Выделяют истинные и ложные кисты. Истинные кисты отличаются от ложных наличием на внутренней поверхности эпителиального покрова из цилиндрического или кубического эпителия. Ложные кисты развиваются обычно после травмы.
Общепринятой классификации кист печени не существует. На практике наиболее удобной представляется классификация НКП, предлагаемая А. А. Шалимовым и соавторами (1993), согласно которой НКП различают следующим образом:
- По строению стенки кисты:
- истинные,
- ложные.
- По количеству кист:
- одиночные,
- множественные,
- поликистоз печени.
- По клиническому течению:
- неосложненные,
- осложненные.
К осложнениям относят: нагноение, кровотечение в полость кисты, разрыв стенки, портальную гипертензию, механическую желтуху, печеночную недостаточность. При разрыве кисты возможны вторичная инфекция, образование наружных и внутренних свищей, перекрут ножки кисты. Эти осложнения встречаются в 5% случаев. Злокачественные перерождения наблюдаются редко.
Считается, что клиническая картина НКП скудна и неспецифична. Чаще всего кисты печени случайно выявляются при УЗИ органов брюшной полости. Проявления болезни зависят от размера кисты, ее локализации, а также от воздействия кисты на соседние органы. Увеличение кисты приводит и к атрофическим изменениям ткани печени.
Наиболее распространенной жалобой при солитарных кистах печени является боль в верхнем правом квадранте или в эпигастральной области. Боль во многих случаях носит постоянный характер. Пациенты также отмечают быстро наступающее чувство насыщения и дискомфорт в животе после приема пищи.
Раньше важным симптомом считалось обнаружение при пальпации умеренно напряженного массивного опухолевидного образования, смещающегося при дыхании вместе с печенью. Сообщалось, что доступные пальпации кисты печени обычно прощупываются как тугоэластические и легко флюктуирующие безболезненные опухоли. Следует отметить, что даже крупные кисты печени недоступны пальпации из-за расположения глубоко в паренхиме печени или локализации на диафрагмальной поверхности органа.
Появление других, также неспецифических симптомов: слабости, повышенной потливости, потери аппетита, тошноты, одышки — обычно связывают с увеличением размеров кист, но, вероятнее всего, это следствие реагирования других органов — желчного пузыря, двенадцатиперстной кишки и др.
Разнообразие и неспецифичность клинических симптомов диктуют необходимость обследования пациента с целью определения или исключения сопутствующей соматической и психической патологии.
НКП в первую очередь следует дифференцировать с паразитарными кистами. Для этого выполняют специфические серологические исследования крови (реакция непрямой гемагглютинации и иммуноферментного анализа на эхинококкоз). В ряде случаев возникает необходимость дифференциальной диагностики с гемангиомой, цистоаденомой, ретроперитонеальными опухолями, опухолями кишки, брыжейки, поджелудочной железы, водянкой желчного пузыря и метастатическими опухолевыми поражениями печени.
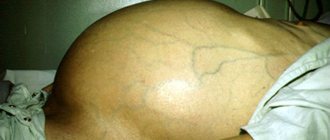
Поликистоз печени часто сочетается с поликистозом почек, поджелудочной железы, яичников. Поликистоз печени, как и солитарная киста, чаще протекает бессимптомно и выявляется случайно при обследовании по поводу другой патологии. В большинстве случаев течение заболевания благоприятное. Клинические симптомы наблюдаются при прогрессировании заболевания, что, как правило, происходит после 40–50 лет. При увеличении объема поликистозных образований больные жалуются на дискомфорт в правом подреберье и эпигастрии, изжогу, отрыжку, что связывают с давлением увеличенной печени на соседние органы. В ходе исследования определяется гепатомегалия. Пальпаторно: печень плотная, бугристая. Функциональные пробы печени обычно не изменяются. Нарушение синтетической функции печени выявляют на поздних стадиях при выраженном перерождении печеночной паренхимы. При массивном распространении процесса, когда происходит замещение большей части паренхимы печени, развивается терминальная печеночная недостаточность. Ситуация усугубляется хронической почечной недостаточностью — исходом поликистоза почек.
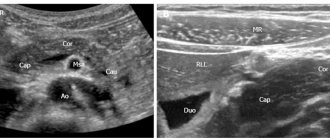
Ведущее место в диагностике НКП занимает эхография, благодаря высокой информативности, безвредности и общедоступности этого метода. Эхографически кисты печени представляют собой отграниченные тонкой стенкой (1–2 мм) полости с безэхогенным внутренним пространством, что объясняется разностью плотности жидкости и паренхимы печени. Форма их может быть круглой или овальной. Диагноз основывается на следующих признаках, выявляемых с помощью УЗИ: 1) наличие четких, ровных контуров с хорошо различимой задней стенкой; 2) отсутствие внутренних отражений; 3) выявление усиления эхо-сигналов за образованием.
При наличии внутрипросветной перегородки УЗ-изображение кисты печени может иметь пятнистый рисунок. При осложненных кистах (кровоизлияние или инфицирование), когда выявляются внутрипросветные «эхо»-сигналы, трудно исключить злокачественную опухоль. В сомнительных случаях используют КТ, МРТ, ангиографические и радиологические методы исследования. В определенных ситуациях считается целесообразным проведение чрескожной пункции кисты под контролем УЗИ с последующим бактериологическим и цитологическим исследованием материала.
Традиционно проблемой НКП занимались хирурги, которые разрабатывали методы диагностики и тактику хирургического лечения. В поле зрения хирурга больные с НКП попадали при выявлении очагового образования печени, при этом хирургическое лечение получали пациенты с осложнениями и неосложненными кистами, превышающими 5 см в диаметре.
Терапевтическая тактика при НКП до сих пор не разработана. Целью нашей работы было изучение терапевтических, возрастных и психосоматических аспектов НКП.
Представленный материал базируется на результатах обследования 93 больных (72 женщины и 21 мужчина) в возрасте от 20 до 82 лет, средний возраст — 56,9+11,3 лет. Больные были разделены на две группы по возрастному признаку.
Солитарная НКП была выявлена у 37 человек, 56 больных НПК имели две и более кисты. Средний возраст больных с солитарными кистами печени (27 женщин и 10 мужчин) составил 53,5+11,6 лет. Средний возраст больных с множественными кистами печени составил 59,3+10,6 лет (р < 0,05).
Анализ жалоб показал, что болевой синдром в правом подреберье достоверно чаще беспокоил пациентов с кистами печени размерами более 5 см в диаметре. Боль и дискомфорт в эпигастрии почти в 2 раза чаще встречались в группе больных с мелкими кистами печени, чем с большими. Большими в хирургии принято считать кисты величиной более 5 см в диаметре. Симптомы кишечной и желудочной диспепсии встречались у пациентов обеих групп с одинаковой частотой. Отсюда можно сделать вывод, что болевой синдром в правом подреберье является истинным клиническим проявлением НКП.
Интересно отметить, что такой симптом, как общая слабость, достоверно чаще встречался в группе пациентов, имеющих кисты менее 5 см в диаметре, чем среди больных с большими кистами печени. Поскольку у большинства больных мы не нашли серьезных органических причин, объясняющих общую слабость, то, вероятнее всего, появление данной жалобы обусловлено различными личностными особенностями, включая отношение пациента к своей болезни.
Боль в правом подреберье беспокоила более половины (52%) больных с НКП, что в первую очередь требовало уточнить состояние желчного пузыря. По результатам УЗИ, интактным желчный пузырь оставался у 20% больных в группе до 57 лет и только у 8% в группе старше 57 лет. Дисформия (нарушение формы) желчного пузыря чаще встречалась у более молодых пациентов (39%), возможно, за счет «перехода» с возрастом имеющейся дисформии в раздел ЖКБ. Дискразия желчи определялась в обеих возрастных группах с одинаковым процентом (2 и 3%). Желчнокаменная болезнь (ЖКБ) была диагностирована (в различное время) у 34% больных с НКП. ЖКБ и проведенные холецистэктомии чаще отмечались в более старшей возрастной группе, что представляется вполне закономерным. Однако конкременты в желчном пузыре в том или ином варианте (ЖКБ или холецистэктомия) у больных с НКП диагностировались гораздо чаще, чем в популяции в целом. Представленные данные позволяют предположить возможную связь между наличием кисты печени и повышенным камнеобразованием в желчном пузыре, что может быть объяснено нарушением формирования желчевыводящей системы в онтогенезе.
Изжога беспокоила 15% больных с НКП, что квалифицировалось как проявление гастроэзофагеальной рефлюксной болезни, подтвержденной данными суточной интрагастральной рН-метрии пищевода и желудка. Тем не менее при ЭГДС поражения пищевода выявлялись только у 3% больных. Также, по данным ЭГДС, в старшей возрастной группе несколько чаще встречались недостаточность кардии и грыжи пищеводного отдела диафрагмы, что, вероятно, связано с общим снижением мышечного тонуса с возрастом.
Около 20% больных с НКП отмечали различные симптомы кишечной диспепсии (метеоризм, урчание и переливание по ходу кишечника, нарушения стула), которые в большинстве случаев явились следствием нарушения желчевыделения.
Анализ данных лабораторных исследований показал, что средний показатель ГГТП и общего билирубина у группы больных с кистами печени, размер которых превышает 5 см, статистически достоверно выше, чем у больных в группе с кистами печени менее 5 см в диаметре (табл. 1).
Полученные данные позволяют предположить возможность прямой связи между размером кисты и наличием признаков холестаза.
Как известно, отношение к болезни может быть адекватным и патологическим, что зависит прежде всего от личности пациента: наличия или отсутствия акцентуации характера, сформированности личностных расстройств, склонности к невротическим формам реагирования или наличия какого-либо психического расстройства. Безусловно, на формирование «внутренней картины болезни» влияют также течение и прогноз соматического заболевания, социальные факторы и ряд других причин.
Интересными оказались результаты определения уровня тревожности как актуального состояния и как устойчивой характеристики личности. В нашем исследовании низкая и умеренная реактивная тревожность (РТ) встречались достоверно чаще, чем высокая. Личностная тревожность (ЛТ), напротив, у большего числа пациентов была высокой или умеренной. Более низкий уровень РТ по сравнению с уровнем ЛТ связан с тем, что к моменту поступления в стационар пациенты в значительной степени успокаивались: уже до начала лечения они «оставляли за порогом» или перекладывали на врачей большинство тревог и переживаний, которые мучили их в «обычной» жизни. Однако следует помнить, что повышение ЛТ у пациентов с непаразитарными кистами печени не должно игнорироваться, поскольку такая характеристика личности больного, безусловно, важна и находит отражение в течении заболевания.
С помощью опросника Мини-Мульт исследовались психологические особенности пациентов с непаразитарными кистами печени. Оценка достоверности искренности ответов в большинстве случаев была положительной, лишь в двух случаях отмечались повышенные показатели по шкале лжи и в четырех — по шкале достоверности. Величина показателя коррекции у всех тестированных находилась в пределах нормы. В результате расшифровки опросника у пациентов с НКП оказался представлен весь спектр характерологических типов, однако более чем у половины протестированных пациентов (60%) показатели по всем шкалам находились в пределах нормы. У 10 из 19 пациентов, отмечалось сочетание нескольких характерологических типов, каждый из них учитывался отдельно.
Чаще всего определялся истерический тип (27%). Почти треть больных оказались склонны к неврологическим защитным реакциям конверсионного типа. Они «использовали» симптомы соматического заболевания как средство защиты, нередко, таким образом, избегая ответственности. Все проблемы разрешались «уходом в болезнь». Главной особенностью таких людей является стремление казаться больше, значительнее, чем есть на самом деле, обратить на себя внимание, во что бы то ни стало вызвать восхищение, «жажда признания» (по К. Шнейдеру). Чувства таких людей поверхностны, и интересы неустойчивы.
Ипохондрический тип (астено-невротический) определялся у 15% обследованных пациентов. Это медлительные, пассивные, принимающие все на веру больные, с неудовлетворительными способностями к адаптации, вследствие этого легко теряющие равновесие в условиях социальных конфликтов.
Тревожно-мнительный тип характера (шкала психастении) был диагностирован у 13% больных. Таким людям свойственны тревожность и мнительность, боязливость, нерешительность и склонность к сомнениям.
По шкале депрессии повышенными оказались показатели у 8% больных. Эти пациенты могут быть охарактеризованы как чувствительные, робкие и застенчивые, склонные к тревожным реакциям. В делах они старательные, добросовестные, высокоморальные и обязательные, но при этом не способны принять решение самостоятельно, у них нет уверенности в себе, при малейших неудачах у таких людей выявляются нарушения настроения с пессимистической оценкой ситуации.
Шизоидный тип поведения (шкала шизоидности) определялся также у 8% пациентов, общей чертой этого типа является сочетание повышенной чувствительности с эмоциональной холодностью и отчуждением в межличностных отношениях.
Еще 8% пациентов имели паранойяльный тип. Основная черта таких людей — склонность к формированию сверхценных идей, они характеризуются психической ригидностью, агрессивностью, злопамятностью. В силу этого паранойяльные личности чрезвычайно стеничны, упрямы в достижении желаемого. Эти личности крайне эгоцентричны, субъективны, не поддаются переубеждению, отличаются завышенной самооценкой.
Психопатический тип выявлялся у 4% пациентов, которые отличались более выраженной дисгармонией личностного склада и потенциально — возможностью нарушения социальной адаптации. Такие люди агрессивны, конфликтны, пренебрегают социальными нормами и ценностями. Настроение у них неустойчивое, они обидчивы, возбудимы и чувствительны.
Свойства личности — важный, но далеко не единственный фактор, определяющий отношение к собственному недугу. Отношение к болезни и ко всему, что с ней связано и на что она оказывает влияние, определяется тремя важнейшими факторами (А. Е. Личко, Н. Я. Иванов, 1980):
- природой самого соматического заболевания;
- типом личности, в котором важнейшую составную часть определяет тип акцентуации характера;
- отношением к данному заболеванию в том значимом для больного окружении, в той микросоциальной среде, к которой он принадлежит.
Под влиянием этих трех факторов вырабатывается отношение к болезни, лечению, врачам, своему будущему, к работе, родным и близким, к окружающим и т. п.
В нашей работе мы использовали личностный опросник Бехтеревского института (ЛОБИ) для определения типов отношения к болезни и других, связанных с ней личностных отношений у пациентов с хроническими соматическими заболеваниями.
Специфического для НКП типа отношения к болезни нам выявить не удалось. Но наиболее часто встречающиеся типы отношения к болезни (в зависимости от возраста больных) установлены (рис.1).
Как видно из представленного графика, с возрастом уменьшается количество пациентов с гармоничным и неврастеническим типами отношений к болезни и увеличивается число с тревожным, обсессивно-фобическим, сенситивным и паранойяльным типами отношения.
Среди диагностических типов отношения к болезни у наших пациентов преобладал паранойяльный тип и полностью отсутствовал меланхолический, однако статистически достоверных данных выявлено не было.
Полученные результаты свидетельствуют о том, что НКП как соматическое заболевание является тем диагнозом, значение которого достигает уровня психической травмы. Выявление паранойяльного отношения к болезни в 22% свидетельствует не только о тяжести психогении, обусловленной пониманием серьезности заболевания, но и характеризует особенности личности пациентов. Паранойяльные реакции являются психопатологически завершенными психогенными состояниями и свидетельствуют о глубине имеющейся личностной патологии (нередко о наличии психического заболевания).
Психиатрическая диагностика предполагала квалификацию состояния в соответствии с критериями МКБ-10 (1992).
При сопоставлении выявленной патологии статистически достоверных различий получено не было, при этом следует заметить, что в группе пациентов до 57 лет почти в 2 раза чаще отмечались черты эмоциональной неустойчивости и астенические состояния, а депрессии, расстройства адаптации, неврастенические и соматоформные расстройства явно преобладали среди более старших пациентов, в то время как тревожные и шизотипические расстройства диагностировались в обеих группах с одинаковой частотой.
Следовательно, у пациентов с НКП наблюдаются различные психопатологические симптомы — синдромы, которые нередко имеют самостоятельную динамику и формируют так называемую «вторую болезнь», значительно утяжеляющую течение имеющихся соматических заболеваний.
Таким образом, тактика терапевта в отношении больных с НКП (размерами до 5 см в диаметре) определяется: функцией желчного пузыря; симптомом кишечной диспепсии; синдромом внутрипеченочного холестаза (незначительно); психическими девиациями.
Наш опыт работы с пациентами, имеющими НКП, показал, что большинство жалоб у таких пациентов обусловлено наличием сопутствующих соматических и психических расстройств. Лекарственная терапия выявленной патологии оказывает положительное действие на «клинические проявления» НКП.
По показаниям в лечении наших больных мы использовали средства, влияющие на желчный пузырь. При гиперкинетической дискинезии желчного пузыря лечение было направлено на преодоление спазма гладкой мускулатуры — назначали спазмолитики (дюспаталин, дицетел, одестон, но-шпа); при гипокинетической — на активацию его моторной деятельности (желчегонные: препараты желчных кислот — аллохол, холензим, энзистал, панзинорм, фестал; синтетические холеретики — никодин, оксафенамид, никотинамид, одестон, фебихол; фитопрепараты — кукурузные рыльца, бессмертник песчаный, шиповник, пижма обыкновенная; гидрохолеретики — минеральные воды; истинные холекинетики — холецистокинин, питуитрин, сульфат магния, препараты барбариса, берберис-гомаккорд, холагол). Желчегонная терапия обусловливала нормализацию желчевыделительной, моторно-эвакуаторной, противовоспалительной (дренирующей) функций желчного пузыря.
Терапия эрозивно-язвенных поражений верхних отделов ЖКТ у больных с НКП проводилась согласно общепринятым стандартам лечения (омепразол, париет, нексиум, сукральфат или де-нол, по показаниям проводилась эрадикационная терапия клацидом и амоксициллином на фоне приема ингибиторов протонной помпы). Для лечения гастроэзофагеальной рефлюксной болезни к антисекреторным препаратам добавлялись прокинетики (мотилиум) и антацидные препараты (альмагель, маалокс) по потребности.
Для устранения симптомов кишечной диспепсии назначались пробиотики (хилак форте, энтерол, интетрикс), ферментные препараты (мезим форте, креон, панкреатин), при необходимости гепатопротекторы (эссенциале-Н, гептрал, корсил).
При подборе лекарственной терапии также были учтены особенности психосоматических отношений у каждого конкретного пациента. При наличии невротических расстройств психофармакотерапия носила дополнительный, вспомогательный характер. К соматическому лечению присоединялись транквилизаторы (реланиум, фенозепам, клоназепам, реже грандаксин), малые дозы малых нейролептиков (сонапакс, эглонил, этапиразин). При диагностике депрессий, напротив, антидепрессанты (амитриптилин, коаксил, профлузак, золофт), транквилизаторы и малые нейролептики были основными препаратами, а гастроэнтерологическая терапия носила лишь симптоматический характер, безусловно, если соматическое обследование исключало тяжелую патологию органов ЖКТ.
Интересными оказались результаты комбинированной терапии — хофитолом (1 таблетка 3 раза в день до еды не менее 3 нед) и эглонилом (100–200 мг/сут в 2 приема не менее 3 нед) у пациентов с НКП (табл. 2).
| Таблица 2. Клинические результаты применения хофитола и эглонила |
В анализах крови на фоне двухнедельной терапии отмечалось снижение уровня печеночных ферментов — АСТ и АЛТ, достоверно (р < 0,05) ниже — ГГТП и общий билирубин. Положительный результат такой терапии обусловлен широким распространением диффузных заболеваний печени, желчного пузыря и психических девиаций у наших больных.
Важно подчеркнуть, что проводимая нами лекарственная терапия не оказывала влияния на размеры кист, их локализацию и ближайший прогноз заболевания.
Переходя к вопросам лечения непосредственно НКП, следует заметить, что сегодня на вооружении врачей имеются только хирургические методы, однако вопрос о тактике ведения таких больных в настоящее время остается спорным: среди хирургов нет единого мнения относительно способов оперативного лечения НКП, которые в целом зависят от их размера и локализации. Наиболее радикальным методом хирургического лечения является резекция печени. Однако для выполнения этого вмешательства необходимо всестороннее и скрупулезное комплексное исследование пациентов с целью определения локализации и распространенности очага поражения по долям и сегментам, взаимоотношения его с сосудисто-секреторными элементами, функционального состояния печени и т. д.
В последнее время широкое распространение получили малоинвазивные вмешательства при НКП, такие как чрескожные пункции с последующим склерозированием кисты и лапароскопические операции.
Также широко обсуждается тактика, согласно которой при бессимптомных маленьких кистах печени стабильных размеров следует воздержаться от операции и наблюдать их в динамике. Большинство исследователей предлагают считать «маленькими» кисты до 5 см в диаметре. Считается, что киста такого размера не оказывает отрицательных воздействий: компрессии окружающих тканей, растяжения глисоновой капсулы, увеличения массы печени. Г. Г. Ахаладзе и соавторы (1999) считают, что больные с кистами до 7 см в диаметре не нуждаются в оперативном лечении. Тем не менее общепринятым является мнение, что НКП менее 5 см в диаметре не подлежат немедленному хирургическому лечению, а требуют динамического наблюдения.
В заключение следует отметить, что все пациенты с НКП, независимо от размеров очагового образования, нуждаются в тщательном соматическом и психологическом обследовании. Выявленная сопутствующая патология позволяет уточнить генез жалоб и определить правильную тактику дальнейшего ведения больного. При формировании завершенных психогенных реакций у обследованных больных рекомендуется комплексное лечение с применением необходимых психотропных препаратов.
В. М. Махов, доктор медицинских наук, профессор Л. В. Ромасенко, доктор медицинских наук, профессор Т. В. Турко, кандидат медицинских наук ММА им. И. М. Сеченова, Москва
По вопросам литературы обращайтесь в редакцию.
Операции
В последние годы широкое распространение получили транспариетальные пункции кист под контролем УЗИ или КТ. После аспирации содержимого в просвет кисты вводят 96%-й раствор этилового спирта для склерозирования внутренней оболочки кисты. Эта операция эффективна при размере кисты до 5 см. Если нет эффекта от данных способов лечения или киста имеет больший размер, показана операция — лапароскопическое иссечение участка кисты с последующей деэпителизацией внутренней оболочки кисты аргонусиленной плазмой или расфокусированным лучом лазера. Аналогичная тактика используется и при поликистозе печени. При осложненном поликистозе печени (нагноение, кровотечение, озлокачествление, сдавление крупными кистами желчных путей, воротной или полой вены) показано оперативное лечение. Обычно выполняют фенестрацию (вскрытие выступающих над поверхностью печени кист) с последующей деэпителизацией внутренней оболочки кисты.
Есть вопросы?
Оставьте телефон – и мы Вам перезвоним
Патогенез
Формирование паразитарной кисты с момента заражения включает 3 стадии:
- Проникновение паразита сначала в кровь, а затем в печёночную систему, образование капсулы кисты с небольшим содержимым. На данном этапе печень способна полностью выполнять свои функции, иммунитет работает в обычном режиме. Стадия протекает абсолютно бессимптомно.
- Увеличение размеров опухоли, образование у неё специфической ножки, которая спадает в брюшную полость. Новообразование достигает таких размеров, что начинает сдавливать печень и рядом расположенные органы, причиняя пациенту выраженный болевой синдром.
- Быстрое прогрессирование процесса, что сопровождается выраженным воспалительным процессом вокруг кисты и последующим нагноением. В редких случаях именно на этой стадии происходит разрыв кисты с повреждением структур печени.
Наши ведущие специалисты
Все специалисты
Евсеев Максим Александрович
- Заместитель главного врача по хирургии
- Хирург
- Бариатрический хирург
- Онколог
- Доктор медицинских наук
- Профессор
- Врач высшей категории
Миргатия Ираклий Олегович
- Заведующий хирургическим отделением
- Хирург
- Онколог
Владыкин Алексей Леонидович
- Хирург
- Бариатрический хирург
- Онколог
- Кандидат медицинских наук
- Врач высшей категории
Алексеев Михаил Сергеевич
- Хирург
- Прейскурант ведущего врача
- Доктор медицинских наук
Федотов Станислав Викторович
- Заведующий операционным блоком
- Хирург
- Бариатрический хирург
- Прейскурант ведущего врача
- Врач высшей категории
Баларёв Антон Сергеевич
- Хирург
- Онколог
- Кандидат медицинских наук
- Врач высшей категории
Ефимкина Дженнет Оразмамметовна
- Хирург
Розумный Илья Аркадьевич
- Хирург
Харитонов Андрей Иванович
- Хирург
- Врач высшей категории
Титков Борис Евгеньевич
- Главный врач Госпитального центра
- Хирург
- Онколог
- Доктор медицинских наук
- Профессор
- Академик АМТН
- Хирург высшей квалификационной категории
Диета при кисте печени
Диета при кисте печени
- Эффективность: нет данных
- Сроки: 1-6 месяцев/пожизненно
- Стоимость продуктов: 1500-1600 руб. в неделю
Диета при воспалении печени
- Эффективность: лечебный эффект через 10 дней
- Сроки: постоянно
- Стоимость продуктов: 1300-1400 рублей в неделю
Диетическое питание при кистозных новообразованиях в печени подразумевает отказ от одних продуктов питания и включение в рацион других.
Запрещено употреблять:
- сладости;
- газированные напитки;
- пряности, приправы;
- кофе;
- жареные, солёные, копчёные и острые блюда.
Разрешено к употреблению:
- зелень;
- рыба;
- овощи и фрукты;
- клетчатка;
- кисломолочная продукция;
- облепиха и шиповник.
Диета предполагает употребление продуктов, прошедших глубокую термическую обработку. В рационе обязательно должен присутствовать легкоусвояемый белок (не менее 120 г в сутки) и минимальное количество жиров (не более 80 г). Суточная калорийность не должна превышать 3000 ККал. Режим приёма пищи обязательно должен быть дробным.
Преимущества Госпитального центра
Индивидуальная схема лечения для каждого пациента
Для каждого пациента в обязательном порядке, ещё на догоспитальном этапе, разрабатывается индивидуальная схема лечения, с учетом всех особенностей организма: возраста, состояния здоровья, анамнеза заболевания и т.д. – данный подход позволяет минимизировать риски как во время операции, так и в послеоперационном периоде, и как следствие, обеспечить максимально быструю реабилитацию при минимальном сроке нахождения в стационаре.
Мультидисциплинарный подход
Медицинский персонал Госпитального центра представляет собой единую команду, составленную из врачей – экспертов разной специализации, что позволяет осуществлять мультидисциплинарный подход. Мы лечим пациента, видя перед собой не список имеющихся у него заболеваний, а человека, проблемы которого взаимосвязаны и взаимообусловлены. Предпринимаемые лечебные меры всегда направлены на общее улучшение здоровья, самочувствия и качества жизни больного, а не исчерпываются устранением симптомов конкретного заболевания.
Оперативное лечение любого уровня сложности
Оперирующие врачи Госпитального центра владеют передовыми и высокотехнологичными способами выполнения операций. Сочетание высокой квалификации врачей и инновационного оборудования позволяет проводить оперативное лечение самого высокого уровня сложности.
Высокотехнологичные, малоинвазивные методы лечения
Основу методологии лечения, проводимого в Госпитальном центре, составляют принципы минимизации рисков для пациента и максимально быстрой реабилитации.
Осуществление подобного подхода возможно только при использовании самых высокотехнологичных методик, современного оборудования и применения последних достижений медицинской науки.
Квалификация врачей в сочетании с современным оборудованием позволяет нам успешно реализовывать данный подход к лечению.
Fast-track хирургия
Fast-track — это комплексная методика, позволяющая свести к минимуму сроки пребывания пациента в стационаре без ущерба качества лечения.
В основе подхода лежит минимизация хирургической травмы, снижение риска послеоперационных осложнений и ускоренное восстановление после хирургических операций, что обеспечивает нашим пациентам минимальное время пребывания в стационаре.
Даже такие сложные операции, как, например, холецистэктомия, благодаря данному подходу требуют пребывания в стационаре не более 3-х дней.
Персональное врачебное наблюдение в послеоперационном периоде
Для полного исключения развития возможных осложнений ранний послеоперационный период все пациенты, независимо от сложности операции, проводят в отделении реанимации под индивидуальным наблюдением врача-реаниматолога.
Перевод пациента в палату осуществляется только при полном отсутствии даже минимально возможных рисков.
Информирование родственников 24/7
Мы максимально открыты и проявляем заботу не только о пациенте, но и его близких. Информация о состоянии здоровья пациентов предоставляется родственникам семь дней в неделю, 24 часа в сутки.
Посещение пациентов так же возможно в любое удобное время.
Высококомфортабельные одно- и двухместные палаты
К услугам пациентов просторные комфортабельные палаты одно- и двухместного размещения, оборудованные всем необходимым для отдыха и восстановления.
В детском отделении наши маленькие пациенты размещаются совместно с родителями.
Налоговый вычет
Согласно налоговому законодательству РФ каждый пациент имеет право на компенсацию до 13% от суммы, потраченной им на свое лечение, а так же лечение близких родственников.
Наши специалисты подготовят для вас пакет документов для налоговой инспекции на возврат 13% от суммы расходов на лечение, а так же дадут рекомендации по различным способам взаимодействия с налоговой инспекцией.
Лечение кисты печени народными средствами
Травяные настои и отвары способны оказывать мощнейшую поддержку ослабленному организму, поражённому новообразованиями. Однако бесконтрольный приём настоев из лечебных трав может оказать негативное влияние на весь организм. Перед началом лечения народными средствами рекомендуется посоветоваться с вашим лечащим врачом на совместимость с основной проводимой лекарственной терапией. Растения, используемые в рецептах:
- чистотел (сок);
- лопух (корень и сок);
- девясил;
- цепкий подмаренник;
- тысячелистник;
- расторопша;
- кедровый орех (скорлупа).
Помимо лекарственных трав народная медицина рекомендует употреблять перепелиные яйца и настой из чайного гриба.