Слабые, умеренные или сильные боли внизу живота у женщин, причины которых могут быть различными, очень распространенная жалоба, поступающая от многочисленных пациенток – как совсем юных, так и пожилых. В некоторых случаях это пусть и неприятные, но варианты нормы, не свидетельствующие о каких-либо патологиях. Но, часто они являются одним из симптомов большого перечня заболеваний. В первую очередь под подозрением – гинекологическое здоровье, хоть боли могут возникать и по причинам иного характера. В любом случае, нужна помощь специалистов, которые займутся выявлением источником болезненного состояния.
Боль внизу живота. Причины — гинекологические заболевания
Содержание статьи
Боли в нижней части живота во время менструации
Дисменорея — это одна из наиболее частых патологий, которая вызывает боли в нижней части живота. Дисменорея может быть первичной причиной, или вторичной, когда уже существуют заболевания женских половых органов.
В тяжелых случаях дисменореи, кроме боли в животе, проявляются вегетативные симптомы, такие как:
- тошнота;
- рвота;
- головные боли;
- общая слабость;
- нервозность.
Эндометриоз – причина боли в нижней части живота
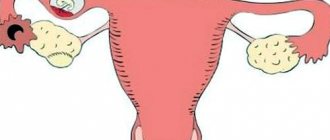
Эндометриоз — это заболевание, характеризующееся появлением слизистой оболочки матки за пределами самого органа. Слизистая оболочка разрастается и подвергается таким же изменениям, как и слизистая матки во время менструального цикла.
Эндометриоз
Ежемесячные кровотечения эндометриоидной ткани очень часто вызывают боли в нижней части живота. Боли в брюшной полости обычно начинается за несколько дней до начала менструации.
К другим симптомам эндометриоза относятся:
- болезненные половые сношения;
- отсутствие беременности (бесплодие);
- дисменорея.
Как избавиться от боли?
Боли в прямой кишке и внизу живота, как мы уже знаем, связана с разными причинами, поэтому лечение назначает только врач. Впрочем, если пациенту уже известен источник боли, то можно попробовать самостоятельно облегчить состояние. Могут помочь следующие методы:
- Принимать горячую ванну 15 минут два-три раза в сутки.
- Использовать крем или мазь для облегчения геморроя.
Принимать смягчители стула или употреблять продукты с пищевыми волокнами, чтобы уменьшить боль при движении кишечника. Диета также важна в профилактике и лечении ректальной и нижней абдоминальной боли. Мы объяснили происхождение боли в прямой кишке и внизу живота, а также рассказали о методике избавления от дискомфорта.
Воспалительные заболевания органов малого таза
Воспалительные процессы органов малого таза могут быть вызваны многочисленными патогенными микроорганизмами: бактериями, вирусами, простейшими или грибами.
К основным симптомам воспаления женских половых органов относятся:
- боли в животе;
- небольшие кровотечения из матки и влагалища;
- болезненность матки при самостоятельной пальпации живота.
При воспалении придатков с правой стороны, появляющуюся боль нужно дифференцировать с острым воспалением аппендикса.
Когда необходима помощь врача?
Для облегчения болей можно использовать мазь или крем.
Боли в прямой кишке и внизу живота необязательно сигнализируют о серьезном патологическом процессе, но некоторые признаки требуют врачебного внимания. Пациенту необходимо обратиться к врачу при выявлении следующих симптомов:
- Ректальная боль становится более выраженной, появляется лихорадка и слабость в теле.
- Боль распространяется с прямой кишки на обширную область живота.
- С калом выделяет больше кровавых сгустков.
- Появляются общие признаки недомогания, включая головокружение и бледность кожи.
- Появляется ощущение наличия чужеродного тела в прямом кишечнике или возникает подозрение на выпадение прямой кишки.
Пациент должен незамедлительно обратиться к врачу, если подозревает у себя геморроидальный тромбоз. Длительная закупорка вен может привести к тяжелым последствиям. Также немедленная врачебная помощь нужна при подозрении на обильное кровотечение или рак толстого кишечника. Обширная кровопотеря может сопровождаться головокружением, бледностью кожи и потерей сознания.
Как лечить свищ прямой кишки, узнаете из видеосюжета:
Боли в брюшной полости при беременности
Внематочная беременность — это беременность, при которой имплантация эмбриона произошла вне тела матки. Наиболее распространенным местом возникновения внематочной беременности является фаллопиевая (маточная) труба.
К факторам риска внематочной беременности относятся: экстракорпоральное оплодотворение, воспаления органов малого таза и гинекологические операции.
Для ее диагностики определяется уровень хорионического гонадотропина (хгч), проводится ультразвуковое исследование и лапароскопия.
К основным симптомам внематочной беременности относятся:
- задержка менструального кровотечения;
- нерегулярные выделения с примесью крови из матки;
- сильные боли в брюшной полости.
Виды внематочных беременностей
Частые причины
Если дискомфорт вызван патологией пищеварительного тракта, чаще причиной является гастрит, энтерит, колит и инфекционное поражение. Важно первично предположить причину в зависимости от появляющихся симптомов, чтобы назначить дальнейшшую диагностику.
| Патология | Причины | Признаки |
| Гастрит | Воспаление стенок желудка с риском перехода патологии на верхние отделы кишечника | Диспепсические расстройства, изжога, резкий упадок сил, постоянная тошнота |
| Перитонит, аппендицит | Воспалительный процесс в аппендиксе, выход содержимого при разрыве стенки (перитонит) | Лихорадка, сниженный аппетит, боль в правом боку, прихрамывание, артериальная гипертензия |
| Непроходимость кишечника | Отсутствие прохождения каловых масс из-за спаек, раковых образований, проникновения инородного тела, сильного спазма | Сухость оболочек во рту, метеоризм, тахикардия, рвота |
| Кишечные колики | Сжатие мышечной ткани кишечника при употреблении некачественных продуктов питания, чрезмерно горячей или холодной еды, интоксикации, нервного напряжения | Твердый стул с запором, белый налет в полости рта |
| Отравление | Употребление некачественной пищи, частое распитие больших доз алкоголя, попадания химических реагентов, активный метаболизм бактерий или вирусов | Повышение температуры тела, диарея, тошнота, сниженный аппетит |
| Панкреатит | Воспаление поджелудочной железы | Опоясывающая боль по типу проникновения кинжала, повышенное газообразование, нарушение формирования стула, тошнота, рвота с желтой примесью (из-за желчи) |
| Синдром раздраженного кишечника | Употребление некачественной пищи, частое нервное напряжение | Метеоризм, жидкий или твердый стул, неприятный привкус во рту, боль под ребрами |
| Энтерит | Воспаление тонкого кишечника | Разжижение стула, колики, метеоризм, белый или желтый налет на языке |
| Заражение гельминтами | Распространение в пищеварительный тракт гельминтов, остриц, других паразитов | Колики, метеоризм, тошнота, рвота, бледность, головокружение, потеря сознания, зуд в анальном отверстии, сыпь на коже |
Внимание! Даже если проявляющиеся признаки указывают на какое-либо заболевание, без предварительного проведения лабораторно-инструментальной диагностики устанавливать диагноз нельзя. Врач выявляет болезнь и назначает лечение только после анализов. В некоторых случаях может потребоваться проведение хирургической операции, поэтому самолечение также запрещено.
Выкидыш
Выкидыш — это наиболее распространенные осложнение беременности. Под этим термином понимают изгнание плодного яйца из матки до 22 недель беременности. Если после первого произошло еще три выкидыша, такое состояние называют привычным невынашиванием беременности.
К основным симптомам выкидыша относятся кровотечения и боли в нижней части живота различной степени тяжести. Самые частые причины — это генетические, гормональные, анатомические и иммунологические патологии. Опасность выкидыша связана с возрастом беременной. Женщины, забеременевшие после 35 лет имеют гораздо более высокий риск выкидыша.
Характеристика ректальной боли
Боль в прямой кишке может длиться от минуты до получаса.
Ректальная болезненность бывает внезапной и интенсивной, ощущение обычно длится менее минуты. В некоторых редких случаях болевой дискомфорт может продолжаться до получаса.
Пациенты описывают такое ощущение как острую, колющую или судорожную боль, возникающую в области заднего прохода.
Такая боль может разбудить человека даже во время крепкого сна, лишив покоя на длительное время. Болезненность может быть хронической и появляться ежедневно, а затем исчезать на несколько недель или месяцев.
Боль может быть связана с мышцей, поднимающей задний проход. Такое ощущение будет возникать в ректальной полости и восприниматься как сильное давление. Болезненность усиливается в сидячем положении и уменьшается при ходьбе. Дискомфорт обычно длится 15-20 минут или дольше и имеет тенденцию к повторному возникновению.
Большинство форм геморроя вызывает только легкую болезненность, но возникновение геморроидальных тромбозов резко усиливает болевой сидром. Это происходит тогда, когда кровь в венах прямого кишечника становится вязкой и образует непроходимые сгустки.
Симптомами геморроидального тромбоза являются мучительные пульсирующие или колющие болевые ощущения, начинающиеся внезапно и продолжающиеся в течение нескольких суток.
Анальная трещина вызывает острую и режущую боль сразу после возникновения и постепенно перерастает в тупую боль, длящуюся в течение нескольких часов. Повреждение кожи в ректальной области может вызвать легкое кровотечение и появление крови в стуле.
Каждое движение кишечника раздражает поврежденную кожу, создавая жгучую боль. Болезненность может быть настолько интенсивной, что многие пациенты безрезультатно стараются предотвратить движения кишечника.
Рак половых органов – боль и дискомфорт в нижней части живота
Злокачественные новообразования половых органов — это одни из наиболее распространенных опухолей, встречающихся у женщин. Одним из самых распространенных типов рака является рак эндометрия, а самыми тяжелыми с самым плохим прогнозом — опухоли яичников.
Женщину часто ничего не беспокоит, признаки рака яичников нехарактерны, а их появление начинается в поздней стадии развития. К проявлениям рака яичников относятся: увеличение окружности, боли и дискомфорт в нижней части живота. У 20 % пациенток возникают симптомы заболеваний со стороны половых органов, желудочно-кишечного тракта и кровотечение из влагалища.
К другим, достаточно редким причинам боли в брюшной полости, относятся:
- перекрут придатков матки;
- разрыв кисты яичника;
- острая дегенерация миомы матки.
Эти заболевания характеризуется острой, внезапной, очень сильной болью в нижней части живота, требуют госпитализации и оказания экстренной медицинской помощи.
Боли справа и слева
В некоторых случаях пациентки предъявляют жалобы на болезненные ощущения конкретной локализации. Может возникнуть боль внизу живота у женщины справа по причине правостороннего поражения придатков матки воспалительного характера (аднексит, сальпингоофорит), спазма подвздошной кишки, опухолевых образований. Также в этом месте находится слепая кишка, имеющая червеобразный отросток – аппендикс. В случае его воспаления развивается аппендицит и больной нуждается в неотложной помощи.
Наиболее распространенные причины болей слева внизу живота у женщин – вторичное воспаление придатков, спазм сигмовидной кишки, опухолевый процесс, неспецифический язвенный колит. Иногда проблема может быть связана с нарушениями в суставах позвоночника и их тканей, грыжей межпозвоночного диска, радикулитом.
Заболевания предстательной железы
Боль в нижней части живота у мужчин может появиться в результате заболеваний простаты. К заболеваниям предстательной железы, вызывающих боли в нижней части живота относятся:
- воспаление предстательной железы;
- гипертрофия простаты;
- рак предстательной железы.
Стадии рака простаты
Воспаление (простатит) при отсутствии лечения переходит в хроническую форму, возможно развитие абсцесса и свищей предстательной железы, цистита и пиелонефрита, бесплодия вследствие формирования аутоиммунных антител.
Патологии репродуктивной системы
Существует множество причин болей, взаимосвязанных с гинекологическими проблемами. В числе наиболее распространенных:
- Эндометрит. Характеризуется воспалением эндометрия, которое может протекать остро или в хронической форме. Часто сопровождается нарушением менструального цикла, кровянистыми выделениями, маточными кровотечениями, тянущими болями.
- Аднексит. Воспаление придатков матки является одним из наиболее встречаемых заболеваний в гинекологической практике. Помимо болезненных ощущений (могут быть в одном боку или распространяться на всю область низа живот), пациентки сталкиваются с признаками интоксикации и повышенной температурой. Вызывается болезнь бактериями, вирусами или грибками.
- Эндометриоз. При этом заболевании клетки матки разрастаются и оказываются за ее пределами. Сопровождается болезненностью во время мочеиспускания, актов дефекации, половых контактов и просто при резких движениях, обильными кровотечениями во время месячных. Независимо от цикла отмечаются коричневатые выделения.
- Миома матки, для которой обычной характерны тупые боли в области таза. Кисты, другие доброкачественные, а также злокачественные образования могут быть причиной дискомфорта различной интенсивности, спазмов.
- Спайки. Могут быть следствием воспалений в половых органах, варикозной и других болезней. Осложнения во время беременности. Сюда можно отнести самопроизвольный аборт, отслоение плаценты и прочие патологии. В таких случаях боли внезапные и резкие, сопровождаемые выделением крови из половых органов.
Отдельно стоит акцентировать внимание на половых инфекциях – микоплазмозе, гонорее, хламидиозе, трихомониазе и других заболеваниях. Они поражают репродуктивные органы, вызывая боли, обильные выделения из влагалища патогенного характера, жжение, зуд и чреваты осложнениями в случае отсутствия лечения.
Диагностика
Обращаться следует к терапевту. Он направит к более узким специалистам. В основном, прием и осмотр пациентов проводит гастроэнтеролог. Женщин в случае подозрения на заболевания органов половой системы осматривает гинеколог. Врач опрашивает больного, осуществляет пальпацию живота, направляет на анализы крови, мочи, кала. Проводится исследование микрофлоры урогенитального тракта. Лечение не может быть назначено без инструментального обследования внутренних органов. Чаще всего используют:
- УЗИ брюшной полости (зачастую с дуплексным сканированием сосудов);
- обзорную рентгенограмму;
- эндоскопию;
- гастроскопию;
- колоноскопию;
- КТ брюшного отдела аорты.
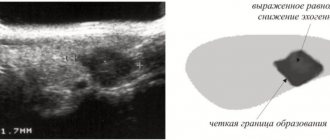
УЗИ — обязательное исследование при тяжести внизу живота. Фото: freepik.com
Как лечится твердый низ живота?
Напряженный живот лечится в зависимости от того, что стало причиной развития этого симптома. При угрозе жизни, например, при аппендиците, спаечных процессах или перитоните, требуется срочная операция, во время которой удаляется или сшивается источник воспаления. На время восстановления назначают антибиотики и другие лекарства.
Оперативное вмешательство может быть также показано при эндометриозе и поликистозе. Но чаще сначала пробуют справиться с болезнью консервативно при помощи гормонального и противовоспалительного лечения. Операцию проводят только в том случае, если оно такая терапия не помогает.
При других болезнях методы и продолжительность лечения определяет врач на основании клинической картины, результатов обследований, тяжести течения заболевания, наличия осложнений и некоторых других факторов.
Заниматься самолечением и применять препараты, которые снимают симптомы, не стоит, так как это может привести с развитию осложнений.
В некоторых случаях, например, при беременности или болезненной овуляции, специфической терапии не требуется. Однако врач может назначить симптоматическое лечение, которое снимает болевой синдром и расслабляет мышцы матки.
Черепенько Людмила Викентьевна
врач — терапевт • врач – кардиолог
Тяжесть внизу живота — симптом, который наблюдается при самых разных заболеваниях. Не стоит заниматься самолечением.Чем раньше вы проконсультируетесь с врачом и начнете лечение, тем лучше прогноз.Получить заключение наших докторов вы можете прямо сейчас.
Online консультация
Лечение
Так как тяжесть внизу живота может быть вызвана различными заболеваниями, однозначной программы лечения не существует. Она зависит от диагностированного заболевания и причины его возникновения.
Инфекционные воспаления лечат антибиотиками. Если причина — в спазмах, назначают спазмолитики. Заболевания, связанные с кишечником, в большинстве случаев требуют комплексной терапии. Она включает прием ферментов, препаратов, способствующих защите и восстановлению слизистой. Чтобы восстановить кишечную микрофлору, необходимы пробиотики и синбиотики. Могут применяться кортикостероидные гормоны, цитостатики¹. Пациенту рекомендуют нормализовать режим питания, сесть на определенную диету, организовывать разгрузочные дни, достаточно много гулять.
Хирургическое лечение проводят при сложных клинических случаях, когда консервативная терапия не эффективна. В основном, это касается удаления новообразований, патологий сосудов брюшной полости.