Что, кроме сердца, может болеть «в области сердца»?
Для начала нам необходимо разобраться в различных причинах боли в груди и дополнительной симптоматике возможных заболеваний.
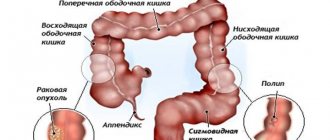
1. Патологии органов дыхания
. Боли в груди, в том числе в области сердца, могут быть следствием заболеваний легких — плеврит, пневмония, пневмоторакс. Стоит обратить внимание на сопутствующие симптомы — кашель, сдавливание в грудной клетке, трудности с дыханием, повышение температуры тела.
2. Патологии ЖКТ
. Как ни странно, но боли в желудке, селезенке и поджелудочной железе могут ощущаться, как боли в сердце. Обратите внимание на такие симптомы, как: вздутие, проблемы с пищеварением, отрыжка, тошнота, тяжесть в животе, голодные боли, боли в ответ на прием жирной пищи.
3. Невралгия
— поражение периферических нервов — часто маскируется под сердечные заболевания. Часто сопровождается изменением чувствительности кожи, подрагиванием мышц, покраснением и зудом кожи, болью во время вдоха.
4. Новообразования
. Доброкачественные и злокачественные опухоли в области грудной клетки могут быть причинами болей. Не забывайте раз в год делать флюорографию, УЗИ молочных желез или маммографию (для женщин) — это лучшая профилактика новообразований. Многие из них годами могут расти в организме бессимптомно.
5. Патологии
костно-суставногоаппарата
. Остеохондроз, артроз, артрит часто сопровождаются болями в груди, и пожилые люди склонны думать, что у них сердечные проблемы, а на приеме врача выявляются совсем другие причины плохого самочувствия. Болезни костей и суставов могут сопровождаться также ограничениями в движении и болью в области сустава, воспалительным процессом, покраснением и шелушением кожи.
6. Последствия травм
. Иногда травмы дают о себе знать не сразу. Вы могли не обратить внимание, как на тренировке получили ушиб, а через день он проявит себя болью в грудной клетке. Боль могут вызывать разрывы тканей и повреждения сосудов, переломы, растяжения.
7. Гормональная перестройка организма
. Так боль в груди может появляться у подростков, у женщин во время менопаузы.
Какие болезни сердечно-сосудистой системы и ЖКТ взаимно отягощают друг друга?
Сочетание неалкогольной жировой болезни печени (жировой гепатоз) с заболеваниями сердца и сосудов значительно повышает риск развития сердечно-сосудистых катастроф. Сердечно-сосудистые заболевания – главная причина смерти пациентов с жировым гепатозом.
У людей с гипертонией в сочетании с неалкогольной жировой болезнью печени, гипертония имеет нестабильное течение и может развиваться ее резистентная к лечению форма.
Эрозивно–язвенные поражения желудка и двенадцатиперстной кишки достаточно часто осложняются при приеме средств для предотвращения образования тромбов в коронарных артериях, которые содержат ацетилсалициловую кислоту. Их назначают при лечении ишемической болезни сердца, стенокардии, инфаркта миокарда.
Патологические изменения кишечной микрофлоры в настоящее время рассматриваются как независимый фактор риска не только для болезней кишечника, но и для развития нарушения обмена липидов,системного воспаления, ожирения и сахарного диабета 2 типа, повышающих риск развития сердечно-сосудистых заболеваний и их осложнений.
Типы сердечной боли и сердечно-сосудистые заболевания
- Ноющая боль — частая спутница стенокардии (отдает в лопатку, челюсть и левую руку), кардионевроза и остеохондроза.
- Давящая боль — один из симптомом кардиомиопатии, миокардита, коронарной недостаточности, расслоения аорты.
- Колющая боль нередко говорит о поражении сердечно-сосудистой системы. Она является симптомом ишемической болезни сердца, перикардите, кардиалгии, кардиомиопатии. Будьте внимательны: колющая боль является также симптомом инфаркта миокарда!
- Тупая боль может говорить об остеохондрозе, кардиомиопатии, истинной и ложной стенокардии, кардионеврозе. Иногда это симптом травмы или заболеваний позвоночника — например, сколиоза.
- Тянущая боль — один из самых часто встречающихся видов боли в области сердца. Может быть симптом инфаркта миокарда, приступа стенокардии, воспаления перикарда и психогенной кардиалгии. Затягивать с визитом к врачу определенно не стоит!
- Острая боль в области сердца с выраженным ощущением жжения, сдавливания может быть симптомом большинства сердечных и невропатических заболеваний.
- Резкая внезапная боль — повод насторожиться и принять меры! Она сопровождает инфаркт, коронарный спазм, повреждение тканей грудной клетки и расслоение аорты.
- Боль, иррадиирующая в левую руку говорит о ишемии, невралгии, психогенной кардиалгии и миокардите.
- Постоянная боль — симптом стенокардии, коронарной болезни, дисгормональной кардиомиопатии, перикардита и миокардита.
Всегда обращайте внимание на характер болей. Если они становятся периодическими — заведите дневник, указывайте время и возможные причины возникновения болей, чтобы после рассказать о своих наблюдениях врачу. Не игнорируйте боль, особенно постоянную, возникающую неоднократно!
Боль — это сигнал, который подает нам организм, когда в нем происходят патологические изменения. Важно вовремя принять меры и начать лечение.
Почему заболевания сердечно-сосудистого и гастроэнтерологического профиля часто сочетаются?
Первая причина – это то, что заболевания желудочно-кишечного тракта и сердечно-сосудистой системы являются одними из самых распространенных. По данным статистики каждый четвертый человек в экономически развитых странах имеет какое-либо заболевание сердца или сосудов, наиболее часто встречаются ишемическая болезнь сердца и гипертония. С другой стороны отмечается постоянный рост количества людей, страдающих заболеваниями желудочно-кишечного тракта (ЖКТ), и в частности болезнями пищевода, желудка, печени, желчевыводящей системы и кишечника.
Вторая причина — общие факторы риска. К таким относятся:
- Излишний вес и ожирение.
- Курение и злоупотребление алкоголем.
- Нездоровое и несбалансированное питание.
- Недостаточное потребление овощей и фруктов.
- Малоподвижный образ жизни.
- Повышенный уровень общего холестерина крови (выше 5 ммоль/л).
- Повышенный уровень сахара (выше 5,5 ммоль/л.
- Повышенный уровень липопротеидов низкой плотности ЛПНП (выше 2,5 — 3 ммоль/л).
Третья причина это то, что при длительном течении, одно из заболеваний может вызывать другое и наоборот. Например, при хронической сердечно-сосудистой недостаточности страдает печень, а неалкогольная жировая болезнь печени на 64% увеличивает риск развития заболеваний сердца и сосудов.
Четвертая причина заключается в том, что постоянный прием сердечно-сосудистых препаратов может приводить к значительному ухудшению здоровья ЖКТ.
Поэтому люди с сочетанием гипертонии, ишемической болезни сердца, хронической сердечной недостаточности и заболеваний пищевода, желудка кишечника и печени нуждаются в совместном лечении у кардиолога и гастроэнтеролога с подбором препаратов, имеющих минимальное повреждающее действие на желудочно-кишечный тракт и дополнительным назначением гастропротекторов и гепатопротекторов.
Что делать при болях в сердце?
Разумеется, обратиться к врачу! Не ждать чуда, а записаться к кардиологу и неврологу как можно скорее. При постоянные болях в сердце — тупых, тянущих, ноющих — нужно пройти обследование для выявления сердечных патологий.
Если же боль резкая, острая, внезапная, сопровождающаяся бледностью кожных покровов, потливостью, слабостью, ощущением удушья или обмороком, то необходимо срочно вызвать скорую помощь. Данный набор симптомов может быть как приступом панической атаки, так и сердечным приступом или инфарктом миокарда.
Будьте другом своему сердцу — проходите ежегодные обследования, поддерживайте вес в оптимальных значениях, принимайте препараты строго по назначению врача и ведите здоровый образ жизни!
Будьте здоровы!
Какие болезни сердечно-сосудистой системы лечат кардиологи?
Лечением сердечно-сосудистых заболеваний занимаются различные специалисты – кардиологи, кардиохирурги, аритмологи, неврологи, ревматологи, ангиохирурги.
Кардиологи лечат пациентов с поражением сердца и его сосудов, а также с заболеваниями периферических артерий.
К таким заболеваниям относятся:
- ишемическая болезнь сердца (ИБС);
- стенокардия
- инфаркт миокарда
- хроническая сердечная недостаточность;
- врожденные и приобретенные пороки сердца;
- воспалительные поражения сердечной мышцы и перикарда;
- кардиомиопатии (наследственные и вторичные);
- артериальная гипертензия (гипертония);
- атеросклероз сосудов;
- нарушения сердечного ритма и проводимости.
Холецистит
Заболевание, характеризующееся воспалительным процессом желчного пузыря, часто сопровождается сердечным недомоганием. Изначально болевой синдром локализуется в области желудка. Если симптоматика остаётся без внимания, болезнь переходит в стадию обострения и распространяется от желудка на соседние органы, особенно расположенные за грудиной: сердце, лёгкие, бронхи. Боль часто тупая, ноющего характера, сопровождается прочими признаками.
Симптомы:
- Учащённое сердцебиение.
- Отрыжка горьким привкусом.
- Частая рвота.
- Смена диареи запором и наоборот.
- Зуд кожных покровов.
Воспалительный процесс желчного пузыря
Своевременное лечение избавляет от неприятных ощущений раз и навсегда. При запущенных формах постоянно болят сердце и желудок. Приступ возникает в любой период времени.
Масса желудочных заболеваний может отдавать в сердце и восприниматься как кардиологическое недомогание. Чтобы разобраться в ситуации и знать, как помочь при боли, необходима консультация специалиста, способного определить диагноз и установить соответствующее лечение. Тогда при повторе сходных симптомов человек узнает, как грамотно себе помочь, не навредив.
Когда необходимо получить консультацию кардиолога?
Регулярный контроль здоровья сердца необходимо проводить мужчинам после 40 лет и женщинам после 50 лет. При наличии повышенного риска сердечно-сосудистых заболеваний (при наследственной предрасположенности, повышенных нервно-психических и физических перегрузках, или низкой физической активности, курении, увеличении уровня холестерина и сахара крови, ожирении и стеатозе печени) профилактические обследования начинают раньше.
В каких случаях необходимо обратиться к врачу:
- боль, жжение или дискомфорт в грудной клетке (иногда постоянное напряжение в груди принимают за боль в желудке);
- одышка и учащение пульса, возникающие при повышении физической нагрузки или в покое;
- ощущение сердцебиений, перебоев в сердечном ритме;
- усталость, головокружения, обмороки;
- понижение или повышение давления;
- отеки нижних конечностей.
Диагностика при острых режущих болях в желудке
Если Вас беспокоят вышеперечисленные симптомов, то советуем обратиться в клинику и пройти диагностические обследования. Диагностика при острых болях в желудке проходит следующим путем:
- Консультация у врача-гастроэнтеролога. Высококвалифицированные врачи в частной медицинской клинике «КДС Клиник» помогут Вам в кратчайшие сроки узнать о состоянии здоровья и диагностировать болезнь. После того, врач проведет первичный осмотр и пальпацию желудка, он определит характер, частоту и интенсивность боли. Она может быть ноющей, режущей, тупой и острой. Именно от характера боли зависит диагноз.
- Сдача анализов. Пациенты сдают общий анализ крови, мочи, кала. Затем больные проходят диагностические обследования. Метод обследования зависит от состояния пациента.
- Эндоскопия. Метод обследования является самым точным и позволяет диагностировать заболевания желудка
Чтобы диагностировать полное состояние организма и узнать о наличии других болезней пациентов направляют на ультразвуковую диагностику. Вам проведут ультразвуковую диагностику органов брюшной полости. В некоторых случаях проводят обследования с использованием контрастной жидкости.
К таким процедурам относится компьютерная томография и магнитно-резонансная томография. Компьютерная томография и магнитно-резонансная томография – самые точные обследования в современной медицине. Вы сможете увидеть изменения в организме, узнать о новообразованиях и о нарушениях.
Кроме острой боли, у пациентов возникает:
- резкая боль в желудке;
- тупая боль в желудке;
- ноющая боль в желудке.
Резкие боли в желудке появляются из-за выработки желудочного сока и раздражения поврежденной слизистой оболочки желудка. Иногда болезнь перерастает в гастрит и в язву двенадцатиперстной кишки.
Тупые боли в желудке возникают при хроническом гастрите. Боль имеет тянущий характер, возникает после приема пищи. При тупых болях у пациентов диагностируют дуоденит. Дуоденит — воспаление слизистой двенадцатиперстной кишки. Патология проявляется у всех возрастных категорий. Квалифицируют острый и хронический дуоденит.
Ноющие боли в желудке возникают при появлении бактерий в организме. К ним относятся инфекционные заболевания. Влияет на ноющие боли неправильно составленный рацион, употребление вредных продуктов, хронический гастрит. Боли такого характера появляются в дневное и в ночное время.
Диафрагмальная грыжа
Такое заболевание, как диафрагмальная грыжа пищевода нередко провоцирует боль, локализующуюся в верхней части грудной клетки, слева. Заболевание часто путают со стенокардией. Наряду с сердечными ощущениями проявляются и прочие симптомы:
- Затрудненное глотание.
- Изжога в острой стадии.
- Частая отрыжка с привкусом горечи.
- Тошнота после приёма пищи. Нередко рвота.
Если другие заболевания характеризуются тупыми ощущениями в области сердца, при диафрагмальной грыже боль колющая, к примеру, в районе живота и грудной клетки. Ощущения усиливаются при нахождении в горизонтальном положении. Часто заболевание возникает в пожилом возрасте либо при наличии лишнего веса.
Выполняем диагностику и лечение острой боли в желудке
Представители нашей медицинской клиники «КДС Клиник» диагностируют наличие заболеваний на ранних стадиях. Вы получите консультацию при первичном осмотре и дальнейшее лечение. Эксперты клиники обследуют Вас и получат результаты анализов в кратчайшие сроки. С ценами на все виды диагностики Вы можете ознакомиться на нашем официальном сайте.
В клинике регулярно действуют акции на комплексные обследования всех систем организма. Вся подробная информация размещена на сайте частной медицинской клиники «КДС Клиник». Мы находимся в городе Москва, по адресу улица Дмитровское ш., д. 81. Будьте здоровы!
Университет
Заболевания желудочно-кишечного тракта не такие уж страшные по сравнению с теми, которых страшится весь мир (такие как рак и СПИД), и тем не менее.
Что такое панкреатит?
Геннадий Кондратенко, заведующий 1-й кафедрой хирургических болезней БГМУ, доктор медицинских наук, профессор: Поджелудочная железа, в общем, отвечает двум задачам в организме, важнейшим, принципиально очень важным задачам. Это первое – она участвует в пищеварительном конвейере, и второе – она регулирует содержание сахара в крови. Воспаление поджелудочной железы в острой или хронической форме – это и называется панкреатит. Надо отметить сразу же, что заболеваемость острым панкреатитом имеет общемировую тенденцию к росту. Внимание хирургической общественности всего мира, в том числе и нашей белорусской хирургической общественности, приковано к этому заболеванию. Мы видим рост и в Беларуси, в том числе и тяжёлых форм панкреатита, обеспокоены этим.
Геннадий Кондратенко: «Заболеваемость острым панкреатитом имеет общемировую тенденцию к росту. Мы видим рост и в Беларуси, в том числе и тяжёлых форм панкреатита, обеспокоены этим».
Интересный факт. Мы боимся инфаркта, инсульта, рака – основных передовиков по смертности в мире. И совсем забываем, точнее, слабо знаем о таком коварном заболевании, как панкреатит.
Алексей Протасевич, доцент 1-й кафедры хирургических болезней БГМУ, кандидат медицинских наук: Можно сказать, что это даже фатальное заболевание. Особенно острый панкреатит – это потенциально смертельная болезнь.
Алексей Протасевич: «Можно сказать, что это даже фатальное заболевание. Особенно острый панкреатит – это потенциально смертельная болезнь».
В силу своей непредсказуемости и быстротечности.
Алексей Протасевич: Погибает где-то в пределах 20-30% случаев.
Так что же это за монстр, который может унести жизнь человека, в мгновение ока?
Алексей Протасевич: Это смерть ткани поджелудочной железы.
Казалось бы, совсем маленький орган – не более 50 г веса, а его болезнь может привести к неправильной работе других жизненно важных органов.
Алексей Протасевич: В начале к неправильной работе сердца, лёгких, печени, почек, иногда головного мозга. Если не проводить дезинтоксикацию, ваш пациент может умереть от сердечной недостаточности.
К счастью, есть у этого органа один плюс. Скажем прямо: несколько обнадёживающий.
Алексей Протасевич: Поджелудочная железа создана с большим запасом прочности. У вас может не быть 90% поджелудочной железы, и у вас не будет сахарного диабета и не будет ферментной недостаточности. Поэтому, в принципе, господь-бог создал поджелудочную железу серьёзно.
И чтобы повредить её, уж очень надо постараться.
Причины развития болезни
Алексей Протасевич: Для мужчин в подавляющем большинстве случаев причина – это приём алкоголя.
Причём в любом виде и в любом количестве.
Алексей Протасевич: Если человек регулярно и много выпивает алкоголя, у него 100% развивается цирроз печени.
А для развития панкреатита достаточно и разовой дозы.
Алексей Протасевич: Так называемый алкогольный эксцесс может привести к развитию тяжелейшего острого панкреатита.
Алексей Протасевич: «Так называемый алкогольный эксцесс может привести к развитию тяжелейшего острого панкреатита».
Для женщин основной причиной панкреатита может стать заболевание желчного пузыря и желчных протоков. Какая связь, спросите вы? Да самая прямая.
Алексей Протасевич: Попадание желчи в двенадцатиперстную кишку осуществляется по протоку, который проходит в головке поджелудочной железы. Непосредственно перед попаданием в двенадцатиперстную кишку проток поджелудочной железы сливается с желчным протоком.
Такая анатомическая близость приводит к тому, что злополучные камушки травмируют и поджелудочную железу, тем самым вызывая панкреатит у женщин. Коварство заболевания заключается ещё и в том, что в ряде случаев причину его возникновения установить невозможно.
Алексей Протасевич: Это так называемый идиопатический панкреатит. Ряд причин остаются закрытыми, так как есть связь с генами, с врождённой предрасположенностью пациента к развитию именно этого заболевания.
Алексей Протасевич: «Ряд причин остаются закрытыми, так как есть связь с генами, с врождённой предрасположенностью пациента к развитию именно этого заболевания».
К счастью, таких случаев немного – около 10% от всего количества заболевших. Вот и судите сами, что в подавляющем большинстве становится причиной развития столь непредсказуемого заболевания – наши весьма предсказуемые действия. И это факт.
Хронический панкреатит
Геннадий Кондратенко: Это наблюдается тогда, когда небольшие длительно текущие повторяющиеся воспаления ткани поджелудочной железы приводят к дегенерации этой ткани и замещению этой функциональной ткани на соединительную рубцовую ткань. Таким образом, становится слабее пищеварительная функция поджелудочной железы, возникают проблемы с пищеварением у этих пациентов, возникают умеренные постоянные или периодические боли в верхней части живота, расстраивается стул, возникает диарея. Таких пациентов тоже необходимо лечить заместительной терапией, постоянно нужно соблюдать диету. Причина его развития та же: неумеренное употребление алкоголя, скажем так, и пища, жирная особенно и острая пища, ну, и также длительное ношение камней, желчнокаменная болезнь, которая не оперируется своевременно. Тогда, когда человек уже имеет хроническую форму панкреатита, не обращает на это внимание, ведёт нездоровый образ жизни, развивается картина почти полностью идентичная острому панкреатиту.
Геннадий Кондратенко: «Тогда, когда человек уже имеет хроническую форму панкреатита, не обращает на это внимание, ведёт нездоровый образ жизни, развивается картина почти полностью идентичная острому панкреатиту».
Лечение
Геннадий Кондратенко: Хотелось бы отметить, что это острое начало требует незамедлительной доставки в приёмные покои тех больниц, где имеются хирургические отделения. Почему хирургический стационар? Потому что всё-таки это хирургическое заболевание. В ряде случаев будет показано оперативное вмешательство при этом заболевании. Существуют очень тяжёлые формы панкреатита, которые могут и в реанимации лечиться. Единственное, конечно, пожелание, чтобы не ходили особо, может быть, и в поликлинику, потому что замедление с оказанием помощи играет существеннейшую роль в дельнейшем течении панкреатита.
Больные с острой формой панкреатита чаще всего поступают в больницу в тяжелейшей форме по одной простой причине – позднего обращения.
Анастасия Хатковская, врач анестезиолог-реаниматолог: Сутки, двое, некоторые неделю находятся дома, в лучшем случае, занимаются самолечением, в худшем – ничем не занимаются. Очень многие накануне злоупотребляют алкоголем и часто даже не помнят начало симптомов.
Анастасия Хатковская: «Сутки, двое, некоторые неделю находятся дома, в лучшем случае, занимаются самолечением, в худшем – ничем не занимаются. Очень многие накануне злоупотребляют алкоголем и часто даже не помнят начало симптомов».
Пожалуй, это самые распространённые ошибки пациентов.
Ян Керножицкий, хирург 1-го экстренного хирургического отделения УЗ «10-я городская клиническая больница г. Минка»: Мы привыкли всё делать «на авось». А вдруг пройдёт. Это всё слышишь у 100%, наверное, приехавших на вторые-третьи сутки.
Многим это «авось» стоит жизни.
Ян Керножицкий: Мы теряем время, для того чтобы начать массивную инфузионную терапию.
Поэтому ещё раз о симптомах.
Симптомы
Алексей Протасевич: Основным клиническим проявлением острого панкреатита является боль в эпигастрии.
Или, как говорят обыватели, «под ложечкой». Боль может отдавать в правое или левое подреберье. И носит, как правило, опоясывающий характер.
Алексей Протасевич: «Основным клиническим проявлением острого панкреатита является боль в эпигастрии».
Алексей Протасевич: Далее по нисходящей – это тошнота, рвота, как правило, неукротимая, затем вздутие живота, затем уже общие симптомы интоксикации в виде тахикардии, одышки, общей слабости.
К сожалению, острый панкреатит может маскироваться под другие заболевания.
Алексей Протасевич: Чаще всего путают с гастритами и язвенной болезнью.
Отсюда позднее обращение за медицинской помощью и, как следствие. снижение эффективности проводимой терапии.
Алексей Протасевич: «Чаще всего путают с гастритами и язвенной болезнью».
Анастасия Хатковская: Человек обращается в обезвоженном состоянии, потому что очень большая потеря жидкости идёт на воспалительный процесс, который происходит в животе, происходит сгущение крови. Поэтому первая помощь, которую мы оказываем, как врачи анестезиологи-реаниматологи, заключается в массивной инфузионной терапии.
Часто инфузия доходит до 6-8 литров жидкости в сутки.
Анастасия Хатковская: Без этого человек, в принципе, в течение суток-двух может выйти на интоксикационный шок и погибнуть.
Диагностика
Здесь же, в отделении реанимации, проводится и простейший, но испытанный годами метод диагностики – ультразвуковое исследование.
Алексей Протасевич: Если мы говорим о тяжёлом, если нам надо знать всю информацию о состоянии поджелудочной железы – это, конечно, компьютерная томография. Сейчас есть работы о магнитно-резонансной томографии. Похоже, что она даёт практически тот же объём информации, что и КТ.
Если организм пациента неадекватно реагирует на терапию с первых дней лечения либо планируется оперативное вмешательство – медики применяют ещё один метод диагностики.
Алексей Протасевич: Так называемая эндосоноскопия. Это эндоскопия, но когда на датчике эндоскопа присоединён ещё маленький ультразвуковой датчик. И мы фактически датчик через двенадцатиперстную кишку кладём на поджелудочную железу, и поэтому получаем очень подробное. очень достоверное изображение состояния поджелудочной железы.
В завершении классический анализ крови.
Алексей Протасевич: На предмет повышения ферментов в нём поджелудочной железы. То есть это вот три признака острого панкреатита – это наличие боли, повышение ферментов и ультразвуковые признаки воспаления поджелудочной железы.
Алексей Протасевич: «Три признака острого панкреатита – это наличие боли, повышение ферментов и ультразвуковые признаки воспаления поджелудочной железы».
Анастасия Хатковская: Если пациент поступил спустя двое суток, трое суток после начала заболевания, конечно, оборвать процесс уже невозможно. Процесс запущен, каскад патологических механизмов запущен.
Язва
Язва желудка – часто следствие запущенного гастрита. Один из первых признаков – покалывание в области сердца, особенно после приёма пищи. Сердечный орган находится близко к желудку, то вовлекается в воспалительный процесс и реагирует болезненностью. Симптомы возникают сразу после приёма пищи.
Сопровождающие симптомы:
- Частая изжога.
- Повышенная кислотность желудка и частые запоры.
- Чувство дискомфорта в желудке, что приводит к повышенной возбудимости.
- Проявление отрыжки.
Гастрит
Часто заболевание становится причиной боли в сердце, особенно во время физической активности, наклонов в стороны. Приступ бывает спровоцирован приёмом пищи, особенно солёной, острой или жирной. Состояние голода тоже провоцирует приступ. Часто ощущения пугают пациента своей локализацией, но при обследовании выясняется, что неполадок в области кардиологии нет. Недомогание сопровождается симптомами:
- Ощущение тяжести после еды.
- Больного тошнит.
- Рвота.
- Вздут живот.
- Диарея, часто сменяемая запором.
- Потеря аппетита.
Игнорирование перечисленных симптомов приводит к сильной потере веса, что признано побочным признаком гастрита.