Клиническая картина заболевания
Обострение панкреатита происходит вследствие воздействия провоцирующего фактора. В первую очередь — это прием спиртного, которое вызывает замедление оттока панкреатического сока, что сопровождается соответствующей клинической картиной.
Вторая распространенная причина развития острых симптомов — несоблюдение правильного питания, а именно — злоупотребление жирными и жареными продуктами, пищей с транс-жирами и недостаточное включение в рацион белок-содержащих продуктов.
К другим причинам обострения панкреатита относят травмирование органа, закупорку желчных протоков камнеподобными новообразованиями, терапию некоторыми лекарственными препаратами (антибактериальными, глюкокортикоидами, иммунодепрессантами).
Симптомы возникающие в острую стадию
Основной симптом острого панкреатита — боль, которая имеет неясную локализацию. Иными словами человек не может точно сказать, где болит. Заподозрить обострение заболевания можно по сопутствующим проявлениям.
Клиническая картина возникает не только со стороны больной поджелудочной железы. Нарушается работа кишечника и желудка, изменяется общее состояние и трудоспособность. Присоединяется изжога, в особенности, если обострение произошло вследствие несоблюдения правильного питания.
Приступ панкреатита проявляется и другими симптомами:
- наличием горького привкуса в ротовой полости;
- тошнотно-рвотным синдромом, диареей;
- снижением интереса к пище и, как следствие, — снижением веса;
- пожелтением кожных покровов и слизистых оболочек;
- повышением сухости слизистых рта;
- снижением артериального давления и повышением общей температуры;
- слабостью, ознобом.
В каловых массах присутствуют фрагменты не до конца переваренной пищи.
Лекарственные препараты при обострении
Начать терапевтические и поддерживающие мероприятия нужно сразу после проявления первых симптомов острого процесса. Если боль имеет выраженный характер, нужно вызвать скорую помощь или самостоятельно доставить человека с приступом в больницу.
При умеренных болях можно проводить лечение в домашних условиях, но только в том случае, если человек находится на контроле у врача и знает, какие препараты можно принимать в случае обострения панкреатита. Поэтому соответствующие таблетки должны всегда находиться в аптечке. Лечение симптомов приступа панкреатита в первую очередь направлено на снятие болевой симптоматики и устранение раздражения слизистых железы. Меры первой помощи:
- принятие болеутоляющего или спазмолитического препарата, который назначен лечащим врачом, или постановка внутримышечной инъекции;
- наложение холодного компресса на область с болью (это может быть грелка, содержимое которой — колотый лед, любой продукт из морозильника, завернутый в ткань для исключения обморожения кожного покрова);
- соблюдение поверхностного дыхания с небольшими задержками (это позволяет снизить болевую симптоматику);
- исключение сдерживания рвоты, которая облегчает общее состояние.
Важно соблюдать постельный режим в течение нескольких дней, скорректировать рацион питания и режим питья.
Из группы анальгетиков и спазмолитиков
Такие средства должны присутствовать в домашней аптечке у каждого больного панкреатитом, в том числе в хронической форме. Это позволит избежать необходимости вызова скорой помощи за счет быстрого купирования боли лекарствами, находящимися под рукой.
Задачи спазмолитиков — расширение сосудов органа, снятие спазмов гладких мышц желчных протоков и сфинктера Одди. Последний обуславливает сбой в оттоке панкреатического сока и желчной жидкости в полость 12-перстной кишки.
Максимальная продолжительность лечения спазмолитиками — не больше 2-х дней, так как такие препараты могут вызывать серьезные побочные реакции.
Ввиду того, что часто болевой синдром при заболевании имеет продолжительный и острый характер, лучше использовать лекарства из группы анальгетиков в форме раствора для проведения внутривенных инъекций
Инъекционные средства действуют гораздо быстрее, чем аналоги в форме таблеток. Сильную боль купируют блокадами анальгетических препаратов, которые не менее эффективны, чем инъекции.
Из группы противовоспалительных препаратов и ферментов
Так как болевой синдром напрямую связан с обострением воспалительного процесса, назначают препараты, способствующие подавлению соответствующей реакции.
Воспаление может развиваться не только в самой поджелудочной железе, но и распространяться на рядом расположенные органы (желудок и другие).
Для подавления воспаления нужно принимать нестероидные противовоспалительные медикаменты или антибиотики с широким спектром действия. Таковые в комплексе снижают риск развития негативных последствий, среди которых:
- заражение крови;
- перитонит;
- абсцесс;
- панкреонекроз (воспалительно-некротический процесс в клетках органа).
Предотвратить осложнения помогают и препараты из группы ферментов, которые компенсируют продукцию ферментов в железе. Таковые назначают после купирования острой фазы. Чаще используют средства на основе панкреатина. Препараты с желчными кислотами способствуют повышению выработки поджелудочного сока, поэтому применяются редко.
Из группы антисекреторных средств
Препараты назначают с целью уменьшения объема продуцируемых ферментов поджелудочной железой и остановки прогрессии некротических изменений, которые могут развиваться при самопереваривании.
Антисекреторные медикаменты назначают в любую стадию, в том числе во время обострения симптомов, для снижения интенсивности болевого синдрома на раннем этапе заболевания.
Механизм действия антисекреторных медикаментов связан с подавлением синтеза соляной кислоты в желудочной среде, блокировкой гистаминовых Н2-рецепторов.
Антисекреторные препараты назначают и по той причине, что в 20-25% случаев панкреатит протекает с язвенным поражением, изменения, характерные для которого, распространяются на головку и тело поджелудочной железы.
В результате нарушается моторная функция 12-перстной кишки, развивается дуоденальная гипертензия, формируется дуоденально-панкреатический рефлюкс. За счет таких изменений требуется контроль продукции кислоты в желудке, что позволяет сгладить клинические проявления.
Какие средства наиболее эффективные
Востребованные препараты, используемые при панкреатите, можно поместить в таблицу:
| Группа препаратов | Представитель | Противопоказания |
| Анальгетики | Парацетамол | Гиперчувствительность, тяжелое нарушение работы печени и почек, детский возраст до 3 лет |
| Баралгин | Гиперчувствительность, тяжелое заболевание почек, печени, бронхиальная астма, бронхоспазм, патологии крови, беременность в 1 и 3 триместрах | |
| Спазмолитики | Но-шпа | Гиперчувствительность, сердечная, почечная или печеночная недостаточность, детский возраст до 6 лет |
| Папаверин | Гиперчувствительность, почечная недостаточность, пожилой и детский возраст до 6 лет | |
| Противовоспалительные | Диклофенак | Гиперчувствительность, нарушение кроветворной функции, язва желудка и 12-перстной кишки, обострение кишечного заболевания, детский возраст до 6 лет, беременность в 3 триместре |
| Ибупрофен | Гиперчувствительность, обострение болезни ЖКТ, нарушение свертываемости крови, почечная и печеночная недостаточность, детский возраст до 6 лет для шипучих таблеток и до 12 лет для обычных, капсул, гранул | |
| Антисекреторные | Квамател | Гиперчувствительность, беременность и лактация, детский и подростковый возраст до 18 лет, печеночная и почечная недостаточность |
| Омепразол | Гиперчувствительность, беременность и лактация | |
| Ферменты | Мезим | Гиперчувствительность, обострение панкреатита |
| Фестал | Гиперчувствительность, обострение панкреатита, печеночная недостаточность и кома, гепатит |
Приступ острого панкреатита: симптомы и первая помощь
06.11.2021
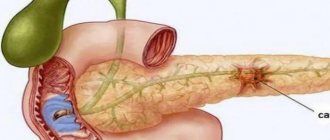
Приступ панкреатита вызывается острыми нарушениями в работе поджелудочной железы, которая вырабатывает ферменты для переработки пищи. При патологических изменениях состояния железы, вызванных употреблением некачественных продуктов, токсинов, алкоголя, ферменты начинают «кушать» ткани самой железы, тем самым способствуя нее разрушению. Вот тут и возникает приступ, который спровоцирован попаданием содержимого поджелудочной железы в брюшную полость.Человека с такой клинической картиной необходимо срочно госпитализировать для оказания неотложной помощи и снятия болевого шока.
Какие факторы вызывают приступ острого панкреатита?
Главной функцией поджелудочной железы называют ее способность принимать непосредственное участие в пищеварении, содействовать регуляции процессов обмена веществ. Ее ферменты, поступающие в двенадцатиперстную кишку, помогают кишечнику переварить жиры, белки, углеводы, которые человек употребляет вместе с пищей. В результате приступа панкреатита происходит патологическая закупорка общего протока, и все вышеперечисленные вещества остаются в самой железе, начиная ее разрушать. Причин для нее может быть много. Среди самых распространенных выделяют последствия неправильного питания, малоподвижного образа жизни, перееданий и постоянных стрессов.
Очень часто причиной приступа становится камень, который вышел из желчного пузыря и перекрыл собой общий проток. Основывается на строении поджелудочной железы еще одна группа причин, вызывающих панкреатит. Это мышечный спазм, происходящий в сфинктере Одди. С помощью этого органа ферменты выбрасываются в двенадцатиперстную кишку. В процессе возникшего спазма они возвращаются назад в железу. При этом запускаются необратимые процессы разрушения собственного тела данного органа. Продукты таких процессов попадают в кишечник в результате прободения. У человека появляется невыносимая боль.
Ткани главного протока под влиянием токсинов, употребляемых человеком систематически, могут видоизменяться. На внутренней стороне протока появляются рубцы. Они становятся препятствием на пути ферментов. Вследствие таких рубцовых сужений объем сока разрушает паренхиму железы, что несет большую угрозу жизни человека.
Как проявляется приступ острого панкреатита?
Больной с данной патологией не может самостоятельно передвигаться. Виной тому сильнейшая боль пронизывающая верхнюю область живота, отдающая в лопатку, распространяющаяся по левой ключице и спине.
Боль имеет различные проявления. К ним относят:
- спазматические приступы
- жгучие и острые покалывания
- сверлящие и ноющие разливы
Больной с приступом панкреатита находится в статическом положении лежа на левом боку и прижав к животу колени. Употребление любых средств для снятия болевого шока не дает никаких результатов. Это главный симптом недуга. Приступ может сопровождаться рвотой. Рвотные массы имеют зеленый оттенок с примесями крови, слизи и желчи. Такое состояние может длиться несколько дней. Наблюдается диарея. Каловые массы имеют очень неприятный запах и плохо смываются. Это свидетельствует о большом содержании нерасщепленного жира в их составе.
Общая картина недуга напоминает коллапс. Человек имеет холодные конечности, его бросает в пот. Кожа имеет синюшный оттенок. Появляется одышка, пульс практически не прослушивается. Температура тела возрастает до отметки 38 градусов. На брюшной стенке и в области груди появляются красные точечки, напоминающие небольшие кровоподтеки. Такие симптомы могут появиться в том случае, когда человек совсем их не ожидает. Но чаще всего спровоцировать приступ панкреатита может употребление слишком жирной пищи и алкогольных напитков в больших количествах.
Как оказать первую помощь при приступе панкреатита?
Состояние больного проявляется в наличии сильнейшей боли. Ее необходимо постараться убрать как можно быстрее, чтобы немного дать человеку с обширным приступом отдохнуть и восстановиться. Для этого любые спазмолитические средства, которые имеются у фельдшера скорой неотложной помощи, должны быть немедленно введены больному. На область живота необходимо приложить холод. Это может быть лед, завернутый в обычную ткань.
В условиях стационара лечение продолжается. Для этого используются препараты, которые купируют боль, снимают спазм кровеносных сосудов. Препараты, содержащие ферменты, введенные больному, будут способствовать уменьшению ее секреторной функции в период после приступов и помогут улучшить пищеварение. Гастроэнтерологи назначают и средства, которые нормализуют секреторную активность поджелудочной железы. Их называют прокинетическими.
В первые сутки такого лечения категорически запрещается употреблять пищу. А вот капельницы с большим количеством физраствора помогут побыстрее вымыть из организма разрушающие вещества. После обострения недуга для лечения назначается определенная диета, которую больной должен соблюдать в течение длительного времени. Ведь панкреатит — это заболевание, которое требует внимательного отношения к своему образу жизни не только в периоды обострения. Данный недуг можно предупредить, тщательно контролируя свой вес и ежедневное меню. Ведь формы панкреатита при некорректном к ним отношении могут стать причиной развития более грозного заболевания — сахарного диабета.
Опубликовано в Гастроэнторология Премиум Клиник
Питание в острую фазу
Кроме знаний о том, как снять приступ панкреатита в домашних условиях, нужно изучить некоторые правила питания. Соблюдая определенную диету, можно сгладить клинические проявления острого панкреатита, снизить частоту и продолжительность фаз обострения.
Принципы правильного питания при заболевании:
- исключение продуктов с жирами в составе, углеводов (в особенности — сахара и пищи, его содержащей);
- увеличение объема продуктов с нежирными белками;
- исключение жареного, жирного, грубой клетчатки;
- соблюдение дробного питания (маленькими порциями, но часто на протяжении дня).
При панкреатите важно употреблять множество витаминов и полезных микро- и макроэлементов, а так как таковые сложно получить все из пищи, врачи рекомендуют прием синтетических препаратов.
В острую стадию панкреатита продукты (кроме запрещенных) нужно измельчать перед употреблением, отваривать или приготавливать на пару. Запрещена жарка.
Диета в первые и последующие дни
На протяжении первых двух дней обострения заболевания человеку запрещено принимать пищу. Допустимо лишь питье минеральной воды (не газированной). Таковая способствует подавлению выделения панкреатического сока, снижению интенсивности болевого синдрома, выведению токсических веществ и продуктов распада из организма. Минеральную воду можно заменить шиповниковым отваром.
На третьи сутки рацион можно разнообразить, включив перетертую пищу. В питание не должны входить следующие продукты:
- соль-содержащие;
- жиры и углеводы;
- грубая клетчатка;
- острые приправы, копчености, пряности;
- маринады, лук, чеснок;
- сдоба;
- спиртные напитки.
После уменьшения интенсивности воспалительных проявлений можно кушать пюре-суп, нежирные сорта мяса, рыбы, творог, крупы и овощи (помимо капусты, которая усиливает газообразование). Можно употреблять фруктовый и овощной сок, кисломолочную продукцию (простоквашу, кефир и др.).
Сколько будет длиться диета, зависит от особенностей развития заболевания. Средняя продолжительность — 6-12 месяцев.
Клинические проявления хронического панкреатита (ХП) весьма вариабельны, они различны в период ремиссии и обострения заболевания, зависят от клинической формы течения, стадии ХП и ряда других факторов. Доминирующим симптомом ХП, особенно в дебюте заболевания и в течение первых лет после установления диагноза, является боль. Болевой синдром встречается среди большинства больных ХП и считается наиболее ярким проявлением заболевания. Только у 15 % больных ХП боли отсутствуют, что отчасти наблюдается на фоне прогрессирующего снижения экзокринной функции поджелудочной железы (ПЖ) [7].
Патофизиология боли при ХП
Происхождение боли у больных ХП до конца не установлено и скорее всего обусловлено сочетанным воздействием ряда факторов, включая обструкцию протоков ПЖ с развитием панкреатической гипертензии при сохраняющейся секреции панкреатических ферментов, воспаление в паренхиме ПЖ, особенно периневральное, ишемию экзокринной паренхимы. Кроме этого на формирование боли могут оказывать влияние осложнения ХП – псевдокисты, дуоденальная и желчная гипертензия, а также вторичные нарушения моторики кишечника вследствие прогрессирующего дефицита панкреатических ферментов. Поскольку клиническое течение, спектр осложнений, особенности клинической картины и прогноза варьируются в зависимости от этиологии процесса, возможно, и причины заболевания налагают свой отпечаток на формирование панкреатической боли и ее особенности.
«Гидравлическая» гипотеза панкреатической боли: «за» и «против»
Доминирующая в течение многих десятилетий гипотеза о панкреатической гипертензии в качестве главной причины панкреатической боли [29, 40] до сих пор не нашла своего объективного подтверждения ввиду массы противоречий. Действительно, в эксперименте с больными наружными панкреатическими свищами введение через них жидкости (изотонического раствора хлорида натрия или контрастного вещества) в протоки ПЖ тотчас вызывает типичные боли, исчезающие после эвакуации введенной жидкости [3]. В подтверждение данной гипотезы можно привести результаты эндоскопических исследований, свидетельствующие об уменьшении или полном исчезновении боли после папиллосфинктеротомии, литотрипсии, литоэкстракции конкрементов, стентирования главного панкреатического протока (ГПП), по крайней мере на какой-то период времени и с вариабельной эффективностью [20, 43]. Как известно, пациенты с дилатацией ГПП, ответившие купированием боли на панкреатическое тестирование, имеют лучшие результаты после дренирующих хирургических вмешательств [43], что свидетельствует о состоятельности гидравлической теории, по крайней мере для части больных. Не менее интересно, что улучшение дренажа панкреатического секрета у пациентов с ХП и pancreas divisum (разделенная ПЖ) путем стентирования дорзального протока даже в отсутствие выраженной гипертензии и вирсунголитиаза сопровождалось существенным уменьшением боли [13]. Данное наблюдение также можно трактовать в пользу гидравлического механизма панкреатической боли.
Безусловно наличие подобного механизма возникновения болей объясняет их усиление после приема пищи и других стимуляторов секреции ПЖ, повышающих давление в протоковой системе, частично или полностью блокированной за счет рубцовых и воспалительных стриктур, конкрементов. На признании данного механизма основано применение антисекреторных и спазмолитических средств, а также дренирующих операций при лечении ХП [5].
В то же время панкреатическая гипертензия и вирсунголитиаз наблюдаются не более чем у 30 % пациентов с ХП и болевым абдоминальным синдромом (БАС) [33]. Кроме того, дилатация ГПП может встречаться при раке головки ПЖ в отсутствие типичной панкреатической боли [7], а выраженные болевые эпизоды, напоминающие атаку панкреатита, могут быть следствием дисфункции сфинктера Одди по панкреатическому типу, сопровождающейся умеренной кратковременной гиперамилаземией в отсутствие повреждения паренхимы ПЖ и риска развития ХП [26]. В одном из первых проспективных исследований с длительным периодом наблюдения за больными алкогольным ХП (при алкогольной этиологии, как известно, камни встречаются значительно чаще) конкременты в протоках развивались только у 90 % пациентов, имеющих БАС в течение жизни [9]. Наличие конкрементов в протоках лишь достоверно повышает риск (отношение шансов [ОШ] – 3,83; 95 % доверительный интервал [ДИ] – 1,37–8,06) персистирующей боли, но отнюдь не гарантирует ее [30]. Высокая частота повторных эндоскопических вмешательств у пациентов с ХП и доказанной панкреатической гипертензией (более 3 эндоскопических процедур в среднем через 3,4 года – папиллотомия, литотрипсия и литоэкстракция) [17] говорит о недостаточноcти контроля только панкреатической гипертензии для предотвращения панкреатической боли, что косвенно свидетельствует в пользу существования альтернативных ее механизмов. В эндоскопических исследованиях, направленных на панкреатическую декомпрессию, долгосрочный эффект купирования боли отмечается только у 2/3 пациентов, при этом лучше всего отвечают на эндоскопические манипуляции больные с коротким анамнезом боли [20], что также позволяет рассуждать о присоединении к протоковой обструкции иных механизмов развития БАС.
«Воспалительная» теория
Таким образом, ряд противоречий в гидравлической теории панкреатической боли повлек за собой генерацию новых идей, в частности о значении воспаления в ткани ПЖ, которые были подтверждены экспериментальными исследованиями. Даже если обратить внимание на определение ХП, отраженное в ряде последних рекомендаций, окажется, что это воспалительное (а не обструктивное) заболевание [2, 25, 14], хотя в последних испанских рекомендациях авторы обходятся с определением ХП более осторожно, говоря о повреждении [32].
Итак, предполагается, что воспалительная инфильтрация паренхимы ПЖ и последующий прогрессирующий фиброз, особенно в зонах прохождения сенсорных нервов, приводят к их сдавлению и развитию нейропатии, увеличивая тропность панкреатических сенсорных нервов к влиянию различных экзогенных воздействий (алкоголя, лекарственных средств и прочих факторов) [5, 18, 47]. Данная концепция поддерживается уже ставшим каноническим исследованием H. Friess и соавт. (2002), показавшим практически двукратное увеличение числа нервов в паренхиме ПЖ и увеличение на порядок площади нервной ткани в ПЖ у больных алкогольным ХП относительно нормы [24], что может лежать в основе упорной нейропатической боли. Хроническое воспаление в ПЖ как источник множества медиаторов рассматривается и в качестве причины формирования висцеральной гиперчувствительности как механизма (или его компонента) развития панкреатической боли [34, 36].
В настоящий период времени обсуждаются и центральные механизмы боли у больных ХП, инициированные воспалением в качестве триггерного механизма [22, 27, 37]. В то же время не совсем понятно, почему при аутоиммунном панкреатите, характеризующемся выраженной воспалительной инфильтрацией паренхимы и протоков, в т. ч. с их иррегулярным сужением, БАС не является ведущим синдромом и встречается только среди 50 % больных [6, 21, 39]. По всей видимости, сказывается влияние этиологии (алкоголь, генетика, аутоиммунные механизмы) и длительности течения процесса на формирование неоднотипных воспалительных изменений.
Концепция о двух видах боли
Данные противоречия, существующие давно и весьма поверхностно рассмотренные выше, а также опыт длительного проспективного наблюдения за больными ХП легли в основу создания концепции о двух разновидностях панкреатической боли – типах А и В [10]:
- тип A: непродолжительные приступы боли с длительностью менее чем 10 дней на фоне длительных безболевых периодов (более частые при идиопатическом сенильном ХП или ХП с поздним началом);
- тип В – боли носят продолжительные или постоянный характер (более тяжелые и длительные эпизоды с безболевыми периодами длительностью 1–2 месяца, чаще при алкогольном и идиопатическом ювенильном ХП или при ХП с ранним началом).
Можно предполагать, что в первом случае генез БАС при ХП обусловлен преимущественно воспалением, напоминая боль при остром панкреатите, но чаще носит менее выраженный характер, периодически рецидивирует и характеризуется безболевыми периодами различной продолжительности. БАС более выражен в течение первых 6 лет от начала заболевания, со временем выраженность болей уменьшается, через 10 лет менее 50 % пациентов характеризуются наличием боли [10]. Действительно, по данным G. Cavallini и соавт., после 15 лет с момента установления диагноза только 25 % больных ХП продолжают страдать от рецидивирующего БАС, однако частота атак панкреатита в среднем, как правило, не превышает 1 эпизода обострения в год [16]. Второй механизм БАС по R.W. Ammann и B. Muellhaupt обусловлен более тяжелым течением панкреатита с панкреатической гипертензией, кальцификацией, персистирующим воспалением, местными осложнениями, в частности формированием псевдокист, способных при определенном их расположении и размере оказывать компрессию на двенадцатиперстную кишку, вирсунгов проток, билиарный тракт и другие органы [10, 11].
Данное разделение типов боли сегодня признается большинством экспертов, поскольку влияет на выбор тактики лечения – консервативной или хирургической [1]. С учетом многочисленных противоречий в представлениях о патофизиологии панкреатической боли можно предполагать несовершенство такого деления, тем более что с момента выхода базовой публикации [10] прошло почти 15 лет, в течение которых появилось много интересных фактов, наблюдений и гипотез. В первую очередь это касается боли типа В, основным признаком которой условно продолжает оставаться более обоснованная хирургическая тактика лечения. При этом выбор хирургического лечения базируется на факте наличия или отсутствия дилатации ГПП. Другими словами, обычно при дилатации ГПП выполняются паллиативные эндоскопические или радикальные хирургические дренирующие или комбинированные вмешательства, в ее отсутствие – резекционные методики вплоть до панкреатэктомии [4]. Данная логика вызывает ряд вопросов, например: насколько правомочно выполнение панкреатэктомии больному ХП без дилатации протоков и с наличием, предположим, центральных механизмов боли, когда курс лечения трициклическими антидепрессантами может быть столь же эффективным (и значимо менее инвазивным), не говоря уж о послеоперационной морбидности? В проекте российских рекомендаций по диагностике и лечению ХП подобная ситуация условно предусмотрена – больной ХП должен получать консервативное лечение в сроки до 3 месяцев, в случае отсутствия эффекта в купировании боли необходимо обсуждение возможности хирургического лечения [2].
На наш взгляд, сегодня мы имеем достаточно оснований предполагать наличие нескольких механизмов боли у больных ХП, сочетающихся в зависимости от комбинации этиологических факторов, продолжения их воздействия, длительности заболевания, сохранности панкреатической паренхимы, генетической предрасположенности (вариабельность иммунного ответа). В связи с этим у врача общей практики возникает много сложностей при купировании панкреатической боли. Ввиду полиэтиологичности ХП и многогранности его патогенеза невозможно разработать универсальный для всех форм и стадий заболевания алгоритм купирования боли. Именно поэтому ведущими панкреатологическими ассоциациями мира практикующему врачу предлагаются сегодня базовые принципы ведения подобных пациентов, основанные на доказательных данных, трансляция которых через призму собственно опыта позволит врачу обеспечить эффективное лечение при персонифицированном подходе.
Принципы купирования панкреатической боли
Итак, что же делать практикующему врачу, когда ситуация с пониманием панкреатической боли до сих пор остается столь запутанной и противоречивой?
На наш взгляд, тактика ведения пациента должна исходить из следующих основополагающих постулатов [2, 4, 5, 7]:
- Вне зависимости от типа боли наиболее оптимальным подходом является определение этиологии ХП (залогом которого остается тщательное обследование), поскольку этиотропное воздействие наиболее эффективно и в ряде случаев может сопровождаться разрешением панкреатита.
- Необходимо рекомендовать пациентам воздерживаться от курения и злоупотребления алкоголем (вероятной панкреатотоксичной дозой является 50 мл чистого этанола в сутки). Прекращение приема алкоголя уменьшает частоту и выраженность БАС у 75 % больных алкогольным ХП. Пациенты с болевыми формами ХП, продолжающие курить, хуже реагируют на терапию, направленную на коррекцию боли, что также необходимо учитывать при подборе терапии.
- С учетом многофакторности механизмов боли предполагается комплексное консервативное лечение (ниже представлены группы препаратов для такой терапии):
- ненаркотические анальгетики – препараты выбора при обоих типах боли, т. к. помимо симптоматического купирования боли они обладают противовоспалительным действием. Анальгетики необходимо принимать до еды для предотвращения постпрандиального усиления боли. Их дозы подбираются индивидуально, причем должна использоваться самая низкая эффективная доза. На наш взгляд, рекомендации ряда зарубежных ассоциаций о переходе на наркотические анальгетики при недостаточной эффективности ненаркотических в реальной российской действительности реализуемы только на короткий период времени в стационаре, поэтому для наших пациентов вопрос развития наркотической зависимости менее актуален;
- современные панкреатические ферменты, назначаемые с целью коррекции панкреатической недостаточности (минимикросферы, микротаблетки), что позволяет нивелировать мальдигестию и ассоциированные с ней компоненты боли, обусловленные усиленной моторикой кишечника. Таблетированные безоболочечные препараты панкреатина с высоким содержанием протеаз, показавшие в контролируемых исследованиях эффект уменьшения панкреатической боли по принципу отрицательной обратной связи (Виоказа, Котазим), в России не зарегистрированы;
- витаминоминеральные антиоксидантные комплексы для уменьшения выраженности оксидативного стресса и опосредованного влияния на боль;
- антисекреторные средства, которые за счет подавления желудочной секреции опосредованно уменьшают и панкреатическую секрецию, увеличивая эффективность заместительной ферментной терапии;
- трициклические антидепрессанты, применяемые с целью потенцирования действия анальгетиков, холинергических средств, уменьшения висцеральной гиперчувствительности, ослабления моторики кишечника;
- миотропные спазмолитики, среди которых наибольший интерес представляют относительно более новые генерации препаратов, характеризующиеся длительностью эффекта, возможностью длительного применения, хорошей переносимостью, способностью воздействовать на разные механизмы боли.
- При недостаточной эффективности консервативных мероприятий в течение 3 месяцев (или ранее, если этого требует клиническая ситуация) – решение вопроса о хирургическом лечении.
Особенности лечения боли типа А
При рецидиве БАС у больного ХП (боль типа А) в первую очередь, особенно при его атипичности и отсутствии эффекта от стандартной терапии, необходимо оценить «свежие» структурные изменения ПЖ (воспаление, псевдокиста, папиллиты, стриктура или камень, объемное образование), что в целом и будет определять дальнейшую тактику ведения пациента – продолжение и/или модификацию фармакотерапии, эндоскопическое или хирургическое лечение.
Больные ХП с панкреатической болью типа А в рутинной практике часто применяют синтетический пролонгированный аналог соматостатина – октреотид. В ряде исследований этот препарат показал хороший ингибирующий эффект в отношении экспрессии холецистокинина, базальной и нервно-стимулируемой панкреатической секреции. К сожалению, широкомасштабных контролируемых испытаний, в которых бы оценивался эффект октреотида при болевых формах ХП, до сих пор не проведено. Короткие 3-дневные исследования, в которых назначались 100 и 150 мкг октреотида 3 раза в день, не оказали никакого эффекта в отношении купирования боли у больных ХП [31]. В рандомизированном мультицентровом 4-недельном плацебо-контролируемом исследовании был применен октреотид в дозах 40–200 мг 3 раза в сутки для оценки его эффективности при ХП с выраженным БАС. Хотя статистически достоверных результатов в этом исследовании получено не было, октреотид в суточной дозе 600 мг оказался наиболее эффективным для купирования боли (65 против 35 % в группе плацебо). Кроме того, было отмечено, что октреотид оказался более эффективным для больных с постоянным БАС, чем для пациентов, характеризовавшихся периодической болью [42]. Перспективность длительных исследований по оценке влияния октреотида на панкреатическую боль ограничена существенным усилением побочных эффектов препарата при длительном его использовании. Известно, что при продолжительном лечении октреотидом усугубляется мальдигестия за счет резкого снижения поступления ферментов ПЖ в двенадцатиперстную кишку, возможно развитие пареза кишечника, ухудшения кровоснабжения ПЖ, гипотонии желчного пузыря с холецистолитиазом [5]. Данные факты четко прослеживаются в проспективном северо-американском исследовании NAPS2, показавшем низкую частоту назначения октреотида с целью купирования боли относительно других консервативных мероприятий (7 %) с эффективностью менее 50 % [15].
Для пациентов с панкреатической болью типа А наряду с анальгетиками весьма эффективной часто оказывается спазмолитическая терапия, особенно при использовании гиосцина бутилбромида (Бускопан®). Теоретическим обоснованием применения спазмолитиков при ХП является попытка снижения с их помощью давления в ГПП, холедохе, двенадцатиперстной кишке за счет нивелирования спазма гладкой мускулатуры, особенно сфинктера Одди [7].
Интерес к гиосцина бутилбромиду определяется рядом следующих принципиальных моментов:
Быстрое наступление эффекта (через 15 минут) [44], что чрезвычайно важно с точки зрения теоретического снижения риска прогрессирования и тяжести атаки панкреатита.
Доказанная способность гиосцина бутилбромида воздействовать на сфинктер Одди в экспериментальных [19,41] и клинических исследованиях с использованием манометрии сфинктера Одди [8, 28, 45] облегчает отток панкреатического секрета.
Оптимальная продолжительность действия – в пределах 3–6 часов [44].
В открытых клинических исследованиях пациентами отмечена высокая эффективность симптоматического применения гиосцина бутилбромида при абдоминальной боли – 87 %, при этом отмечено, что отсутствие или недостаточный эффект имеет место только в случае позднего назначения препарата – на третьи сутки от начала манифестации боли [36], что требует его незамедлительного применения при первых признаках атаки ХП.
Наличие у гиосцина бутилбромида антисекреторного (холинергического) действия может снижать желудочную и панкреатическую секрецию [44], тем самым оказывая дополнительный благоприятный эффект.
Особенности лечения боли типа В
Больным ХП с упорным БАС лечение целесообразно начинать с комбинации ненаркотического анальгетика (парацетамол 500–1000 мг 3–4 раза в день) с витаминоминеральными антиоксидантными комплексами (токоферол, аскорбиновая кислота, каротин, цинк, селен, медь, метионин) [2,12], что обеспечит не только обезболивающее, но и противовоспалительное действие, в т. ч. и за счет уменьшения оксидативного стресса. При наличии признаков панкреатической недостаточности обязательно назначение заместительной ферментной терапии минимикросферами или микротаблетками панкреатина в суточных дозах не менее 100–150 тыс. ЕД липазы, способными уменьшать выраженность боли за счет нормализации кишечного пищеварения и разрешения нарушений моторики кишечника [2], что доказано в контролируемых исследованиях [38]. С целью потенцирования действия анальгетиков, ослабления феномена висцеральной гиперчувствительности и нивелирования центральных механизмов боли уместно назначение трициклических антидепрессантов в низких дозах (например, амитриптилина по 30–50 мг/сут).
С учетом значимости панкреатической гипертензии для больных ХП с болью типа В можно ожидать эффекта и от препаратов спазмолитического действия (гиосцина бутилбромид), реакция которых на сфинктер Одди доказано исследованиями с использованием манометрии [8, 28, 45]. Любопытно, что сопоставимость в контролируемых исследованиях анальгезирующего действия гиосцина бутилбромида с парацетамолом [35], который является анальгетиком выбора лечения панкреатической боли, в отсутствие у гиосцина бутилбромида гепатотоксического действия дает возможность его комбинированного назначения с парацетамолом с целью уменьшения суточной дозы последнего. Важным преимуществом гиосцина бутилбромида является возможность длительного безопасного применения – 4–12 недель (спектр побочных эффектов в контролируемых исследованиях сопоставим с таковым плацебо) [23, 44]. Как раз этого времени бывает достаточно для достижения эффекта купирования или значимого уменьшения боли у пациента с ХП и болью типа В или же принятия решения о необходимости эндоскопического или хирургического лечения.
Заключение
Купирование панкреатической боли является сложной задачей, к сожалению, не всегда подвластной консервативным методам лечения. С учетом полиэтиологичности панкреатитов и многогранности патофизиологии боли большинство пациентов нуждаются в комбинированной или комплексной фармакотерапии. Подходы к комбинации лекарственных средств, по всей видимости, должны определяться индивидуально, исходя из этио-
логии панкреатита, типа боли, стадии заболевания и наличия осложнений, базируясь на рекомендациях национальных и международных гастроэнтерологических и панкреатологических ассоциаций, решения которых базируются только на доказательных данных.
Нетрадиционное лечение
В стадию обострения лечить панкреатит нетрадиционными методами нецелесообразно ввиду их неэффективности. Однако в фазе ремиссии таковые помогают снизить интенсивность воспалительного процесса, уменьшив тем самым продолжительность и частоту обострений.
Сразу нужно учесть, что народные средства придется принимать на протяжении длительного времени и на постоянной основе. За основу взяты лекарственные травы:
- ромашка аптечная:
- бессмертник;
- чабрец;
- тысячелистник;
- подорожник;
- чистотел.
Из трав делают настои и отвары, которые принимают внутрь вместо чая на протяжении дня. Эффективными будут и следующие народные средства:
- употребление сока картофеля в чистом виде (по 50 мл в сутки);
- приготовление лечебной каши: сырую гречку заливают кефиром, оставляют на ночь настаиваться, принимают утром вместо завтрака;
- употребление овсяного киселя: хлопья вымачивают в воде в течение получаса, заливают водой и проваривают на протяжении часа до получения густой консистенции.
Несмотря на то, что средства нетрадиционной медицины имеют природный состав и в них отсутствуют синтетические компоненты, даже таковые могут нанести вред организму при неправильном употреблении.
Приступы панкреатита помимо того, что сопровождаются выраженной симптоматикой, могут осложняться негативными последствиями. Поэтому мало принимать обезболивающие средства. Лечение заболевания должно быть комплексным.