Лекарственный гепатит
Важнейшей функцией печени в организме является нейтрализация и обезвреживание токсических веществ, поступающих в нее с током крови. Метаболизм и утилизация химических и биологических токсинов происходит под действием ферментативной обезвреживающей системы гепатоцитов, с последующим выведением вредных продуктов из организма. Процесс утилизации токсичных веществ протекает в печени в несколько этапов, в ходе чего образуются метаболиты — промежуточные продукты биотрансформации. Метаболиты некоторых лекарств являются еще более гепатотоксичными, чем сами фармпрепараты. Длительный прием таких медикаментов или их высокая дозировка приводит к истощению обезвреживающих ферментативных систем и повреждению гепатоцитов, в результате чего развивается лекарственный гепатит.
На сегодняшний день известно более тысячи наименований лекарственных препаратов, приводящих к развитию медикаментозного гепатита. Токсичность действия лекарств увеличивается при сочетанном приеме 2-3-х препаратов, а при одновременном приеме 6-ти и более лекарств вероятность токсического повреждения печени увеличивается до 80%. Скорость развития лекарственного гепатита на фоне приема медикаментов варьирует от нескольких суток до нескольких лет.
К факторам риска развития лекарственного гепатита относят генетически детерминированную повышенную чувствительность к какому-либо лекарству; наличие на момент принятия препарата хронического гепатита, вирусного гепатита, аутоиммунного гепатита, асцита; прием алкоголя или токсическое воздействие растворителей, ядовитых газов на фоне медикаментозной терапии; беременность; дефицит белка в пищевом рационе; стресс; почечную недостаточность, сердечную недостаточность и др.
В основные группы препаратов, вызывающих лекарственный гепатит, входят:
- Средства для лечения туберкулеза (рифампицин, изониазид)
- Антибиотики: тетрациклины (тетрациклин, хлортетрациклин, диксициклин), пенициллины (бензилпенициллин, амоксициллин, и др.), макролиды (эритромицин)
- Сульфаниламиды ( сульфаметоксазол + триметоприм, сульфадиметоксин и др.)
- Гормоны (стероидные гормоны, оральные контрацептивы и др.)
- НПВС (диклофенак, ибупрофен)
- Противосудорожные и противоэпилептические средства (фенитоин, карбамазепин, клоназепам и т. д.)
- Противогрибковые препараты (амфотерицин В, кетоконазол, фторцитозин)
- Диуретики (гидрохлоротиазид, фуросемид и др.)
- Цитостатики (метотрексат)
- Препараты для лечения аритмии, сахарного диабета, язвенной болезни и мн. др.
Список лекарственных препаратов, обладающих гепатотоксичным действием, далеко не исчерпывается названными медикаментами. Медикаментозный гепатит может вызываться практическим любым лекарственным средством и особенно – сочетанием нескольких препаратов.
Классификация лекарственных поражений печени
Острый лекарственный гепатит.
Возникает при применении противотуберкулезных препаратов, аминогликозидов, антигипертензивных средств, противогрибковых, антиандрогенных препаратов; такрина, пемолина, клозепама; препаратовникотиновой кислоты. В печени пациентов можно обнаружить некрозы, воспалительную инфильтрацию. Развивается примерно через 5-8 дней от начала приема лекарственного препарата.
Хронический лекарственный гепатит.
Возникает при применении изониазида, фибратов (клофибрат), миноциклина, нитрофуранов. В печени пациентов можно обнаружить ацинарное и перипортальное поражение; инфильтраты плазматических клеток, фиброз. Клинически протекает по типу аутоиммунного гепатита.
Поражение печени по типу реакции гиперчувствительности.
Возникает при применении сульфаниламидов, нестероидных противовоспалительных средств , антитиреоидных препаратов ; препаратов хинина, противосудорожных средств. Развивается через 2-4 недели от начала приема лекарственного препарата. У больных наблюдаются симптомы острого гепатита с выраженной желтухой; артриты, васкулиты, эозинофилия и гемолиз. В печени пациентов можно обнаружить «пестрые» некрозы, вовлечение в процесс желчных канальцев, эозинофильную инфильтрацию печеночной паренхимы; возможно формирование гранулем.
Лекарственный канальцевый холестаз.
Возникает при применении пероральных контрацептивов, содержащих эстрогены и гестагены, андрогенных и анаболических стероидов. Пациентов беспокоит кожный зуд (при незначительном повышении содержания билирубина). Можно выявить транзиторное увеличение показателей печеночных аминотрансфераз. В печени могут обнаруживаться признаки холестаза (в основном в III зоне).
Паренхиматозно-канальцевый холестаз.
Возникает при применении хлорпромазина, сульфаниламидов , полусинтетических и синтетических пенициллинов, макролидов, блокаторов гистаминовых рецепторов, пероральных сахароснижающих препаратов — производных сульфанилмочевины. У пациентов холестатический синдром может сохраняться в течение нескольких месяцев и лет после отмены препарата. В печени могут обнаруживаться признаки холестаза (в I и III зонах); инфильтраты эозинофилов, возможное образование гранулем.
Внутрипротоковый холестаз.
Возникает при применении беноксипрофена. У пациентов отмечается выраженная желтуха, может развиваться острая почечная недостаточность. В печени протоки и канальцы заполнены сгустками концентрированной желчи без воспалительной реакции в окружающих тканях.
Лекарственно-индуцированный билиарный сладж.
Возникает при применении цефалоспоринов. Этот тип поражения печени может протекать бессимптомно. В некоторых случаях пациентов беспокоят приступы желчной колики. В печени обнаруживаются агломераты кристаллов холестерина, муцина, билирубината кальция и других пигментных кристаллов. Эти изменения — результат нарушения физико-химических свойств желчи.
Лекарственно-индуцированный склерозирующий холангит.
Возникает при введении химиотерапевтических средств в печеночную артерию. У пациентов возникает стойкий холестаз.
Лекарственно-индуцированные опухоли печени.
Возникает при применении гормональных препаратов ( эстрогены , андрогены,гестагены ) и их антагонистов. Вариантами этого типа поражения печени являются: фокальная нодулярная гиперплазия, аденома, гепатоцеллюлярная карцинома.
Прогноз
Зависит от тяжести повреждения – некоторые препараты приводят к ярко выраженной функциональной недостаточности, другие создают предпосылки для формирования цирроза из-за умеренного, но продолжительного токсического действия. Выздоровление возможно при своевременно выявленном лекарственном поражении, которое возникло остро, но при этом не сопряжено с массивной гибелью гепатоцитов.
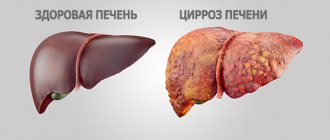
Хроническая форма отличается неблагоприятным прогнозом, поскольку нередко выявляется на стадии цирротических изменений.
Устранить их нельзя – можно лишь замедлить или на время остановить прогресс, однако несоблюдение диеты, употребление алкоголя, продолжение приема токсичных препаратов или инфекционное заболевание печени приводит к так называемому срыву адаптации. Орган, функционирующий в условиях потери части необходимых клеток, не может справиться с возрастающей нагрузкой, возникает декомпенсация (что проявляется картиной печеночной недостаточности).
Питание
Играет очень важную роль в лечении – как в период ярких проявлений, так и на этапе выздоровления. Используется стол №5 по Певзнеру, пример меню для которого можно представить в таблице:
| Вид пищи | Разрешается | Запрещается |
| Первые блюда | Овощные супы (без предварительного обжаривания ингредиентов). | Сваренные на основе мяса, рыбы, грибов, включающие бобовые, щавель, шпинат. Нельзя есть окрошку. |
| Гарниры | Протертые вязкие каши (манная, овсяная, рисовая, гречневая). Плов с сухофруктами, отварные макароны. | Горох, паста с соусом. |
| Мясо | Нежирные сорта говядины, курятины, обработанные на пару или сваренные в воде. Обязательно измельченные. | Субпродукты, колбаса, консервы. |
| Рыба, морепродукты | Судак, треска, хек, изредка – слабосоленые варианты семги или лосося, отварные моллюски в небольшом количестве. | Икра, суши, шпроты, копченые, соленые виды рыбы. |
| Сладости | Отрубной и ржаной хлеб, сухари. Мармелад, пастила, мед, зефир. Сахар – ограниченно. | Шоколад, какао, халва, жирные крема. |
| Овощи | Картофель, тыква, свекла, цветная капуста, морковь, кабачки. Также позволяется перец болгарский, огурцы. Обработка – варка, духовой шкаф. | Томаты, щавель, шпинат, редька, баклажаны, лук, пряные травы. |
| Фрукты, ягоды | Запеченные яблоки сладких сортов, компоты, курага, изюм. | Сырые виды. |
| Молоко, кисломолочная еда | Сыр, сметана, нежирный кефир, йогурт без добавок. | Сливки, творог с большим содержанием жира. |
| Напитки | Сок без сахара, компот, чай. | Кофе, горячий шоколад, Фанта, Кола и аналоги, алкоголь. |
Диета при лекарственном гепатите соблюдается длительное время, обеспечивает щадящий режим для печени, поэтому придерживаться рекомендованного врачом рациона очень важно.
Методы диагностики
- Сбор анамнеза
- Физикальное исследование
- Лабораторные исследования
- Инструментальные методы диагностики
- Алгоритм диагностики
- Диагностика лекарственных поражений печени основана на данных анамнеза, а именно:
- Информации о препарате, который принимал пациент.
- Дозе препарата.
- Длительности приема препарата.
- Информации о приеме того же препарата ранее и реакциях на него.
Кроме того, важно установить временную связь между выявлеными клинико-лабораторными данными и приемом лекарственного препарата.
Необходимо оценить динамику выявленных клинико-лабораторных данных после отмены препарата, а также изучить состояние больного после повторного (случайного) приема того же препарата.
Для подтверждения диагноза и проведения дифференциальной диагностики важно провести морфологическое исследование печеночного биоптата.
Кроме того, проводится дополнительное обследование пациента для исключения других заболеваний печени.
Клинические признаки токсического гепатита
Признаки острой формы заболевания
Симптомы токсического гепатита весьма вариативны и в большинстве случаев зависят от степени отравления и от того, какое именно ядовитое вещество спровоцировало развитие патологического процесса.
Однако существуют и характерные признаки, являющиеся общими для всех видов токсических гепатитов:
- быстрая утомляемость;
- потеря аппетита;
- горечь во рту;
- отрыжка;
- вздутие;
- боли в правом подреберье;
- пожелтение склер, кожных покровов и слизистых оболочек;
- повышение температуры тела до 37–38 °C.
У многих пациентов с токсическим гепатитом на коже появляется сыпь, сопровождающаяся различным по интенсивности зудом, моча приобретает цвет темного пива, кал становится светлым, глиняной консистенции. Нередко поражение печени сопровождается увеличением размеров органа, появлением мелких кровоизлияний на коже, кровоточивостью десен и носовыми кровотечениями (следствие разрушающего действия токсических веществ на стенки сосудов). В отдельных случаях наблюдается заторможенность или чрезмерная возбужденность, тремор рук, нарушение ориентации в пространстве.
Признаки хронической формы заболевания
При переходе заболевания в хроническую форму симптомы токсического поражения печени становятся менее выраженными. Обычно больные жалуются на следующие проявления:
- периодические боли в правом подреберье, усиливающиеся после приема пищи;
- горечь во рту;
- снижение работоспособности;
- быструю утомляемость;
- метеоризм;
- тошноту;
- эпизодические приступы рвоты;
- нарушения стула;
- гепатоспленомегалию (выраженное увеличение печени и селезенки).
В период ремиссии симптомы могут утихать, а во время обострения проявляются вновь.
Диагностика в клиническом госпитале на Яузе
Диагностика поражений печени в клиническом госпитале на Яузе направлена в первую очередь на установление причины, повлекшей за собой токсическое отравление печени. Для этого с пациентом проводится беседа, в ходе которой выясняется, какие лекарства употреблял пациент, в каких условиях работает, злоупотребляет ли он алкоголем, подвергался ли он воздействию каких-либо иных токсичных веществ, в каких дозах вещество попадало в организм и т.п.
Для постановки точного диагноза и выбора наиболее подходящей схемы лечения пациента направляют на обследование, которое состоит из лабораторной и инструментальной диагностики.
Лабораторная диагностика включает:
- биохимический анализ крови;
- общий анализ крови.
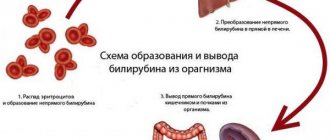
Общий анализ крови позволяет оценить состояние организма в целом, тогда как биохимическое исследование дает развернутую картину функционального состояния печени, почек, поджелудочной железы, часто также страдающих при отравлении. Особое внимание здесь уделяется уровню ферментов печени и их соотношению. Оцениваются общий, прямой и свободный билирубин, аспартатаминотрансфераза, аланинаминотрансфераза, холинэстеразы, альбумин, протромбиновый индекс.
Инструментальная диагностика включает в себя:
- УЗИ органов брюшной полости;
- эзофагогастродуоденоскопию.
- КТ и МРТ;
- фиброэластографию;
- по показаниям — эндоУЗИ.
Все исследования в нашем госпитале проводятся на современном высокоинформативном оборудовании, позволяющем быстро и точно диагностировать поражения печени и определять стадию заболевания.