Для многих людей слово «бактерии» означает неминуемое зло. Однако среди этих микроскопических живых форм есть разные виды. Одни всегда приносят только болезни, поэтому очень опасны. Другие, наоборот, творят добро, выполняя важные для жизнедеятельности людей и животных функции. Представители третьей группы, к которой относятся бактерии E. coli лактозонегативные, могут быть и полезными, и опасными, поэтому называются условно патогенными. Некоторые пациенты, увидев в результатах своих анализов наличие непонятных «E. coli», очень расстраиваются и спешат тут же приступить к лечению. Это целесообразно делать не во всех случаях, так как данные бактерии должны присутствовать в микрофлоре кишечника, но их количество всегда должно быть в норме. Как ее превышение, так и понижение вызывает заболевание — дисбактериоз.
Что такое E. coli
Чтобы было понятно, о чем пойдет речь в статье, объясним наименование микроорганизмов — E. coli лактозонегативные. По-другому их называют кишечными палочками, потому что они живут в кишечнике людей и некоторых видов млекопитающих. На латыни это звучит как Escherichia coli. Название «эшерихии» дано микроорганизмам в честь ученого из Австрии Теодора Эшериха, который первым их обнаружил. Термин «лактозо» означает, что они хорошо размножаются на лактозе, то есть в молочных средах, а «негативные» подчеркивает их вредную для организма человека деятельность. В группе E. coli, кроме лактозонегативных, выделяют энтерогеморрагические, энтероинвазивные, энтеротоксигенные и энтеропатогенные кишечные палочки. Для здоровья опасно любое их количество в кишечнике.
Микроскоп позволяет увидеть, как они выглядят. E. coli лактозонегативные и другие эшерихии действительно похожи на короткие палочки с округлыми концами. Шириной они до 0,8 мкм, длиной до 3 мкм. Иногда эти бактерии концами соединяются друг с другом, образуя цепочки. Снаружи их оболочка покрыта пилями — ворсинками, помогающими микробу закрепляться на стенках кишечника и быть нечувствительными ко многим антибиотикам. На конце у эшерихий есть жгутик, с помощью которого они довольно быстро перемещаются. Поэтому, попав, например, в половые органы, они способны переместиться в почки, простату, мочевой пузырь.
Лактозонегативные E. coli являются факультативными анаэробами, то есть для их жизнедеятельности кислород не нужен, но его присутствие они переносят без труда.
Эти бактерии, как и все эшерихии, имеют множество штаммов, различающихся между собой некоторыми внешними признаками, реакцией на антибиотики, выделяемыми токсинами и другими особенностями.
Лактозонегативные энтеробактерии – типичные представители
Кишечная палочка — представитель группы лактозонегативных энтеробактерий.
В бланке анализа вы увидите общие показатели этой группы и отдельно по каждому виду микроорганизмов. В группу лактозонегативные энтеробактерии входят:
- гемолизирующая кишечная палочка;
- клебсиеллы;
- протеи;
- хафнии;
- серрации;
- энтеробактеры;
- цитробакеры.
Некоторые из них в небольших количествах являются нормальными обитателями кишечника, другие – не должны присутствовать в микрофлоре человека.
Польза кишечных палочек
В некоторых источниках указывается, что E. coli лактозонегативные попадают в ЖКТ плода еще в материнской утробе, но большинство бактериологов склонны считать, что они заселяют кишечник младенца в первые двое суток после появления на свет. В желудке E. coli не задерживаются, потому что там для них неподходящая среда. Проникнув в кишечник, они прикрепляются к его стенкам, где и живут все время, пока жив их носитель. Пока их там 10*5 КОЕ/г (это всего 1 % от всех микроорганизмов в кишечнике), они занимаются полезным делом:
- вырабатывают витамины группы В, лактат, янтарную, муравьиную, уксусную и молочную кислоты, биотин, витамин К;
- перерабатывают кислород, чем способствуют жизнедеятельности бифидобактерий, без которых не может быть нормального переваривания пищи;
- не дают многим патогенным бактериям поселиться в толстой кишке.
Другими словами, в определенных количествах эти бактерии необходимы. Отдельные штаммы даже используют как пробиотик и целенаправленно вводят в кишечник при некоторых заболеваниях. Поэтому если анализ показал их наличие в норме, значит, нет никакой патологии.
Энтеробактеры
Энтеробактер – обитает в толстом кишечнике человека. Считается условно-патогенной бактерией и способен вызывать различные заболевания системы ЖКТ, мочевыводящей и дыхательной системы.
В анализе мочи этот микроорганизм должен содержаться не более 10*5 шт. на 1 мл биологической жидкости. В анализе кала – не более 10*4. Если в моче повышен уровень лейкоцитов, то уровень энтеробактера 10*4 единицы является критичным. Признаки поражения энтеробактером:
- тошнота;
- рвота;
- повышение температуры;
- озноб;
- лихорадочное состояние;
- боли в поясничной области.
Лечение проводится при помощи антибиотиков, бактериофагов, препаратов, улучшающих микрофлору организма.
E. coli лактозонегативные: пролиферация. Что это такое?
В медицине термин «пролиферация» означает разрастание тканей. Применительно к бактериям – это их избыточный рост. В норме E. coli заселяют толстый кишечник. При пролиферации они в больших количествах мигрируют в тонкий, вызывая в нем дисбактериоз. Кишечные палочки начинают ферментировать (сбраживать) углеводы, что ведет к образованию метана, водорода и СО2. У больного из-за этого наблюдается вздутие живота. Также при ферментации образуются жирные кислоты, которые стимулируют образование в кишечнике воды. В результате у человека начинается диарея. Пролиферация микробов в тонкую кишку вызывает деконъюгацию и потерю жирных кислот, что провоцирует желчекаменную болезнь.
Если слишком размножившимся бактериям через изъязвления в стенках кишечника удалось проникнуть в кровь, они разносятся по многим органам, вызывая различные заболевания, такие как менингит, гастроэнтерит, перитонит, сепсис.
Серрации
Энтеробактер — обитает в толстом кишечнике человека.
Серрации – это широко распространенный микроорганизм. Является факультативным анаэробом и образует природный краситель красного цвета.
До 60 годов прошлого столетия колонии серрации использовались в качестве красящего вещества для проверки циркуляции воздуха.
Доказано, что 10% внутригоспитальных инфекций вызывают именно эти микроорганизмы. Смертность при поражении этой бактерией составляет 26%.
Дисбактериоз у грудничка: причины и симптомы
В нормальном состоянии у младенцев в кишечнике обязательно должны присутствовать полезные бактерии. Если лактозонегативные E. coli повышены, у грудничка может начаться дисбактериоз. Это происходит по причине низкого иммунитета у новорожденных деток и неспособности их организма контролировать численность бактерий. Признаки заболевания:
- вздутие животика;
- метеоризм;
- частые срыгивания, иногда рвота;
- урчание в животе;
- диарея (кал водянистый, пенистый, с характерным запахом);
- аллергический дерматит;
- потеря в весе.
В кале могут наблюдаться непереваренные крупинки пищи, слизь.
Если малыш испражняется слишком часто, возможно обезвоживание. Его симптомы:
- редкое мочеиспускание;
- слабость;
- сухость губ, языка.
В отдельных случаях E. coli лактозонегативные в кале у грудничка повышены, но ребенок активен, хорошо ест, прибавляет в весе. Это зависит от особенностей его иммунной системы.
Кроме нарушения числа условно патогенных E. coli, в первые дни и недели после рождения дисбактериоз может начаться из-за попадания в систему ЖКТ младенца энтеропатогенных кишечных палочек. Заразиться ими можно с молоком матери, через грязную соску, игрушки, мединструменты, плохо вымытые руки матери или медперсонала, недостаточно обработанную бутылочку. У грудничков на искусственном вскармливании заражение патогенными эшерихиями бывает, если молочные смеси приготовлены с нарушением технологии. При этом к общим симптомам дисбактериоза (понос, рвота, вздутие животика) добавляются температура и кровянистые прожилки в кале.
Атопический дерматит, нарушения адаптации и дисбактериоз кишечника
Атопический дерматит (АД) — хроническое рецидивирующее воспалительное заболевание кожи, проявляющееся интенсивным зудом, симпатергической реакцией кожи, папулезными высыпаниями и выраженной лихенификацией в сочетании с другими признаками атопии. АД возникает, как правило, в раннем детском возрасте, имеет возрастные особенности локализации, характеризуется гиперчувствительностью как к аллергенам, так и к неспецифическим раздражителям. АД существенно влияет на качество жизни, может быть причиной нарушений сна, снижения активности, невротических состояний и приводить к формированию бронхиальной астмы и, соответственно, инвалидизации [1, 9].
Среди этиологических факторов, приводящих к развитию АД, указывают на сенсибилизацию к пищевым аллергенам, особенно в детском возрасте. Это связано с врожденными и приобретенными нарушениями функций пищеварительного тракта, неправильным вскармливанием, ранним введением в рацион питания высокоаллергенных продуктов, кишечным дисбактериозом, наличием высокого титра условно-патогенной флоры (УПФ), нарушением цитопротективного барьера и т. д., что способствует проникновению антигенов из пищевой кашицы через слизистую оболочку во внутреннюю среду организма и формированию сенсибилизации к пищевым продуктам [6, 7, 10].
Большинство аллергических проблем в той или иной степени связаны с желудочно-кишечным трактом (ЖКТ). Особенно это относится к аллергодерматозам, в том числе к АД. В кишечнике постоянно имеются или транзитом проходят более 90% всех антигенов, с которыми контактирует человек — именно там находятся основные элементы противоаллергической защиты, а кишечная стенка содержит огромное количество иммунокомпетентных клеток, что позволяет некоторым исследователям считать кишечник одним из ключевых органов иммунной системы. Если происходят какие-то нарушения в барьерной функции ЖКТ, в кровь из кишечника начинают поступать различные токсины и антигены, ставшие аллергенами.
Аллергенами могут являться продукты жизнедеятельности условно-патогенной флоры [4] и паразитов, обитающих в просвете кишечника, а также пища, не подвергшаяся достаточному расщеплению. Они сенсибилизируют организм больного, способствуют выработке специфических IgE-антител и последующему выбросу гистамина из тучных клеток, что и определяет клиническую картину пищевой аллергии. Как известно, окружающая среда обильно заселена микроорганизмами. Многие из них не способны к сосуществованию с макроорганизмом, другие являются сапрофитами, третьи — симбионтами, т. е. организмами, способными сосуществовать с другими биологическими видами во взаимосвязанном и обоюдовыгодном взаимодействии. Симбионты необходимы для нормальной жизнедеятельности организма-хозяина.
В нормальных физиологических условиях организм человека содержит сотни различных видов микроорганизмов. Термин «нормальная микрофлора» объединяет микроорганизмы, выделяемые из организма здорового человека: с кожи, слизистых оболочек верхних дыхательных путей, ЖКТ и мочеполовой системы. Нижние отделы тонкой и особенно толстой кишок представляют резервуар бактерий всего организма.
Нормофлорой принято считать совокупность типичных для определенного биологического вида ассоциаций микроорганизмов, естественная жизнедеятельность которых происходит в тех органах и тканях макроорганизма, которые сообщаются с внешней средой. Нормофлора выполняет важнейшие физиологические и иммунологические функции в макроорганизме и составляет с ним единое целое.
Общая численность бактерий кишечника достигает 1014 клеток, что почти на порядок больше числа клеток всех органов и тканей макроорганизма. Показано, что естественной формой существования в природе любых микроорганизмов является иммобилизованное состояние, т. е. 99,9% бактерий в природе обитает в виде микроколоний, фиксированных к различным поверхностям [12].
Прикрепление микробных клеток к твердым поверхностям происходит в три этапа: на первом — за счет слабых взаимодействий осуществляется обратимая адгезия; второй этап заключается в неспецифической адгезии с помощью фимбрий и пилей, включая возникновение водородных и ионных связей; на третьем этапе происходит образование усиливающего адгезию внеклеточного материала (полисахаридов). Таким образом, формируется биопленка, через которую осуществляется контакт между просветом кишечника и слизистой оболочкой.
Биопленка, покрывающая слизистые оболочки кишечника, кроме полисахаридов микробного происхождения, состоит из колоний микроорганизмов, а также муцина, продуцируемого бокаловидными клетками. Микроорганизмы в составе биопленки в десятки и сотни раз более устойчивы к воздействию неблагоприятных факторов по сравнению с тем, когда они находятся в свободноплавающем состоянии [12]. В отличие от свободноживущих бактерий, представители нормофлоры в животном организме способны фиксироваться лишь к определенным рецепторам кожи и слизистых оболочек. Наиболее многочисленна и разнообразна по составу группа бактерий толстого мукозного слоя, покрывающего внутреннюю поверхность пищеварительного тракта. Нормофлорой ЖКТ для человека являются бифидобактерии, лактобактерии и кишечная палочка с нормальной ферментативной активностью. В составе биопленки эти виды бактерий в норме должны составлять до 99% всей кишечной микрофлоры.
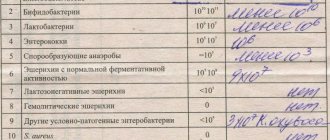
Кроме нормофлоры, в кишечнике человека может присутствовать сапрофитная и условно-патогенная флора. Сапрофитная флора представлена эпидермальным и сапрофитными стафилококками, энтерококками, дрожжами, нейссериями и другими видами бактерий. УПФ кишечника может быть представлена гемолитическими стрептококками, золотистым стафилококком, спорообразующими анаэробами, лактозонегативными энтеробактериями, гемолизирующей кишечной палочкой, грибами рода Candida. В норме количество УПФ не должно превышать 103–106 КОЕ в 1 г фекалий, или 10 % общего количества микробов [5].
Нормофлора кишечника участвует во многих жизненно важных процессах макроорганизма, который, в свою очередь, является для нее средой обитания.
Диагностика и лечение дисбактериоза у младенцев
При подозрении на расстройство работы кишечника у детей берут анализы кала на дисбактериоз и копрограмму. Собирать материал для анализа лучше с пеленки, а не с подгузника.
Если анализы показали, что лактозонегативные E. coli повышены у грудничка, но его состояние нормальное, лечение не проводится. В отдельных случаях врач назначает пробиотики, например «Бифидумбактерин», и пребиотики, такие как «Хилак-Форте», «Дюфалак».
Если состояние ребенка до года тяжелое, его обязательно госпитализируют. В больнице проводится комплексная терапия, направленная на недопущение обезвоживания (маленьким детям ставят капельницы с регидратационными растворами) и на снижение показателей кишечной палочки.
Если наблюдается избыточная пролиферация кишечной палочки, и у ребенка развился менингит или другие тяжелые осложнения, лечение проводят антибиотиками.
В случаях обнаружения в кале младенца патогенных кишечных палочек, лечение обязательно. Оно проводится антибиотиками, регидратационными растворами, пробиотиками и пребиотиками.
Дисбактериоз у детей старше года
Считается, что у малышей возрастом старше 1 года нарушение работы кишечника возникает по тем же причинам, что и у взрослых. E. coli лактозонегативные повышены у ребенка бывают в таких случаях:
- очень слабый иммунитет;
- продолжительный прием антибиотиков, особенно если лечение этими препаратами проводится по инициативе родителей, а не по назначению доктора.
Симптомы дисбактериоза у детей старше года такие же, как и у грудничков:
- боли в животе;
- жидкий стул более 2 раз в день;
- урчание в области кишечника;
- метеоризм;
- рвота;
- общее недомогание.
В редких случаях дисбактериоз сопровождается запорами либо чередованием запоров и поносов.
Такая же нестабильность дефекации наблюдается, если E. coli лактозонегативные понижены. Если анализ выявил количество этих бактерий ниже нормы, это может указывать на наличие глистов.
Кроме того, у детей старше года возможно инфицирование опасными кишечными палочками: энтеротоксигенной (прикрепляется к стенкам кишечника и выделяет токсины, провоцирующие понос), энтероинвазивной (вызывает симптомы, сходные с шингеллезом и дизентерией), энтерогеморрагической (могут наблюдаться поносы с кровяными прожилками, боли в животе имеют резкий схваткообразный характер).
К заражению этими видами E. coli приводит:
- употребление в пищу немытых или обсемененных продуктов, особенно кисломолочных;
- любой телесный контакт с больным ребенком или взрослым (например, совместная игра, из-за чего вспышки дисбактериоза часто регистрируются в детских садах и яслях);
- использование обсемененных кишечными палочками предметов (игрушек, посуды).
Причины появления данной патологии
Причины повышенных лактозонегативных бактерий проявляются почти одинаково. Бактериоз образуется после употребления антибиотиков, разрушающих вредные микроорганизмы и кишечную флору.
Несоблюдение мер личной гигиены приводит к заражению здорового человека патогенными организмами оральным путём. Личный контакт больного и здорового человека необязателен. Инфицированный индивид оставляет бактерии на ручке двери, посуде, перилах.
Патогенная микрофлора попадает в организм с необработанным мясом, грязными фруктами, молоком, яйцами, овощами.
Диагностика и лечение дисбактериоза у детей
При наличии у ребенка поноса и других симптомов нарушения работы органов ЖКТ, необходимо сдать анализы:
- копрограмму;
- кал на дисбактериоз.
Иногда выполняют бакпосев мочи и рвотных масс на наличие в материале кишечных палочек.
Энтерогеморрагические палочки в результатах анализов должны отсутствовать. E. coli лактозонегативные в кале у детей старше года и взрослых должны оставаться в пределах 10*5 КОЕ/г. При этом в целом всех условно-патогенных E. coli должно быть от 10*7 до 10*8 КОЕ/г. Если этот показатель уменьшен до значений 10*6 КОЕ/г, диагностируют дисбактериоз I степени, а если увеличен до 10*9 КОЕ/г и выше — дисбактериоз II степени.
Лечение при повышенных лактозонегативных E. coli основывается на строгой диете. Она включает каши, сваренные на воде без масла, слизистые супы (рисовые, овсяные), отварные рыбу, овощи, мясо, а также сухарики, баранки, черный хлеб. Чтобы избежать обезвоживания, ребенку дают частое питье (чистую воду, чаи с ромашкой, тысячелистником), кисели, приготовленные из яблок, черной смородины, компоты из сухофруктов. При очень частых поносах дают пить растворы «Регидрона», «Глюкосолана» или готовят самостоятельно растворы из чистой воды, в которую добавлены сахар, соль и сода в пропорциях 2:1:1. Также в комплекс терапии входят энтеросорбенты «Полисорб», «Смекта».
Если дисбактериоз сопровождается температурой от 38 °C, назначают жаропонижающие препараты.
Если лечение не приносит результатов на 4-й день, больному прописываются антибиотики. Эффективными считаются «Ципрофлоксацин», «Амоксициллин».
После выздоровления пациенты обязательно пропивают курс пробиотиков «Бифидумбактерин», «Линекс», «Бификол» и другие.
Кишечные палочки у женщин
Если у женщин E. coli лактозонегативные повышены в кале, диагностируется дисбактериоз II степени. Вызвать его могут:
- тяжелые заболевания любой этиологии, приведшие к снижению иммунитета;
- бесконтрольный или длительный прием антибиотиков.
Попадание в кишечник других патогенных E. coli возможно в таких ситуациях:
- употребление некачественной воды и пищи;
- телесный контакт (например, рукопожатие) с носителем бактерии;
- несоблюдение гигиены;
- пользование предметами обихода, на которых имеются кишечные палочки (надо заметить, что они во внешней среде очень живучи, подолгу могут существовать в почве, в продуктах питания и в воде).
В большинстве случаев заболевание проходит без приема антибиотиков. Методы лечения:
- жесткая диета;
- обильное питье;
- прием энтеросорбентов.
Гораздо опаснее, если обнаружены лактозонегативные E. coli в моче или во влагалище, потому что в норме их там быть не должно. Попадают бактерии в несвойственную им среду при неправильной гигиене или ее отсутствии (без регулярного подмывания кишечные палочки, вышедшие из толстой кишки с каловыми массами, остаются на теле и проникают во влагалище), при ношении тесного белья, особенно стрингов, при незащищенном половом акте с носителем бактерии.
Если во влагалище обнаружена E. coli лактозонегативная, как лечить такое заболевание? И обязательно ли это делать, если женщина не чувствует дискомфорта? Кишечные палочки, попав в половые органы, могут переместиться оттуда в уретру, мочевой пузырь, яичники, матку. Струей мочи они не вымываются и практически всегда вызывают воспаление, которое без должного лечения переходит в хроническую форму. То есть женщина становится носительницей E. coli. При этом явные симптомы могут отсутствовать, наблюдаются только выделения из влагалища с характерным неприятным запахом и некоторый дискомфорт во время полового акта. Переохлаждение, стресс, плохое питание, любое заболевание могут спровоцировать переход хронической формы в острую, поэтому если анализ показал наличие во влагалище лактозонегативных E. coli, лечение проводится обязательно. В курс терапии входит прием антибиотиков и общеукрепляющих средств. Через месяц нужно повторить анализ. Если палочка в мазке или в моче вновь обнаружена, назначают второй курс, но с другими антибиотиками.
Кишечные палочки у беременных
Как уже отмечалось выше, E. coli лактозонегативная (кишечная палочка) присутствует в ЖКТ у всех людей, не принося никаких проблем. У женщин в период беременности иммунитет ослабляется, что часто приводит к выходу численности эшерихий за пределы нормы. При этом сама женщина может не ощущать дискомфорта, а изменение микрофлоры ее кишечника обнаруживается только по результатам анализов.
Гораздо хуже, когда у беременной наблюдаются такие симптомы дисбактериоза:
- понос;
- рвота;
- запор;
- изжога;
- метеоризм.
Частые акты дефекации и рвота приводят к обезвоживанию, что негативно сказывается на развитии малыша в утробе матери. Кроме того, при наличии слишком большого числа бактерий происходит интоксикация организма беременной продуктами их жизнедеятельности. Также диарея чревата повышением тонуса матки, что грозит преждевременными родами. Запоры неблагоприятны для всех людей (а особенно для беременных) тем, что ненужные вещества, находящиеся в каловых массах, не выводятся из организма, а поступают обратно в кровь.
Лечение лактозонегативной E. coli у беременных проводится по общей схеме:
- строгая диета;
- прием регидрантов;
- питье чаев, киселей, отваров из сухофруктов;
- прием энтеросорбентов.
Если E. coli обнаружены в моче или в мазке, взятом из влагалища беременной, необходимо срочно принимать меры, т. к. это чревато развитием кольпита, а также заражением малыша в период родов. Поэтому беременной обязательно назначают курс лечения антибиотиками. «Амоксиклав» можно использовать на любом сроке, «Цефотаксим» — только после 27 недели, «Цефипим» и «Цефтриаксон» — только после 13-й недели, «Фурагин» — только до 38-й недели.
Кишечные палочки у мужчин
Лактозонегативные E coli повышены у взрослого мужчины в кале? Если показатели отличаются от нормы — это свидетельствует о дисбактериозе. Причины его возникновения, симптомы и методы лечения — такие же, как для женщин. Попадание кишечных бактерий в уретру полового органа мужчины вызывает уретрит, который может протекать в острой форме (с сильными болевыми ощущениями при мочеиспускании) всего один-два дня, а далее без лечения перейти в хроническую.
Бактерии из уретры мигрируют в половые органы и провоцируют такие болезни, как простатит, орхит (воспаление яичек), эпидидимит (воспаление придатков семенников). Переходить из хронической в острую форму заболевания будут при переохлаждениях, стрессах, любых ситуациях, влекущих снижение иммунитета. Поэтому лечение (лактозонегативной E. coli в мочеполовых органах мужчины быть не должно!) обязательно. Проводят его по той же схеме, что и у женщин.