Жировой гепатоз — это самостоятельный или вторичный патологический синдром, сопровождаемый избыточным накоплением жира в печеночных тканях на фоне приема медикаментов, употребления алкоголя или метаболических нарушений. Для лечения жирового гепатоза применяется комплексный подход, сочетающий эффективные лекарственные препараты, соблюдение диеты и действенные народные средства.
Основные принципы лечения
Жировой гепатоз — это болезнь, которая лечится преимущественно медикаментами. Терапия медикаментозными средствами направлена на устранение причины или фактора, провоцирующего накопление жира. Не менее важная роль отводится рациональному питанию и правильному образу жизни.
Лекарственные препараты, назначаемые при ожирении печени, направлены на снижение нагрузки на орган, а также уменьшение агрессивного воздействия внешних факторов. Основные лечебные мероприятия при ожирении печени:
- снижение резистентности тканей к инсулину;
- борьба с липидемией;
- применение гепатопротекровов;
- прием витаминно-антиоксидантных комплексов;
- нормализация гормонального фона в организме.
Для того чтобы вылечить жировой гепатоз печени необходимо нормализовать вес тела, так как в большинстве случаев патология развивается на фоне ожирения.
Нужно учитывать, что резкое похудение приводит к обострению заболевания.
Поэтому рекомендуется постепенное снижение веса, сочетающее низкокалорийную диету с регулярной физической активностью. Похудение проводится только под наблюдением врача.
Прогноз и профилактика
Профилактические мероприятия заключаются в ведении здорового образа с необходимыми физическими нагрузками, сбалансированное питание и отказ от алкоголя.
Крайне важно следить за своим весом, ИМТ должен быть в пределах 18,5–25. Пациентам с сахарным диабетом важно четко следовать врачебным инструкциям по контролю заболевания, внимательно следить за уровнем сахара и своевременно принимать препараты.
При своевременно начатом лечении прогноз для жизни благоприятный, трудоспособность, как правило, не нарушена, при развитии осложнении существует риск летального исхода.
Группы препаратов для лечения жирового гепатоза
Лекарственные препараты подбираются после проведения полного медицинского обследования. Дополнительно назначается ультразвуковое исследование, компьютерная томография и магнитно-резонансная томография печени. Терапия зависит от того, какие причины спровоцировали ожирение печени и какие симптомы патологии.
Нарушения в работе печени и поджелудочнойжелезы можно лечить следующими лекарственными препаратами:
- гепатопротекторы;
- препараты желчных кислот;
- препараты фолиевой кислоты;
- гормональные средства;
- лекарства с дезинтоксикационным действием;
- медикаменты из группы статинов и бигуанидов;
- препараты для борьбы с ожирением.
Такие лекарства помогают устранить неприятные признаки заболевания, предотвращают некротические процессы в печеночных тканях и борются с воспалениями. Медикаментозная терапия нормализуют функционирование печени, улучшают обмен веществ, уменьшают жировые отложения во всех внутренних органах.
Желчегонные средства
При лечении жирового гепатоза рекомендуется принимать таблетки, содержащие урсодезоксихолевую кислоту. Они тормозят синтез холестерина, нормализуют выработку и выведение желчи.
Эффективные желчегонные препараты:
- Урсосан
— содержит активные ингредиенты, которые обеззараживают ядовитую желчную кислоту, укрепляет защитный барьер клеточных мембран, понижает уровень холестерина. Урсосан борется с камнями и предотвращает их формирование, а также диффузные фибротические изменения паренхимы. - Урсолив
— нормализует состав, выработку и отток желчи, укрепляет клеточное строение гепатоцитов и снижает уровень сахара в кровотоке. - Урсофальк
— оказывает иммуномодулирующее и холиритическое воздействие. Относится к наиболее эффективным лекарствам, назначаемым при токсическом поражении органа.
Также при ожирении печени назначается Холудексан. Этот лекарственный препарат тормозит развитие склероза, борется с циррозом и предотвращает его дальнейшее развитие, останавливает отмирание гепатоцитов.
Применение гепатопротекторов
Терапия жирового гепатоза проводится с обязательным использованием гепатопротекторов. Такие медикаменты содержат эссенциальные фосфолипиды, которые относятся к структурным компонентам клеток печени. Основные гепатопротекторы:
- Эссенциале Форте
— препарат на основе экстракта соевых бобов, выпускается в форме капсул. При ожирении печени рекомендуется принимать по 2 капсулы трижды в сутки. - Фосфоглив
— укрепляет и регенерирует клеточные структуры гепатоцитов, нормализует липидный обмен и оказывает антиоксидантное действие. - Эссливер Форте
— используется с особой осторожностью, так как содержит витамины группы В, длительный прием которых может привести к гипервитаминозу.
При жировом гепатозе можно пить и другие гепатопротекторы — Гепатомакс, Фосфоглив Форте, Антралив, Фосфонциале, Гепагард, Эссенциале Н. При диагностировании ожирения печени эти лекарства предотвращают повреждение клеточных мембран гепатоцитов и ускоряют их естественное восстановление.
Аминокислотные препараты
Лекарственные препараты, содержащие аминокислоты, применяются в комплексном лечении жирового гепатоза печени. Они стимулируют синтез фосфолипидов, восстанавливают структуру гепатоцитов и оказывает желчегонное действие. Чаще всего такие медикаменты содержат таурин — аминокислоту, стимулирующую выведение токсических соединений из организма.
Распространенные аминокислотные препараты:
- Метионин
— повышает уровень аминокислот и понижает холестерин; - Гептрал
— укрепляет гепатоциты и защищает от дальнейшего разрушения; - Эспа-Липон
— нормализует жировой и углеводный обмен, борется со свободными радикалами; - Дибикор
— насыщает организм таурином, оказывает антиоксидантное и регенерирующее действие.
Аминокислотные препараты ускоряет очищение клеток печени, нормализуют функциональное состояние гепатоцитов, снижают холестерин и активизируют отток желчи. Такие средства могут дополнительно оказывать обезболивающее действие, купируя колики в области печени.
Лекарства для дезинтоксикации
Медикаментозные средства с дезинтоксикационным действием эффективно очищают клетки печени от токсических соединений, укрепляя их структуру и улучшая функционирование. Чаще всего при жировом гепатозе назначаются такие препараты:
- Полисорб
— эффективный энтеросорбент, который борется с ядовитыми продуктами распада, аллергенами, токсическими веществами; - Антраль
— применяется для лечения и профилактики воспалительных поражений печени; - Холосас
— сиро из ягод шиповника, содержащий повышенную концентрацию аскорбиновой кислоты и очищающий гепатоциты от шлаков.
Также к распространенным энтеросорбентам относятся Энтеросгель — действует против продуктов метаболизма и токсических веществ, Овесол — очищает печень и борется с застоем желчи, улучшая ее отток.
При лечении ожирения печени можно применять и другие препараты-энтеросорбенты — Атоксил, Полифепан, Тиосульфат натрия, активированный уголь.
С целью ускоренного выведения токсических веществ и предотвращения развития дисбактериоза назначаются дезинтоксикационные растворы для очищающих клизм. Чаще всего используются Нормазе или Дуфалак.
Классификация и стадии развития
В российской клинической практике используется рабочая классификация по системе Брюнта, подразделяющая гепатоз в зависимости от степени, активности воспаления, степени фиброза.
По степени стеатоза:
- 0 степень:
патпроцесс начался, в паренхиме присутствуют жировые соединения микроскопического размера, но диагностировать заболевание невозможно, поскольку отсутствуют какие-либо симптомы, УЗИ-картина без изменений структуры, биохимический анализ крови в пределах физиологической нормы; - 1 степень:
характеризуется малыми размерами жировых очагов, стеатоз до 33%, скопления перерожденных гепатоцитов определяются визуально на УЗИ, клинические симптомы отсутствуют; - 2 степень:
жировому перерождению подвержены 33–66% гепатоцитов, инфильтрационные очаги многочисленные и отличаются многообразием размеров, также выявляются включения липидов внутри нормальных гепатоцитов. На УЗИ визуализируется неоднородная паренхима, ее размеры увеличены; - 3 степень:
подавляющее большинство клеток замещены липидами. Печень увеличена, наблюдается выраженная дисфункция, инфильтраты объемные и многочисленные, характер кистозный. Клинические проявления ярко выражены.
По степени неалкогольного стеатогепатита:
- I степень:
характерный стеатоз 1–2 степени, присутствует лобулярное воспаление в стадии рассеивания или минимальной инфильтрации, незначительная баллонная дистрофия, портальное воспаление отсутствует или незначительное; - II степень:
стеатоз любой выраженности, среднее портальное и лобулярное воспаление, незначительный персинусоидный фиброз; - III степень:
панцинарный стеатоз, активная баллонная дистрофия, активное лобулярное и портальное воспаление.
По течению фиброза:
- 1 степень:
очаговый или распространенный фиброз; - 2 степень:
перипортальный; - 3 степень:
мостовидный; - 4 степень:
цирроз печени.
Также выделяют острый и хронический процесс течения гепатоза. Острый развивается стремительно. Ведущим признаком выступает интоксикация, вызванная резким снижением функциональных способностей органа. Клетки печени быстро гибнут, провоцируя иктеричность кожи, гипертермию и рвоту. Лечение острой формы стационарное.
Препараты против ожирения
Важной частью терапии жирового гепатоза у мужчин и женщин считается снижение веса. Для этой цели применяются препараты, стимулирующие обмен веществ, ускоряющие обмен липидов, уменьшающие чувство голода. Препараты против ожирения тормозят усвоение калорий и их превращение в жировые клетки. Для нормализации веса применяются:
- Меридиа
— обеспечивает продолжительное чувство насыщения даже после небольших порций пищи и может применяться при сахарном диабете второго типа; - Метформин
— используется при ожирении на фоне сахарного диабета второго типа (при инсулиновой зависимости противопоказан); - Акомплиа
— воздействует непосредственно на точки головного мозга, «отвечающие» за голод и снижает потребность в еде; - Орлистат
— удерживает фермент липазу, тормозя поглощаемость жиров; - Сибутрамин
— уменьшает ощущение голода и задерживает усвояемость калорий.
Препараты для похудения назначаются не всегда — только в том случае, если соблюдение диеты и занятия спортом не принесли заметных результатов. Лучше не принимать такие медикаменты самостоятельно, они могут вызывать негативные побочные реакции.
Средства против ожирения нельзя принимать без консультации с врачом, так как они имеют множество противопоказаний — глаукома, артериальная гипертония, болезни простаты, неврологические расстройства и нарушения в работе щитовидной железы.
Гиполипидемические препараты
Гиполипидемические препараты назначаются для нормализации уровня холестерина в крови, а также соединения жирных кислот. Благодаря комплексу витаминов такие лекарства оказывают антиоксидантное действие, защищая печеночные клетки от свободных радикалов и токсических веществ.
- Хофитол
— растительный препарат на основе экстракта артишока, оказывающий желчегонный эффект; - Акарбоза
— устраняет сбои в липидном обмене, в том числе и при сахарном диабете; - Карсил
— эффективный гепатопротектор на основе вытяжки из расторопши, ускоряющий выведение токсических элементов из печеночных клеток; - Пантетин
— стимулирует процесс окисления жирных кислот; - Лецитин
— борется с жировыми отложениями в печени и предотвращает их повторное появление.
Применение гиполипидемических средств направлено на коррекцию работы печени, устранение неприятных симптомов гепатоза и факторов, приводящих к накоплению жира в гепатоцитах. Чаще всего они имеют в составе натуральные, органические компоненты, оказывающие комплексное действие — противовоспалительное, регенерирующее, желчегонное и антидепрессивное.
Жирная печень. Клиника. Диагностика. Профилактика
В организме человека одним из самых крупных жизненно важных непарных внутренних органов является печень. Масса ее составляет обычно 1200-1500 г. Печень располагается под диафрагмой в правом подреберье брюшной полости и состоит из двух долей: большой правой и малой левой, разделяющиеся сверху серповидной связкой, а снизу поперечной бороздой.
Главной функцией печени является переработка всего, что попадает в организм через желудочно-кишечный тракт (детоксикация организма), кроме того она отвечает за пополнение запасов гликогена (главного источника глюкозы), комплекса белков плазмы крови и желчи, необходимой для метаболизма и всасывания жиров. Под ее строгим контролем происходят накопление жизненно важных витаминов (A, D, E, K), распад гемоглобина и метаболизм железа. Она участвует также в защитных реакциях организма против микробов и чужеродных веществ, попавших извне.
Все эти процессы очень важны для правильного поддержания здорового состояния организма человека. Но что происходит с печенью, когда нарушается один из его процессов жизнедеятельности?
О жировом гепатозе на занятии школы здоровья «Активное долголетие» рассказала врач-терапевт высшей категории Уразбаева Гульжанат Сериковна.
Что такое жирная печень?
Жировая дистрофия печени (жировой гепатоз, стеатоз печени) – это избыточное отложение жира в гепатоцитах (клетках печени). Дословно с англоязычного термина «fatty liver» — жирная печень, которую используют во всем мире.
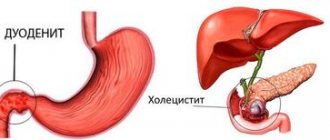
Жировой гепатоз принято разделять по причине возникновения: алкогольный стеатогепатит и неалкогольный стеатогепатит или стеатогепатоз, хотя проявления этих форм заболевания во многом сходны.
При обоих заболеваниях в клетках печени откладывается жир, но, поскольку причины у них разные, их разделяют. Одно бывает у людей, злоупотребляющих алкоголем, другое — у людей, потребляющих много еды и мало двигающихся. И сегодня можно говорить о самой настоящей эпидемии неалкогольной жировой болезни печени (НЖБП) в развитых странах. Она уже вышла на первое место среди болезней печени, потеснив и алкогольный вариант болезни, и хронический гепатит. Печень стремится избавиться от излишка жира и выделяет его в кровоток. В результате в сосудах образуются атеросклеротические бляшки, они сужаются, и всё это приводит к атеросклерозу, инфарктам и инсультам.
Причины, приводящие к жировой печени
Алкоголь, ожирение, сахарный диабет, гиперлипидемия, наследственные заболевания, метаболический синдром, а также некоторые лекарственные препараты, операции на желудочно-кишечный тракт. Перечисленные факторы могут сочетаться.
Что происходит в печени при жировом гепатозе?
В норме содержание жира в печени составляет 5%, при жировом гепатозе эта цифра может достигать до 50%.
Печень несет основную нагрузку по окислению жирных кислот, в результате которого организм пополняется запасами энергии. Алкоголь повреждает оболочку печеночных клеток и нарушает функцию ферментов, участвующих в транспорте и окислении жирных кислот. Это ведет к нарушению их нормального обмена и накоплению жира в клетке. При сахарном диабете 2-го типа (характерен для лиц среднего и пожилого возраста), ожирении и гиперлипидемии также нарушается соотношение между количеством жира, проникающего в печеночную клетку, и способностью клетки к его утилизации. Главная опасность этого состояния заключается в том, что избыточный жир под влиянием разнообразных факторов окисляется с образованием высокоактивных соединений, дополнительно повреждающих клетку. А это уже следующая стадия заболевания – гепатит, то есть воспаление печени. Прогрессирование воспаления ведет к гибели клеток печени (гепатоцитов), замещению их каркасной соединительной тканью, а в итоге – нарушению кровообращения в печени и развитию печеночной недостаточности, далее циррозу.
Жирная печень может привести к гепатиту, циррозу и даже раку.
Как проявляется болезнь?
Клинически жирная печень или гепатоз себя никак не проявляет. Обычно пациенты обращаются к врачу с чувством тяжести или тупой болью в правом подреберье, тошнотой, неприятным вкусом во рту. По собственным ощущениям пациенты считают, что у них болит печень. Но в печени болеть нечему, потому что там нет нервных окончаний, они имеются только в капсуле и желчевыводящих протоках. Обычно болезненные ощущения связаны с нарушением двигательной активности (дискинезией) желчевыводящих путей. У большинства же признаки жирной печени выявляются случайно при обследовании по какому-то другому поводу. Например, больному проводится ультразвуковое исследование (УЗИ) органов брюшной полости или он обращается к доктору по поводу какого-либо другого заболевания (ишемической болезни сердца, сахарного диабета и др.), а уже врач при обследовании выявляет нарушения структуры и функции печени.
Диагностика «жирной печени»
УЗИ, компьютерная и магнитно-резонансная томография, биохимический анализ крови. Но самый точный метод диагностики – биопсия печени. Под наркозом врач может взять малюсенький участок ткани печени, а затем изучить его под микроскопом.
Лечение «жирной печени»
В первую очередь необходимо исключить или уменьшить действие фактора, который привел к отложению жира в печени. Больные сахарным диабетом и гиперлипидемией должны наблюдаться совместно эндокринологом и кардиологом соответственно. В лечении практически всегда назначаются гепатопротекторы – препараты защищающие и поддерживающие клетки печени, а также желчегонные травы, антиоксиданты, витамины и другие лекарства.
Всем пациентам требуется соблюдение диеты с низким содержанием жиров, а также достаточная ежедневная физическая активность.
Только опытный врач может установить, чем вызваны изменения печени у конкретного больного и насколько они выражены. Если у вас возникли какие-то подозрения – обратитесь за консультацией к гастроэнтерологу или гепатологу.
В большинстве случаев ожирение печени полностью обратимо при условии ликвидации причин, ведущих к его формированию.
Профилактика «жирной печени»
Для того чтобы печень могла полноценно работать и выполнять свои функции, о ней следует правильно заботиться и проводить ряд профилактических мероприятий:
1. Прежде всего необходимо исключить или уменьшить факторы, которые способствовали заболеванию, начать вести здоровый образ жизни.
2. Здоровое питание
. Учитывая, что печень преобразует всю потребляемую нами пищу в энергию, следует включить в свой рацион питания максимальное количество свежих фруктов и овощей, содержащих много питательных веществ и мало калорий. Для печени полезнее всего клетчатка: блюда из круп, хлеб из цельного зерна, свежие растительные продукты. В качестве профилактической меры разгрузки органа диетологи рекомендуют стол № 5, исключающий солёную, острую, кислую, копчёную и жареную пищу.
3. Соблюдение санитарно-гигиенических правил
: тщательно мыть руки после туалета и перед едой, а также промывать проточной водой фрукты, овощи и т.д. Это способствует и защите организма от паразитов.
4. Правильный приём медикаментов
. Медикаментозную терапию следует проводить строго по назначению врача. Злоупотребление таблетками и лекарствами в любой форме выпуска (свечи, капсулы, настойки и др.) в сочетании могут оказать большую нагрузку на печень, вследствие чего в её клетках скапливается лишний жир. Выбирая препараты, следует остановиться на тех, где указано, что лекарство полностью выводится из организма. Не следует совмещать лекарства и алкоголь.
4. Приём гепатопротекторов
. Для профилактической защиты печёночных тканей применяются препараты — гепатопротекторы, способные положительно влиять на гепатоциты. Такие защитные препараты применяются во время возрастания нагрузки на печень, например, такой, как приём антибиотиков, диеты, направленной на быстрое снижение веса, длительное потребление алкоголя и т.д.
5. Поддержание здоровой массы тела
. Больше двигаться и меньше есть. Причиной накопления жира в печени и, как следствие, возникновения безалкогольной жировой болезни органа может стать избыточный вес в результате малоподвижного образа жизни и злоупотребления вредной пищи. Недавно учёными было доказано, что уже четырёхнедельное сидение на фастфуде приводит к заболеванию. Это было доказано в эксперименте на здоровых студентах-добровольцах. Причём первые признаки поражения печени и увеличения содержания в ней жира стали появляться уже после первой недели питания фастфудом.
6. Регулярные физические нагрузки
. Ежедневная физическая нагрузка и регулярные занятия спортом, необходимы для разгрузки печени (ходьба, плавание), а также поможет контролировать собственный вес в пределах нормы. Снижать вес необходимо постепенно (не более 400-500 г в неделю).
6. Осторожное обращение с токсическими веществами
. Следует ограничить прямой контакт с токсинами, содержащимися в инсектицидах и средствах бытовой химии. При использовании чистящих средств и бытовых спреев необходимо обеспечить хорошую вентиляцию помещения, использовать защитные резиновые перчатки и повязку на лицо.
7. Ограничение потребления алкоголя и никотина
. Злоупотребление спиртными напитками может стать причиной развития воспаления печени, приводящего к циррозу. Никотин также расщепляется и выводится с помощью печени. Чем больше ядов приходится нейтрализовать органу, тем быстрее он разрушается.
Заболевания печени намного легче предотвратить, чем потом вылечить!
Центр формирования здорового образа жизни БМЦ УДП РК
Применение ферментов и витаминов
Для устранения избытков жира в печени, восстановления здоровья и полноценного функционирования органа применяются ферменты. К ним относятся Панзинорм Форте, Дигестал и Фестал.
Они содержат ферменты желчи и панкреатин — это компоненты нормализуют работу желудочно-кишечного тракта, нарушенную печеночным ожирением.
Вспомогательным способом лечения жирового гепатоза является прием поливитаминных комплексов. Их нужно принимать не чаще 1 раза в 6 месяцев.
Витамины подбирает только врач с учетом индивидуальных особенностей организма — это может быть Витрум, Биомакс, Компливит. Желательно подбирать такие комплексы, которые кроме витаминов содержат жизненно важные микро- и макроэлементы и аминокислоты. Дополнительно с витаминами при жировом гепатозе могут назначаться препараты биотина и селена, а также биологически активные добавки растительного происхождения. К наиболее распространенным относятся капсулы или порошки артишока, овса или расторопши.
Чем грозит ожирение органа?
При постановке диагноза необходимо сразу же приступать к лечению жирового гепатоза и соблюдению вышеуказанных правил. Если не лечить болезнь, злоупотреблять вредными привычками, не вести правильный образ жизни и переедать, то патология преобразуется в фиброз, после чего в цирроз. Способно произойти уплотнение печени с рубцеванием нормальных клеток, образование печеночной недостаточности, онкология. Последствия у 30% пациентов с ожирением — формирование гепатита. Заболевания печени приводит к снижению иммунитета, расстройству гормонального фона, отравлению организма.
Если специалист диагностировал жировой гепатоз необходимо делать все возможное для его устранения. Подойти комплексно к лечению, использовать назначенные медикаментозные средства, соблюдать диету, производить физкультуру. Для полноценного возобновления печени понадобится несколько месяцев усиленной терапии.
Средства растительного происхождения
Лечение жирового гепатоза может проводиться эффективными и безопасными препаратами растительного происхождения, а также народными средствами — различными отварами, настоями и настойками.
Среди лекарств с органическим составом чаще всего применяются Гепабене, Тыквеол, Карсил, Галстена.
Необходимо помнить, что несмотря на натуральность компонентов, растительные гепатопротекторы имеют ряд противопоказаний. Поэтому их нельзя принимать без консультации с врачом.
Популярные народные рецепты от жирового гепатоза:
- Шиповник — 100 г ягод нужно залить 4 стаканами крутого кипятка, накрыть и оставить для настаивания на 8-10 часов. Готовый настой принимать по стакану трижды в сутки.
- Ягоды шиповника и кукурузные рыльца — 2 столовые ложки измельченного сырья нужно залить 1 л горячей воды и оставить для настаивания на 8-10 часов. Принимать по 200 мл 3-4 раза в день.
- Кедровые орешки — при жировом гепатозе полезно съедать по чайной ложке орешков каждое утро, натощак.
Также фитотерапия рекомендует каждый день употреблять по ½ стакана любых сухофруктов, пить свежевыжатый морковный фреш и зеленый чай с добавлением листиков перечной мяты.
При каких симптомах нужно начинать медикаментозное лечение
Жировой гепатоз на ранних стадиях может протекать практически бессимптомно. Нарушения функции органа прогрессируют по мере накопления избытка жиров, развития воспаления и фиброза. Обратиться к врачу необходимо при появлении следующих симптомов:
- тянущих болей и дискомфорта в области правого подреберья;
- тошноты;
- горечи во рту;
- отрыжки и изжоги;
- общей слабости.
Поставить точный диагноз и при необходимости подобрать лекарства от жирового гепатоза может только врач после комплексной диагностики.
Диета при жировом гепатозе печени
Диета — это обязательный элемент в комплексном лечении жирового гепатоза печени. В основе питания — низкокалорийные продукты с минимальным гликемическим индексом.
| Разрешенные продукты | Запрещенные продукты |
| Диетические сорта рыбы и мяса | Жирная свинина, баранина |
| Индейка, курица | Гусь, утка |
| Вчерашний хлеб и выпечка из ржаной муки | Свежая выпечка из пшеничной муки |
| Кисломолочная продукция | Кисломолочная продукция с высокой жирностью |
| Овощи, фрукты и ягоды кроме запрещенных | Лук, чеснок, помидоры, редис, редька и щавель |
| Крупы | Макаронные изделия |
| Мармелад, пастила, мед | Шоколад, конфеты, торты, пирожные |
Примерное меню можно брать из диеты №5 по Певзнеру. Оно включает в себя крупяные и овощные супы, каши, мясо и птицу без кожицы и жира. Несколько раз в неделю можно употреблять сельдь (вымоченную), черную икру, куриные яйца.
Несколько слов о жировом гепатозе
Жировой гепатоз — это одно из самых распространенных заболеваний печени, вызывающих нарушение ее полноценной работы. При отсутствии своевременного лечения болезнь приводит к развитию фиброза, а затем и цирроза.
При гепатозе применяется комплексный подход, сочетающий в себе прием лекарственных препаратов нескольких категорий, витаминных комплексов и биологически активных добавок. Повысить эффективность медикаментозной терапии поможет соблюдение специальной диеты и применение натуральных средств народной медицины.
Тактика лечения пациентов с НАЖБ и метаболическим синдромом при гепатите С
При выявлении у пациентов с HCV сопутствующего поражения печени в результате метаболического синдрома (неалкогольная жировая болезнь печени — стеатоз) необходимо провести дополнительное обследование на показатели обменных и гормональных нарушений, характерных для этого заболевания.
Рекомендуется для оценки степени поражения печени использовать исследование крови – Фибромакс, которое дает возможность оценить отдельно степень поражения печени вирусом и отдельно метаболическим синдромом.
Тактика лечения зависит от степени поражения печени в целом, и отдельно каждым повреждающим фактором. Лечение противовирусными препаратами может быть назначено сразу, а дальнейшее лечение метаболического синдрома после получения УВО.
Если степень поражения печени вирусом значительно меньше, чем метаболическим синдромом, возможно начинать противовирусную терапию после лечения метаболического синдрома.
В случаях наличия сопутствующих заболеваний печени необходимо ставить целью лечения не только получение УВО, но и сохранение и восстановление печени, пострадавшей от других патологических факторов.
Важнейшей составляющей успешного лечения НАЖБП и жирового гепатоза является правильное питание.
вверх