Панкреатит – воспалительный процесс поджелудочной железы, который иногда осложняется некротическими явлениями. Может протекать как в острой, так и в хронической форме. Так как значение поджелудочной железы для процесса пищеварения очень велико, то нарушение её функции способно вызвать резкое снижение качества жизни, ухудшение пищеварения и сбои метаболизма в организме.
Воспаляться может весь орган или его отдельные части, а в случаях, требующих экстренной помощи, начинается распад ткани, который становится причиной нагноений и абсцессов.
Причины
Среди причин, которые вызывают панкреатит чаще других, можно выделить такие:
- злоупотребление алкогольными напитками;
- желчнокаменная болезнь и другие болезни желчного пузыря;
- хирургическое вмешательство в области желудка или желчевыводящих путей;
- язва;
- травма брюшной полости;
- употребление отельных тяжёлых медицинских препаратов;
- инфекционные явления (гепатиты, вызванные вирусом, эндемический паротит и пр.);
- паразитарные инфекции;
- врождённые нарушения протока поджелудочной;
- дисбаланс эндокринной системы;
- сбой обмена веществ;
- генетическая предрасположенность.
Симптомы
Симптоматика зависит от того, какая форма панкреатита наблюдается у больного.
Острая форма заболевания
При острой форме воспалительный процесс развивается быстро с резким ухудшением состояния человека. Высок риск необратимых анатомических и функциональных изменений в органе, а при несвоевременной помощи возможен летальный исход. Проток в двенадцатиперстную кишку становится суженым настолько, что раствор ферментов не может выйти и остаётся внутри поджелудочной железы, разрушая её эпителий изнутри. Из-за повреждения клеток возникает отёк, который ещё больше усугубляет состояние.
При остром панкреатите больной ощущает периодическую или постоянную острую боль в левом подреберье, которая бывает опоясывающей или резкой. После спиртного или жирной пищи болевые ощущения становятся сильнее и присоединяются такие симптомы:
- боль в животе, под лопаткой, или в спине;
- мучительная продолжительная икота;
- тяжесть в животе;
- изжога, тошнота и рвота с частицами непереваренной пищи, а через некоторое время – с включениями желчи;
- метеоризм;
- желтушность кожи;
- жидкий стул.
От сильного болевого синдрома может появиться лихорадка, проступить холодный пот, произойти учащение сердцебиения. Нередко это сопровождается скачками давления, одышкой, затвердением мышц живота. Иногда боль так невыносима, что больной теряет сознание.
При подобных симптомах следует срочно вызывать скорую помощь, так как состояние пациента усугубляется с каждой минутой.
Хроническая форма заболевания
Симптомы, возникающие при хронической форме, не так болезненны, но доставляют огромное количество неприятных ощущений и не менее негативно влияют на организм:
- после приёма жирной, острой или копчёной пищи, кофе или горького шоколада через четверть часа появляются боли, продолжающиеся от часа до суток;
- лицо приобретает желтоватый или сероватый оттенок;
- в области талии и поясницы кожные покровы становятся синеватыми;
- частая отрыжка после еды;
- наличие желтоватого налёта на языке;
- запоры или диарея с беловатыми включениями непереваренной жирной пищи;
- значительная потеря веса;
- стабильное ухудшение аппетита;
- сухость и шелушение кожи, а также ломкость ногтей, напоминающие проявления авитаминоза.
Что такое панкреатит?
Панкреатит — это воспаление поджелудочной железы.
Панкреатитом называют целую группу заболеваний и недугов, которые возникают вследствие воспаления поджелудочной железы или нарушения функционирования поджелудочной железы.
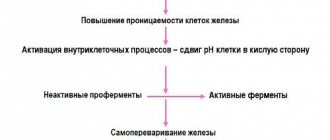
При заболевании панкреатит в поджелудочной железе начинает происходить процесс, при котором ферменты, выделяемые железой, не выбрасываются в двенадцатиперстную кишку, а активизируются в самой железе и начинают разрушать её, то есть происходит самопереваривание.
Ферменты и токсины, которые выделяются при этом процессе, выбрасываются в кровь и могут нанести серьезный вред другим органам, таким, как мозг, лёгкие, сердце, почки и печень.
К какому врачу идти
При хронической форме панкреатита первые приступы могут быть очень сильными, но с течением времени их интенсивность ослабевает. Постоянный дискомфорт заставляет задуматься, что делать и к кому обращаться для диагностики и лечения.
В первую очередь следует обратиться к терапевту, который выслушает жалобы и направит пациента к гастроэнтерологу. Как правило, этот врач проводит обширное обследование для подтверждения предположительного диагноза. В ходе диагностики может понадобиться встреча с диетологом и эндокринологом.
В ходе обследования при панкреатите проводятся такие анализы:
- общеклинические анализы крови, кала и мочи;
- биохимические показатели крови;
- УЗИ и рентген органов брюшной полости;
- эзофагогастродуоденоскопия (ЭГДС);
- холангиопанкреатография;
- эндоскопия;
- МРТ и/или КТ поджелудочной железы;
- гастроскопия поджелудочной.
Лечение
После детального обследования лечащий врач назначает курс лечения панкреатита, состоящий из многих составляющих:
- медикаментозная терапия, в которую включены спазмолитики, М-холинолитики и Н2-блокаторы;
- антиферментные препараты для остановки процессов, разрушающих железу – цитостатики и блокаторы протонной помпы;
- панкреатические ферменты;
- лекарства для нормализации кислотно-щелочного баланса;
- витаминотерапия комплексными препаратами с включением липоевой кислоты и кокарбоксилазы;
- оральные прокинетики.
При сильных приступах панкреатита необходимо соблюдать режим отдыха и покоя. Для нормализации пищеварения и общего состояния пациента проводится питание через капельницу с введением электролитов и незаменимых аминокислот.
Важное место занимает диетическое питание по особой диете Певзнера – диете №5. В момент реабилитации хорошие результаты показывает санаторное лечение.
Острый панкреатит лечат исключительно в условиях стационара. Если случай запущенный и не поддаётся терапии, то хирург проводит панкрэктомию – хирургическое лечение панкреатита, после которого предстоит длительное восстановление и пожизненная диета.
Консультации с врачом онлайн Забота о здоровье это жизненный приоритет у каждого. Общайтесь с врачами онлайн и получайте квалифицированную помощь, не выходя из дома. Попробовать
Обратите внимание! Информация на этой странице представлена для ознакомления. Для назначения лечения необходимо обратиться к врачу.
Хронический панкреатит
В популяционных исследованиях было отмечено, что мужчины заболевают хроническим панкреатитом чаще, чем женщины. Доля алкогольного панкреатита возросла с 40 до 75%. Данная причина развития хронического панкреатита чаще встречается среди мужчин. Регистрируется также рост заболеваемости раком поджелудочной железы, который развивается на фоне хронического панкреатита.
Как известно сахарный диабет становится буквально болезнью века. При этом накапливается все больше фактов о связи хронического панкреатита с сахарным диабетом. Хроническое воспаление и рубцевание (замещение ткани железы соединительной тканью) в поджелудочной железе ведёт к нарушению продукции адекватного количества пищеварительных ферментов (амилаза, липаза), необходимых для переваривания пищи. Помимо этого снижается продукция инсулина, что может вызвать развитие сахарного диабета.
Причины хронического панкреатита Основной причиной хронического панкреатита так же, как и острого, является злоупотребление алкоголем. К другим причинам относят:
- Высокое содержание кальция в крови (гиперкальциемия);
- Врождённые аномалии поджелудочной железы;
- Муковисцидоз (наследственное заболевание желез внутренней секреции, характеризующееся, в первую очередь, поражением ЖКТ и органов дыхания);
- Высокое содержание триглицеридов в крови (гипертриглицеридемия);
- Применение некоторых лекарственных средств (гормональные препараты (эстрогенсодержащие средства, кортикостероиды), тиазидные диуретики (гипотиазид) и азатиоприн);
- Длительное затруднение оттока сока поджелудочной железы, содержащего пищеварительные ферменты, в результате рубцовых изменений в области большого сосочка двенадцатиперстной кишки (место расположения соустья протока поджелудочной железы и общего желчного протока) или закупорки желчными камнями;
- Аутоиммунное поражение поджелудочной железы — при данной патологии иммунная система реагирует на структуры собственных тканей поджелудочной железы, как на чужеродные.
Также может наблюдаться наследственный панкреатит, развившийся в результате генетических мутаций. В некоторых случаях причину хронического панкреатита установить не удаётся, такие панкреатиты называют идиопатическими.
Симптомы хронического панкреатита Хроническое воспаление поджелудочной железы может приводить к повреждению как самой железы, так и смежных тканей. Однако могут пройти годы, прежде чем появятся клинические проявления заболевания (симптомы). Существует некоторая часть пациентов, больных хроническим панкреатитом, которые не отмечают у себя каких-либо выраженных симптомов заболевания, однако, большинство людей, страдающих данным заболеванием, наблюдают у себя периодические приступы болей в животе, которые могут быть достаточно сильно выраженными. Иногда боль может носить постоянный характер. Помимо боли при хроническом панкреатите могут беспокоить следующие симптомы:
- Чувство тошноты и рвота;
- Повышение температуры тела;
- Потеря веса, даже при сохранении аппетита и регулярном приёме пищи;
- Жирный и зловонный стул (стеаторея), возникающий в результате нарушения переваривания жиров.
- Диагностика хронического панкреатита
Если пациент отмечает длительно сохраняющиеся боли в верхней части живота (особенно при хроническом употреблении алкоголя), то следует обратиться к врачу для исключения хронического панкреатита или других заболеваний.
Врач назначает проведение диагностических процедур, к основным из которых относят:
- Исследование крови;
- Общий анализ кала;
- Ультразвуковое исследование (УЗИ).
В пользу хронического панкреатита свидетельствуют изменение размеров и уплотнение ткани поджелудочной железы. К ультразвуковым методам диагностики также относиться проведение эндоскопического ультрасонографического исследования (ЭндоУЗИ). При проведении данного исследования используется эндоскоп с ультразвуковым датчиком на свободном конце. Ультразвуковой датчик, введённый таким образом, позволяет получить более детальное изображение желудочно-кишечного тракта и поджелудочной железы.
- Компьютерная мультиспиральная томография (МСКТ)
Данный метод исследования основан на получении послойного рентгеновского изображения тела человека с их последующей обработкой на компьютере. В ходе проведения этого исследования пациент лежит на специальном столе, а сам аппарат двигается вдоль тела, выполняя множество снимков. КТ позволяет относительно детально определить структуру поджелудочной железы и смежных тканей.
- Магнитно-резонансная томография (МРТ)
По методике выполнения МРТ схожа с КТ, но в её основе лежит не использование рентгеновских лучей, а эффект магнитно-ядерного резонанса.
- Рентгенологическое исследование желчных путей и поджелудочной железы
Исследование называется эндоскопической ретроградной панкреатохолангиографией (ЭРПХГ) и заключается во введении рентгеноконтрастного вещества (вещества, хорошо определяющегося на рентгенограммах) с помощью тонкой пластиковой трубки под контролем эндоскопа (оптического гибкого инструмента) в большой сосочек двенадцатиперстной кишки (место впадения общего желчного протока и протока поджелудочной железы). Этот метод диагностики позволяет получить рентгенографическое изображение протока поджелудочной железы и общего желчного протока, определить их повреждение или сужение. ЭРПХГ является относительно опасным методом диагностики так, как может спровоцировать обострение панкреатита.
- Исследование способности поджелудочной железы вырабатывать пищеварительные ферменты.
При наличии нарушений в процессе переваривании пищи и потери веса врач может назначить проведение специальных тестов, оценивающих функцию поджелудочной железы. Данные диагностические тесты заключаются во введении специальных раздражителей, стимулирующих продукцию различных ферментов поджелудочной железой, с их последующим количественным определением.
Лечение хронического панкреатита Основными целями лечения хронического панкреатита служат устранение причины развития панкреатита (например, прекращение употребления алкоголя), контроль (уменьшение) боли и улучшение переваривания пищи. При хроническом панкреатите, вызванным употреблением алкоголя, отказ от его употребления является самым важным шагом в лечении заболевания. На ранних стадиях заболевания даже только один отказ от употребления алкоголя может привести к облегчению даже выраженной боли. Дальнейшее же употребление алкоголя при хроническом панкреатите ведёт к прогрессированию заболевания и значительному увеличению риска развития осложнений и смерти. В отличие от острого панкреатита, при котором боль часто исчезает в течение нескольких дней или недели, боль при хроническом панкреатите может беспокоить более длительное время. В некоторых случаях боль может уменьшиться при назначении ферментных препаратов, что снижает нагрузку на поджелудочную железу и может уменьшать боль. Для улучшения переваривания пищи прибегают к назначению ферментных препаратов. Смысл данного вида лечения заключается в дополнительном введении недостающих ферментов, что необходимо для переваривания пищи и восстановления нормального веса тела. Ферментные препараты следует принимать непосредственно перед или во время еды. Также в лечении важно соблюдать некоторые диетические особенности (пищу следует принимать небольшими порциями, еда не должна быть жирной) для уменьшения нагрузки на поджелудочную железу.
Профилактика хронического панкреатита Несмотря на то, что развитие панкреатита не всегда можно предотвратить, всё же существует ряд мер, позволяющих снизить риск возникновения данного заболевания:
- незлоупотребление алкоголем -повышенное потребление алкогольных напитков является основной причиной хронического панкреатита и провоцирующим фактором обострений панкреатита;
- прекращение табакокурения — курение табака повышает риск возникновения панкреатита, особенно в сочетании с алкоголем;
- ограничение употребления жирной пищи — приём жирной пищи ведёт к повышению уровня жиров в крови.