Реабилитация после операций на желудке
Оперативное вмешательство при лечении заболеваний желудка и 12-ти перстной кишки остается доминирующим методом лечения на данный момент. Чаще всего операция требуется при осложнениях язвенной болезни. Например таких как внутреннее кровотечение, прободение язвы. Так же хирургическое вмешательство необходимо при неэффективном консервативном лечении длительное время. А самое важное в этом то, что реабилитация после операций на желудке часто необходима для восстановления не только непосредственно желудку, но и многим сопутствующим органам и системам.
Но к сожалению, подобные вмешательства нередко не приносят облегчения больным. Более того, иногда последствия вмешательств могут быть более тяжелые, чем непосредственно само заболевание. Поэтому вопрос профилактики постоперационных осложнений становится ключевым.
Особенности восстановительного периода
Заживление после операции может длиться дольше чем при других заболеваниях…
После проведенной операции пациенты могут ощущать слабость и другие болезненные симптомы на протяжении 2 — 3 недель. Наблюдается тяжесть и распирание в подложечной области после еды. Так же могут быть затруднения с приемом пищи. После глубокой резекции человек редко может принять за один раз более 200 — 300 мл жидкой пищи. Так же после любого вида операций на ЖКТ у больного могут появиться сопутствующие функциональные нарушения. Например, такие как эзофагит, гастрит, нарушение моторики желудка. Изменяется функциональное состояние печени. В связи с большим количеством осложнений пациент может оставаться нетрудоспособным еще долгое время после операции.
Целями медицинской реабилитации после операций на желудке становятся два ключевых аспекта. Первый аспект — предупреждение послеоперационных расстройств. Второй — максимальное восстановление трудоспособности пациента.
Физические и природные факторы реабилитации
Реабилитация после операций на желудке должна проходить комплексно и иметь последовательный характер. Так как терапевтическое воздействие дает результат только в совокупности и сочетаемости факторов, как физических, так и природных. Ключевыми компонентами восстановительного лечения являются минеральные воды, грязевые аппликации, лечебная физкультура и массаж.
- Минеральные воды — позволяют снизить секреторную функцию желудка, а именно кислотность. Так же они улучшают моторную функцию, способствуют нормализации работы печени и поджелудочной железы. Рекомендуются углекислые, гидрокарбонатные натриево-калиевые воды. Например такие как «Ессентуки 4», «Московская», «Смирновская».
- Грязевые аппликации — так же способствуют нормализации моторной функции желудка. Наилучший эффект лечебные грязи оказывают на 3 — 4 неделе после оперативного вмешательства.
- Лечебная физкультура — целое медицинское направление, которое заслуживает того чтобы быть рассмотренным отдельно. Тем не менее, укажем ключевые положительные моменты, которые нам дает ЛФК. Лечебная физкультура оказывает общетонизирующее воздействие, способствует укреплению мышц брюшного пресса. Что в свою очередь приводит к ликвидации запоров, ускорению заживления послеоперационного рубца.
Материал и методы
Мы располагаем непосредственными результатами лечения 646 больных ПЯ желудка и двенадцатиперстной кишки, находившихся в клинике за период 2004—2013 гг. 86,6% больных были доставлены в первые 4 ч от начала заболевания, что связано с выраженностью боли в животе. 90,6% больных были оперированы в течение первых 2—4 ч от момента госпитализации. Из оперативных способов лечения явно преобладало простое ушивание перфоративного отверстия — у 358 (55,5%) больных, остальным выполняли ваготомию различных видов — у 215 (33,3%), резекцию желудка — у 73 (11,2%) больных.
Основные этапы проведения ЛФК в восстановительный период
- В силу особенностей операции на желудке усиленное дыхание может вызывать боль в первые дни после операции. Поэтому дыхание в эти дни должно быть преимущественно грудным. Особой потребности в усиленном или углубленном дыхании в настоящий момент нет.
- На третий день после операции можно подключить легкий массаж, растирания грудной клетки. Начиная с 4 — 5 дня подключаются общетонизирующие и укрепляющие упражнения. Сидеть на кровати со спущенными вниз ногами можно так же начиная с 4 — 5 дня.
- Полноценные занятия ЛФК можно проводить с 9 — 10 дня после операции. Акцент делается на восстановлении диафрагмального дыхания. Так же в комплекс занятий включаются упражнения на укрепление мышц брюшного пресса. Продолжительность занятий не более 20-25 минут.
Восстановительные мероприятия на госпитальном этапе
Теперь более подробно рассмотрим комплекс мероприятий на каждом этапе послеоперационного восстановления. Начнем с раннего, госпитального этапа. Помимо уже указанных подходов лечебной физкультуры и дыхательной гимнастики на госпитальном этапе не менее важны другие элементы. Например — лечебное питание.
Кормить обычной пищей больных начинают на 4 — 5 день после операции. Характер приема пищи — дробный. Можно пить некрепкий чай, съесть 1 — 2 сырых яйца. Разрешается принимать продукты богатые белком, мясные и рыбные блюда, овощные и фруктовые пюре. С 3 — 4 дня можно подключать минеральную воду низкой минерализации. На этом этапе минеральная вода способствует снижению отека слизистой желудка, нормализует работу печени и поджелудочной железы.
В остальном, в период пребывания в стационаре основную роль играет медикаментозное сопровождение. В зависимости от состояния больного можно получить психолога, аутогенную тренировку. Следующим этапом является санаторно-курортное лечение.
Восстановительные мероприятия на санаторно-курортном этапе
Реабилитация после операций на желудке в санатории может начинаться со 2 — 3 недели. Стоит отметить, что специальных учреждений и санаториев гастроэнтерологического профиля достаточно во многих регионах. Направлять на санаторно-курортное лечение можно больных только после нормализации всех показателей, полного заживления послеоперационной раны без осложнений.
Комплекс реабилитационных мероприятий в санатории включает в себя:
- лечебное и диетическое питание
- санаторный режим
- питьевые минеральные воды
- грязе — и бальнеолечение
- физиотерапевтические процедуры
- лечебную гимнастику и массаж
Санаторно-курортное лечение начинается с назначения минеральных вод. Минеральные воды способствуют снижению воспалительных процессов в желудке, улучшают секреторную функцию. Применение минеральных вод практически не имеет ограничений и противопоказаний.
Так же помимо внутреннего применения минеральных вод активно назначаются лечебные ванны. Рекомендуют к назначению хлоридные, натриевые, йодобромные ванны. В целом, ванны любого химического состава действуют однонаправленно. Они способствуют улучшению общего состояния, нормализации мышечного тонуса, кислородного обмена. Так же можно чередовать прием лечебных ванн с грязелечением.
Физиотерапевтические процедуры так же назначаются на этапе санаторно-курортного лечения. Но при этом необходимо учитывать фактор адаптации на курорте. Как правило организм адаптируется в течении 3 — 4 дней минимум, особенно при переезде в другой регион. В эти дни назначение тяжелых физиотерапевтических процедур не рекомендуется.А так же, физиотерапия не рекомендуется в течении 10 — 14 дней после операции в принципе. И если поездка в санаторий происходит сразу после выписки из стационара, то физиолечение назначается в последующие дни или уже на этапе поликлинической реабилитации.
Оперативное и консервативное лечение гигантских язв желудка
звенные поражения желудка являются не только медицинской, но и социальной проблемой в связи с широкой распространенностью заболевания и высокой стоимостью лечения. В отношении гигантских язв желудка (ГЯЖ) до сих пор не определен подход к выбору лечения (хирургическое или консервативное) [1], а также отсутствуют результаты длительных наблюдений за больными после различных видов лечения [3].
Материалы и методы
С целью разработки тактики лечения и критериев прогнозирования эффективности различных подходов к лечению ГЯЖ мы в течение 10 лет (1985-1994 гг.) в лечебных отделениях ГВКГ им. Н.Н. Бурденко комплексно обследовали и наблюдали 223 больных с данной патологией. Наличие ГЯЖ у всех больных подтверждалось при фиброгастроскопии, злокачественный характер изъязвлений был исключен на основании результатов многократной биопсии и длительного наблюдения (в течение 2-9 лет). Все пациенты проходили тщательное обследование с использованием клинических, инструментальных и лабораторных методов, в том числе фракционного исследования желудочного содержимого и рН-метрии. Контрольную фиброгастроскопию проводили через 2-4-6 нед от начала лечения и спустя 1, 6 и 12 мес после заживления язвы. Соотношение мужчин и женщин было 27:1, больные старше 60 лет составляли 47%.
Результаты
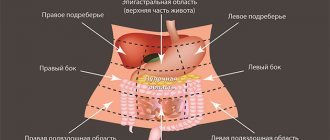
У 187 (83,8%) больных язвы желудка были диаметром до 5,1 см, у 25 (11,2%) пациентов — более 6,1 см. Распределение ГЯЖ и их локализация представлены в табл. 1. Чаще всего ГЯЖ локализовались в теле желудка — у 149 (66,8%) больных. За анализируемый период 32 больным были выполнены операции по поводу ГЯЖ. Показания к операции, их объем и сроки проведения оперативного лечения от момента диагностирования ГЯЖ представлены в табл. 2. Даже при оказании хирургической помощи по неотложным показаниям (развитие опасных для жизни осложнений — кровотечений, перфораций) — объем операции был достаточно большим (от резекции желудка до гастрэктомии). Все резекции желудка по Бильрот I также были выполнены при ургентных состояниях. Сроки проведения хирургического лечения по поводу развившихся осложнений составляли от 1 до 4 сут. Основными показаниями к выполнению оперативного вмешательства в 56,3% случаев были развившиеся осложнения, что вынуждало выполнять достаточно объемные и калечащие оперативные вмешательства. При выборе тактики хирургического лечения руководствовались результатами эндоскопических и морфологических исследований биоптатов, не позволявшими при первичном обследовании пациента однозначно судить об отсутствии озлокачествления язвы. Средняя длительность лечения больных с ГЯЖ после оперативного вмешательства составила 43,8±9,6 дня. Консервативное лечение ГЯЖ при отсутствии осложнений проводилось согласно общим принципам: щадящая физическая нагрузка, ограничение механически и химически раздражающей пищи в течение 2 нед. В первые дни недели при наличии болевого синдрома применяли селективные блокаторы М1-холинорецепторов (гастроцепин) или инъекционные формы Н2-блокаторов (кваметол и нейтроном) до момента стихания боли и длительно действующие антацидные средства (алмагель и маалокс). После исчезновения болей (обычно на 2-3-й день) или при их малой интенсивности при поступлении больных лечили таблетированными блокаторами секреции. Так, с 1992 г. применяли Н2-блокаторы второго и третьего поколений (ранитидин, зантак, ранисан и фамотидин), обеспечивающие при двукратном применении в течение суток необходимый лечебный эффект. Первую контрольную гастроскопию проводили через 10-14 дней после первичной. При получении однозначного заключения морфологов о доброкачественной природе ГЯЖ очередную контрольную гастроскопию проводили с интервалом 2 нед. При заключительной фиброгастроскопии (констатирующей заживление язвы) также брали биоптаты из рубца на месте язвенного дефекта. Основное лечение дополнялось физиотерапевтическими процедурами только после получения результатов повторного гистологического исследования биоптатов. Средние сроки заживления ГЯЖ составили 38,6±4,3 дня. У 99 больных ГЯЖ течение болезни было осложнено кровотечением, 84 из них были помещены в отделение интенсивной терапии и реанимации. В табл. 3 представлены данные о показаниях к помещению больных в палату интенсивной терапии. Для остановки кровотечения использовались общие мероприятия — постельный режим, голод, холод на область живота, прием внутрь мелко дробленого льда (у 100% пациентов); мероприятия интенсивной терапии — внутривенное введение 5% раствора аминокапроновой кислоты по 200 мл на инфузию капельно, общий объем до 400-550 мл/сут, введение свежезамороженной плазмы по 2 дозы на инфузию 1-2 раза в сутки, кристаллоидных растворов под контролем объема циркулирующей крови (ОЦК) до его нормализации (у 79,8% пациентов); восполнение кровопотери переливанием одногруппной эритроцитной массы у 47 (55,9%) больных; местные эндоскопические способы остановки кровотечения — орошение или аппликации на область язвы клеевых композиций или пленкообразующих аэрозолей (МК-6, МК-7, гастрозоль и др.) у 17 больных, коагуляция места кровотечения или сосуда в язве (у 38,9% пациентов), ощелачивание желудочного содержимого. До 1987 г. прибегали к капельному введению бикарбоната натрия через резиновый или полимерный зонд, введенный в полость желудка под контролем рН желудочного содержимого. В настоящее время производят капельное введение суспензии жидких антацидов (алмагеля, гелюсил-лака, маалокса), разбавленных из расчета 100 мл суспензии на 50-70 мл физиологического раствора. Использование данной методики лечения ГЯЖ при развитии кровотечения позволило у 81 (96,4%) пациента достичь стойкой остановки кровотечения в сроки от 2 до 5 сут.
Обсуждение
Как видно их приведенных данных, консервативное лечение ГЯЖ более длительно, чем оперативное. Однако несмотря на это, мы все-таки отдаем предпочтение консервативному лечению. Правильность данного подхода подтверждают результаты отдаленных наблюдений (в течение 2-9 лет) за больными ГЯЖ, выписанными из стационара после лечения. В частности, после оперативного вмешательства больные обращались за медицинской помощью в 2 раза чаще, чем после консервативного лечения. Число госпитализаций после оперативного лечения также было значительно выше, чем после консервативного, что объясняется развитием у пациентов болезни оперированного желудка вследствие инвалидизирующего характера операций, большого объема оперативного вмешательства (резекция желудка или гастрэктомия). Отдельные авторы [1,3] при консервативном лечении ГЯЖ учитывают состояние трофики слизистой оболочки желудка. У 79 больных ГЯЖ, у которых ведущим звеном язвообразования являлась недостаточность трофики слизистой оболочки желудка, к основному лечению мы добавляли гипербарическую оксигенацию курсами по 10 сеансов через день, что позволило уменьшить сроки лечения в среднем на 7,0±0,5 дня.
Выводы
1. Показанием к оперативному лечению ГЯЖ является развитие опасных для жизни осложнений — перфораций и кровотечений, не поддающихся интенсивной гемостатической терапии в условиях специализированного стационара; отдаленными показаниями — незаживление язвы в течение более 3 мес от начала терапии. 2. При отсутствии абсолютных показаний к операции консервативное лечение ГЯЖ проводится согласно принципам терапии язвенной болезни с учетом клинико-морфологического варианта течения и наличия сопутствующих заболеваний.
Литература:
1. Багмет И.И. Гигантские язвы желудка: причины образования и особенности клинических проявлений. Четвертый Всесоюзный съезд гастроэнтерологов. М.; Л., 1990. Т. 1; C. 363.
2. Гребенев А.Л. Руководство по гастроэнтерологии. М.: Медицина. 1996. Т.2.; 710 c.
3. Спесивцев В.Н. Оценка эффективности современных противоязвенных препаратов. Труды конференции «Клинические аспекты фармакотерапии и презентация нового в гастроэнтерологии». Смоленск; М., 1992. с. 170-3.
Физиотерапия и виды процедур
Основные методики, применяемые для восстановления после операций на желудке:
- гальванизация — не оказывает стимулирующего воздействия на секреторную функцию желудка, но при этом способствует улучшению его биоэлектрической активности. Что в свою очередь улучшает кровообращение, нормализует свертывающую антисвертывающую систему крови, улучшает кровообращение в печени, оказывает благоприятное воздействие на иммунитет. При необходимости введения какого-либо препарата назначается электрофорез.
- сверхвысокочастотная терапия (СВЧ) — более глубоко проникающий метод воздействия электромагнитным полем. Обладает свойством образования эндогенного тепла в тканях, что способствует нормализации ряда физиологических реакций. Улучшает обменные процессы, микроциркуляцию крови в тканях. Но главным образом, СВЧ способствует нормализации функции щитовидной железы и эндокринной системы в целом. Помимо восстановления функций пищеварения после операции СВЧ способствует стимуляции сниженного иммунитета, быстрому заживлению послеоперационного рубца.
- магнитотерапия — обладает анальгезирующим, противовоспалительным, трофическим действием. Но главным образом нормализует кровообращение, усиливает восстановительный процесс, восстанавливает обмен в слизистой желудка.
Реабилитация после операций на желудке, как мы видим процесс не быстрый. И его особенность в том, что помимо восстановления непосредственно желудка появляется необходимость восстанавливать многие другие органы и системы, а так же функции организма. Например такие как пищеварение, эндокринную регуляцию. Назначаться могут не только вышеперечисленные методики, но так же и многие другие.
Так же необходимо учитывать, что после оперативного вмешательства на желудке жизненный уклад человека уже может быть совсем другим чем до операции. В основном это зависит от того, по какой причине делалась операция, а так же типа проведенной операции. В зависимости от сложности оперативного вмешательства может измениться многое — начиная от особенностей диеты и заканчивая потерей трудоспособности. Поэтому на определенных этапах реабилитации может подключиться психологическая реабилитация, медико-социальный контроль. И конечно, некоторые звенья реабилитации необходимо периодически повторять. Особенно санаторно-курортное лечение и курсы физиотерапии в поликлинике по месту жительства.