Восстановление после антибиотиков – важно для здоровья!
Открытие антибиотиков стало своеобразным рубежом в развитии не только медицины, но и общества в целом. Столь эффективные лекарственные средства, конечно же, закономерно имеют побочные эффекты. Однако польза от антибактериальных средств настолько выражена, что их применение, несмотря на высокую распространенность побочных эффектов, не прекратится. Среди побочного действия почти у всех антибиотиков наиболее часто встречается нарушение пищеварения в виде расстройства стула, возникновение анбитиотикассоциированной диареи. Причём в последнее время частота развития анбитиотикассоциированной диареи возросла. Современный образ жизни современного человека, дефицит времени для визита к врачу и самолечение антибиотиками, доступность и безрецептурная продажа антибактериальных средств в аптечной сети, привели к высокому распространению проблем пищеварения и диареи на фоне или после приёма антибиотиков. Частота развития антибиотикоассоциированных диарей (ААД) в зависимости от класса используемых препаратов и действия предрасполагающих факторов может варьировать от 3 до 29%. До 40% всех случаев антибиотикоассоциированной диареи связано с инфекцией Clostridium diffiсile. Колит, вызванный C.diffiсile считается наиболее частой причиной диареи,
Реакция микрофлоры кишки на приём антибиотиков.
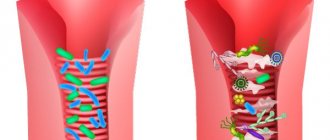
Развитие ААД связано с нарушением функционирования кишечной микрофлоры. Параллельно с уничтожением патогенных микроорганизмов антибактериальные средства негативно влияют на микрофлору кишечника, мочеполовой системы и др. В итоге уменьшается количество «полезных» бактерий, которые помогают нам усваивать полезные вещества, участвуют в выработке витаминов, определяют нормальную работу кишечника, регулируют частоту стула. Полезные бактерии – это бифидо-и лактобактерии, которые при воздействии антибиотиков погибают, их количество резко уменьшается. Вместо бифидо- и лактофлоры в кишечнике начинают разрастаться условно-патогенные микробы, приводя к нарушениям пищеварения, вызывают поносы, боли в животе и другие симптомы.
В результате снижения количества бифидо- и лактобактерий в кишечнике на фоне антибактериальной терапии нарушается метаболическая функция кишечной микрофлоры. Нарушение переваривания и всасывания углеводов и клетчатки само по себе приводит к осмотической секреции воды и осмотической диарее. Также, бифидо– и лактобактерии расщепляют клетчатку до короткоцепочечных жирных кислот (КЦЖК), которые обеспечивают клетки кишки энергоносителями и улучшают трофику слизистой оболочки. Снижение синтеза КЦЖК приводит к дистрофическим изменениям покровного эпителия, повышается проницаемость кишечного барьера по отношению к антигенам пищевого микробного происхождения, нарушается всасывание воды и электролитов. Из-за изменения состава нормальной кишечной микрофлоры нарушается деконъюгации желчных кислот. Избыток первичных желчных кислот, являющихся мощными стимуляторами кишечной секреции, ведет к секреторной диарее. Нарушение защитной функции кишечной микрофлоры под влиянием антибиотиков приводит к снижению колонизационной резистентности, то есть снижается способность нормальной кишечной микрофлоры эффективно подавлять рост патогенных микроорганизмов. При снижении количества анаэробов нормальной кишечной микрофлоры происходит ослабление конкуренции с патогенами за рецепторы слизистой оболочки кишечника, снижается местный иммунитет — продукция лизоцима, иммуноглобулина А. В создавшихся благоприятных условиях начинается прогрессирующее размножение и рост патогенной флоры, в частности Clostridium difficile. Патологическое действие патогенной флоры и микробных токсинов приводит к повреждению слизистой оболочки толстой кишки, воспалению, развивается диарея и колит.
Восстановление микрофлоры после приема антибиотиков.
Восстановить работу желудочно-кишечного тракта после приема антибиотиков или предотвратить осложнения антибиотикотерапии можно нормализовав микрофлору кишечника. Поддержать, восстановить собственную индивидуальную микрофлору кишечника и заселить кишечник микроорганизмами, представляющими нормальную кишечную микрофлору, можно при помощи специальных средств – пробиотиков. Пробиотики содержат в своем составе живые микроорганизмы, оказывающие лечебное действие, они заселяют кишечник, борются с условно-патогенной флорой и улучшают работу системы пищеварения.
Пробиотические микроорганизмы способствуют восстановления нормального функционирования желудочно-кишечного тракта, улучшают пищеварение. Кроме того, пробиотики выполняют и другие функции которые в норме присуще нормальной кишечной микрофлоре: укрепляют иммунную защиту организма, вырабатывают витамины группы В, К и др.
Пробиотики в своём составе содержат промышленные пробиотические штаммы миокроорганизмов (бифидо- и лактобактерии и др.), причём каждая культура микроорганизмов должна быть представлена в количествах не менее 1х10 8 КОЕ. Эффективность и безопасность применения пробиотиков доказана и не вызывает сомнений.
Наличие индивидуального состава, соотношения концентрации и штаммов определенных бифидо- и лакто- и других бактерий-представителей нормальной микролфоры кишечника абсолютно необходим при грамотном подходе к улучшению работы желудочно-кишечного тракта.
Среди пробиотических препаратов можно выделить препараты ФЛОРАСАН, которые созданы для каждого конкретного пациента с учетом причины, вызвавшей нарушение работы кишечника. Именно ФЛОРСАН А применяется для восстановления нарушенных функций желудочно-кишечных тракта и нормализации микрофлоры кишечника у лиц, имеющих острые расстройства стула, при лечении антибактериальными средствами. В создании пробиотиков ФЛОРАСАН участвовали крупнейшие российские ученые в сфере гастроэнтерологии. Клинические испытания препарата ФЛОРСАН проходили и проходят в ведущей гастроэнтерологической клинике России по руководством главного гастроэнтеролога РФ, академика РАМН В.Т. Ивашкина в клинике пропедевтики внутренних болезней, гастроэнтерологии и гепатологии им В.Х. Василенко Первого МГМУ имени И.М. Сеченова.
Состав Флорасан А содержит достаточное количество не только бифидо-и лактобактерий (Bifidobacterium longum, не менее 1х109 КОЕ, Bifidobacterium bifidum не менее 1х109 КОЕ, Lactobacillus rhamnosus не менее 1х109 КОЕ), но также и лизат Saccharomyces cerevisiae (0,5 гр). Именно лечебные сахаромицеты доказали несомненный эффект в лечении антибиотикоассоциированных поражений кишечника по результатам клинических исследований. Таким образом Флорасан А оказывает лечебный эффект, уничтожая рост и размножение патогенной микрофлоры, но и восстанавливает состав микрофлоры путем заселения желудочно-кишечного тракта, мочеполовой системы бифидо- и лактобактериями.
Как уменьшить вред антибиотиков: полезные советы
Главная — Социальные сети — Как уменьшить вред антибиотиков: полезные советы
О коварстве и вреде антибиотиков говорят давно: лекарства нарушают микрофлору кишечника, а при частом и хаотичном приеме вообще перестают помогать. Но если без них действительно не обойтись, то как предотвратить негативные последствия?
В чем вред антибиотиков
1. Антибиотик убивает все бактерии.
Казалось бы, ну и здорово! Однако не все бактерии вредны. Только в кишечнике обитает 2 кг полезных микроорганизмов, не говоря уже о тех, что живут в носоглотке и половой системе. «В слизистой оболочке ЖКТ находится около 80% иммунных клеток, поэтому
от состояния кишечной микрофлоры напрямую зависит способность противостоять инфекциям
», – рассказывает Михаил Шевяков, профессор кафедры клинической микологии, аллергологии и иммунологии Северо-Западного государственного медицинского университета им. И. И. Мечникова. Поэтому кишечнику присвоено гордое звание иммунного органа. Лиши его бактериального населения – и работа всего организма будет нарушена.
А самое обидное, что после окончания курса антибиотиков захватить власть в кишечнике (и во влагалище, кстати, тоже) способны болезнетворные микробы. Тогда придется долго и упорно лечить осложнения. Если же препарат подобран неправильно, может сложиться вообще абсурдная ситуация: «плохие» патогенные бактерии будут героически держаться под натиском лекарства, а «хорошие» – гибнуть. Жестоко и несправедливо! А главное, воспаление, вопреки ожиданиям, только расширится.
2. Антибиотик перестает помогать при частом применении.
В XIX веке взрослые горожане в большинстве своем умирали от воспаления легких, которое развивалось в качестве осложнения гриппа. Теперь, благодаря героям нашей статьи, мы застрахованы от опасности. Однако
страсть человечества к антибиотикам привела к тому, что болезнетворные организмы постепенно к ним приспосабливаются
. На медицинском языке это называется «антибиотикорезистентность» – глобальное явление, которое очень пугает медиков.
«Из-за бесконтрольного применения лекарства перестают действовать, и есть риск, что мы со временем вернемся к ситуации XIX века,» – говорит Владимир Рафальский, клинический фармаколог, заведующий научно-исследовательским Минздрава РФ; д. м. н., профессор. – Уже сейчас из-за резистентности к антибиотикам в Европе гибнет более 25 000 человек в год». Догадываешься, что делать, чтобы микроорганизмы к лекарствам не привыкли? Реже пользоваться препаратами! Быстрые победы над простудой с помощью сильных средств «обучают» тело им сопротивляться, и когда антибиотики по-настоящему понадобятся, то могут уже не сработать.
Что делать, если пьешь антибиотики:
Выбрать антибиотики местного действия.
Проси врача по возможности назначить лекарство местного действия. Например, дамам при тех или иных воспалительных заболеваниях во влагалище могут прописать таблетки или свечки. Последние – это местный антибиотик: он убьет те микроорганизмы, до которых «дотянется», но не попадет в кровоток и не распространится по всему организму. А значит, действие препарата не скажется на всем теле и не даст осложнений (дисбиоза кишечника, скажем). Бывают местные лекарства в виде спреев для горла, мазей и гелей для наружного применения.
Ну а системное надо глотать в виде таблеток, капсул, сиропов или получать в уколах и капельницах. Оно будет действовать везде и одновременно: лечим горло – получаем «молочницу» в качестве побочного эффекта. Конечно, системные антибиотики сильнее и в некоторых случаях действительно необходимы. Поэтому жестко давить на доктора и требовать местное средство тоже не стоит.
Не забывать о противогрибковых препаратах.
«Предотвратить дисбактериоз, нарушение флоры слизистых ЖКТ, влагалища и уретры можно, принимая одновременно противогрибковые препараты и пробиотики», – говорит Аксана Ташматова, врач-терапевт «СМ-Клиника». Последние, как ты знаешь, – полезные бактерии. Их стоит пить параллельно с антибиотиками и населять, таким образом, кишечник хорошими микроорганизмами. Для наилучшего эффекта можно разнообразить жизнь пробиотическими свечками. Противогрибковые препараты нужны, чтобы, как и следует из названия, уничтожать вредоносные грибы, с которыми не справится антибиотик, – тогда они уж точно не захватят несколько пострадавшую микрофлору.
Правильно питаться.
В процессе приема антибиотиков болезнетворные бактерии будут гибнуть, и эти отходы надо как можно быстрее из тела выводить – больше пить и не перегружать организм тяжелой пищей.
Вам назначили принимать антибиотики
Антибиотики – мощное оружие против бактерий — возбудителей заболеваний инфекционной природы, которое позволяет устранить причину болезни. При ряде заболеваний они просто жизненно необходимы. От того насколько правильно Вы будете принимать антибиотики, соблюдая все необходимые предписания врача, будет зависеть успех лечения. В противном случае, заболевание может принять затяжное, хроническое течение или перейти в осложненную форму, и потребовать более серьезного, в том числе хирургического лечения.
Как правильно принимать антибиотики?
1. Принимайте антибиотики только в дозе назначенной врачом
. Уменьшение дозы приводит к снижению эффективности лечения.
2. Антибиотики нужно принимать через равные промежутки времени.
В инструкции к препарату указывается кратность приема. Если указано, что лекарство нужно принимать 2 раза в сутки, значит, что делать это нужно через каждые 12 часов, к примеру, в 8 утра и 8 вечера. Если 3 раза в сутки — значит, через каждые 8 часов, если 4 раза в сутки — через каждые 6 часов. Это нужно для поддержания адекватной концентрации антибиотика, при которой гибнет возбудитель болезни. Это не таблетки от головной боли, которые сегодня можно выпить, а завтра — нет. Однократный прием или пропуски в приеме лекарства не помогут излечить заболевание, но могут способствовать тому, что возбудитель заболевания станет нечувствительным к этому препарату.
NB!
Чтобы избежать пропуска приема антибиотика, используйте следующие простые правила:
- принимайте антибиотики в то же время, когда вы выполняете какое-то регулярное действие, например, чистите зубы или едите. При этом следует выяснить, когда нужно принимать лекарство — до или после еды;
- после каждого приема делайте отметку в дневнике или календаре;
- установите напоминание в мобильном телефоне или компьютере.
3. Эффект от приема антибиотика должен появиться в течение 3-х суток.
Если после начала приёма антибиотика в течение 3 дней уменьшаются симптомы заболевания: нормализуется температура тела, уменьшается степень слабости, кашель, одышка и т.д., то это означает что АНТИБИОТИК ДЕЙСТВУЕТ на бактерии, и он эффективен. Если состояние не улучшилось, обратитесь к врачу — нужно сменить препарат.
4. Вы должны принять весь курс антибиотиков
. Если врач прописал лекарство на 10 дней, то Вы должны принимать его полных 10 дней, даже если почувствовали себя намного лучше, чем в начале лечения. Если прекратить прием антибиотика до срока, некоторые микробы могут выжить в организме и продолжат размножаться. Это может привести к другой инфекции или «мутации» бактерий в новую форму, которая будет устойчива к лечению, и что может привести к развитию осложнений.
5. Если при приеме антибиотика появились побочные эффекты
(аллергическая сыпь, тошнота, рвота или что-то другое), обратитесь к врачу, препарат нужно либо заменить, либо дополнительно принимать лекарства, которые бы устранили неприятное состояние (к примеру, противоаллергические препараты).
Антибиотики и кишечник
Антибиотикотерапия, являясь несомненным достижением медицины середины двадцатого века, позволила справиться со многими тяжелыми инфекциями, но оказалась отнюдь не безобидным методом лечения. Терапия антибиотиками может сопровождаться различными побочными реакциями, частота которых зависит от вида антибиотика, длительности курса, наличия сопутствующих заболеваний и др.
Одним из наиболее частых побочных эффектов антибиотиков являются нарушения со стороны кишечника, которые проявляются следующими симптомами:
- неустойчивый стул или диарея,
- боль или дискомфорт в животе,
- вздутие живота.
По данным некоторых исследований диарея, связанная с приемом антибиотиков, может развиться у 35% пациентов.
Симптомы чаще всего появляются на 4-й и 10-й день от начала лечения антибиотиками, а у трети пациентов и спустя 4 недели после отмены антибиотиков.
Факторы риска возникновения симптомов кишечной диспепсии при приеме антибиотиков:
- дети младше 6 лет
- пожилые (старше 65 лет)
- одновременный прием 2-х антибиотиков (например, терапия инфекции H.pylori – Хеликобактер пилори)
- длительный курс (более 3 дней)
- повторный курс (в течение текущего года)
- эпизоды кишечных симптомов, связанных с приемом антибиотиков в прошлом
- хронические заболевания ЖКТ
- тяжелые сопутствующие заболевания.
При сочетании нескольких факторов риск развития кишечных симптомов значительно возрастает.
Микрофлора влагалища после антибиотиков
Восстановление после гинекологической операции, как правило, сопровождается профилактическим приемом курса антибиотиков, чтобы предотвратить воспаление и другие послеоперационные осложнения. Для каждой пациентки лечащий врач подбирает свой препарат. Его выбор зависит от многих факторов: общего состояния иммунной системы женщины, возможных аллергических реакций, характера перенесенной операции и многого другого.
Антибактериальные препараты вызывают гибель бактерий, которые чувствительны к ним, не разбирая, вредные они или нет. Это становится причиной того, что микрофлора влагалища после антибиотиков нуждается в восстановлении так же, как сама женщина – после операции. Особенно важно уделить внимание здоровью интимной зоны в целях улучшения общего самочувствия и профилактики осложнений. Вагинальный дисбактериоз вызывает неприятные ощущения и приводит к ухудшению общего самочувствия женщины, что может замедлить выздоровление. Кроме того, интимная область, оставшаяся без защиты в виде здоровой микрофлоры, может подвергнуться инфицированию, а слизистая влагалища – воспалению, что потребует отдельного лечения.
Вот несколько советов, как снизить вредное действие антибиотиков на слизистую влагалища и на организм в целом.
- Антибиотик должен назначать только специалист. Заниматься самолечением и менять назначенный препарат по «совету подруги» не стоит.
- Прием таких лекарств надо делать строго по графику, обязательно проходя полный курс, иначе повышается риск повторного развития воспаления.
- Принимать антибиотики лучше после еды, а не натощак.
- Антибактериальные препараты лучше принимать с витаминными комплексами и противогрибковыми препаратами (после консультации с врачом).
- Во время приема антибиотиков нельзя пить спиртные напитки.
- В период лечения надо придерживаться специальной диеты, исключающей все копченое, острое, жирное, жареное и мучное. Пища должна содержать много животного белка.
- После проведенного курса лечения нужно восстанавливать свой иммунитет комплексно – не только витаминными добавками, но и ежедневной небольшой нагрузкой, например, прогулками пешком на свежем воздухе.
- Во время лечения старайтесь употреблять больше жидкости, чтобы из организма быстрее выводились продукты распада микроорганизмов и вредные вещества.
- Ежедневная интимная гигиена должна проводиться только с применением средств, специально предназначенных для этих целей. Они позволяют поддерживать кислотно-щелочную среду слизистой влагалища на правильном уровне, что помогает сдерживать рост болезнетворных микроорганизмов.
Конечно, любая операция – это сильнейший стресс для хрупкого женского организма. А реабилитация после нее – часто долгий путь. Однако шаг за шагом любая женщина способна найти в себе силы и пройти его, чтобы снова быть со своими родными и близкими и наслаждаться жизнью.
Дискомфорт в интимной области в этот период мешает быстро вернуться к привычному образу жизни. Тантум® Роза не только снимает неприятные ощущения (зуд, боль и жжение), но и помогает восстановить микрофлору влагалища после антибиотиков, подавляя рост только болезнетворной флоры.
Вернуться к списку статей