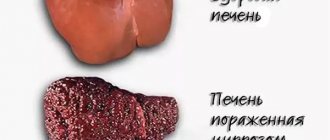
Умеренная гепатомегалия: причины возникновения, симптомы, диагностика и лечение Умеренная гепатомегалия – это болезнь, при которой наблюдаются диффузные изменения печени (т.е. орган патологически увеличивается). Конечно же, увеличение органа не несет критического характера, но и не лечить данное заболевание тоже нельзя. Болезнь является результатом наличия таких тяжелых заболеваний, как цирроз, гепатит и даже сердечная недостаточность.
Болезни подвержены все возрастные группы, однако дети до 6 лет имеют умеренную гепатомегалию как норму. Конечно же, даже эти нормы имеют строгие рамки:
- до 6 месяцев – выступ печени на 3 см ниже правого подреберья;
- 6 месяцев — 2 года – выступ печени не более чем на 1,5 см;
- 2 года 7 лет – выступ печени не более чем на 1 см.
В случае если показатели разнятся, то нужно сразу прибегнуть к медицинской помощи.
Причины
Умеренное увеличение размеров печени может развиться на фоне как естественных, так и патологических причин. Незначительные изменения в форме и тканях органа могут быть спровоцированы употреблением в пищу жирных продуктов, солений, копченостей и прочей нездоровой пищи. К увеличению печени приводит также и регулярное употребление алкогольных напитков в значительных количествах.
Опасными, патологическими причинами изменения размеров органа выступают такие протекающие на фоне заболевания, как:
– гепатит А, В, С, а также гранулематозный гепатит;
– нарушения в протекании метаболических процессов – нарушение обмена белков, липидов, гликогена, болезнь Вильсона;
– фиброз печени;
– цирроз;
– гемолитическая болезнь – у новорожденных;
– паразитарное поражение органа;
– врожденные инфекции – краснуха, цитомегаловирус, герпес и др.;
– гипервитаминоз, сепсис;
– раковые состояния печени – лимфомы, метастазы, гепатомы и пр.
Поражения печени у детей
Болезни печени сопровождаются рядом клинических синдромов. Чаще встречаются следующие симптомокомплексы: воспаления печеночной ткани, нарушения портального кровообращения, симптомокомплекс острой и хронической печеночной недостаточности и др. Хороший детский врач – поликлиника «Маркушка».
Воспаление печеночной ткани у детей
Симптомокомплекс воспаления печеночной ткани представляет собой сочетание морфологических, физиологических и метаболических изменений, возникающих в организме в ответ на действие различных повреждающих печень факторов: биологических (вирусов, бактерий, грибов, иммунных комплексов и др.), токсических, физических и др. Он включает ряд синдромов: цитолитический, мезенхимально-воспалительный, холестатический, гепатопривный.
Цитолитический синдром возникает вследствие нарушений структуры клеток печени. Эти нарушения иногда ограничиваются только клеточными мембранами, но чаще распространяются на цитоплазму и охватывают отдельные клетки в целом. Цитолиз — один из основных показателей активности патологического процесса в печени.
Синдром печеночно-клеточной недостаточности характеризуется лихорадкой, снижением массы тела, желтухой, геморрагическим диатезом, внепеченочными знаками: «печеночный язык», «печеночные ладони», «сосудистые звездочки», изменение ногтей, оволосения, гинекомастия и др. В крови наблюдаются снижение уровня альбуминов, холестерина, концентрации компонентов свертывающей и антисвертывающей системы крови (протромбин, факторы V, VII, фибриноген и др.), повышение уровня билирубина, признаки нарушения других функций печени.
Показано, что при легких острых и хронических заболеваниях печени выраженных изменений уровня холестерина нет. В то же время при среднетяжелых и особенно тяжелых поражениях печени наблюдается отчетливое снижение уровня холестерина, что является тревожным сигналом, свидетельствующим о возможности развития печеночно-клеточной недостаточности.
Мезенхимально-воспалительный синдром свидетельствует об активности патологического процесса в печени. Клинически характеризуется лихорадкой, артралгиями, лимфаденопатией, спленомегалией, васкулитами (кожа, легкие).
Холестатический синдром характеризуется либо первичным (дисрегуляция собственно желчьсекретирующих механизмов гепатоцитов), либо вторичным нарушением секреции желчи. Вторичное нарушение секреции желчи развивается в случаях желчной гипертензии, которая в свою очередь связана с препятствием нормальному току желчи в желчевыводящих путях. Клинические проявления: упорный кожный зуд, желтуха, пигментация кожи, ксантелазмы, потемнение мочи, посветление кала.
Синдром портокавального шунтирования печени, синдром «отключенной» печени. Индикаторы шунтирования печени — вещества, которые в норме поступают главным образом из кишечника в систему воротной вены и печень. В патологических условиях, минуя печень (при развитии венозных коллатералей), эти вещества поступают в систему общего кровотока. Концентрация этих веществ, следовательно, в сыворотке крови резко повышается при портокавальном шунтировании, что свидетельствует в пользу синдрома «отключенной» печени.
Острая печеночная недостаточность, печеночная кома у детей
Острая печеночная недостаточность. Определяется как острое и прогрессирующее ухудшение функции печени, развивается у детей преимущественно при злокачественных формах вирусного гепатита В, С, D или других диффузных поражениях печени, острых отравлениях, как осложнение предшествующих врожденных заболеваний, анатомических или метаболических нарушений. У детей раннего возраста она чаще развивается при вирусном гепатите (В, С, D), отравлениях гепатотропными ядами (грибами — бледной поганкой, строчками, мухоморами и др.). Вакцинация детей от гепатита В в детской поликлинике «Маркушка».
На развитие клинического синдрома острой печеночной недостаточности указывает атипичное течение гепатита: стойкая потеря аппетита, нарастающая желтуха, падение протромбинового индекса, снижение уровней альбумина и фибриногена в сыворотке, изменения поведения ребенка в виде адинамии, апатии, сонливости, реже — возбуждения, беспокойства. Изо рта, от пота и мочи ощущается сладковатый запах – «печеночный». Размеры печени начинают уменьшаться. Энцефалопатия может развиться через несколько дней после начала заболевания. Этиологическим фактором возникновения печеночной энцефалопатии и комы являются ряд токсинов — аммиак, меркаптаны, жирные и ароматические кислоты.
Выделяются 4 стадии печеночной комы:
1-я — изменение эмоциональной реакции (эйфория); 2-я — спутанное сознание и дезориентация, сохраняется реакция на простые команды; 3-я — ступорозное состояние, сохраняется реакция на болевые раздражители; 4-я — коматозное состояние, поза декортикации, отсутствует реакция на болевые раздражители; возможно развитие отека мозга.
Хроническая печеночная недостаточность развивается постепенно и является чаще терминальным исходом хронических заболеваний печени (хронический гепатит В, D, С и др.).
Гепатомегалия, увеличение печени у ребенка, детей
Гепатомегалия. Печень у новорожденных и детей первого года жизни выступает из подреберья на 1-2 см. Физиологической нормой считается расположение печени на 1 см ниже реберной дуги у детей дошкольного возраста. Гепатомегалия — увеличение печени — наиболее частый симптом болезней печени. Как проявление висцероптоза у лиц астенического телосложения, при ряде заболеваний (в том числе при рахите, миопатиях и др.) край печени может выступать на 1-3 см книзу от реберной дуги у детей различного возраста. Патологическое увеличение печени может быть обусловлено различными причинами.
Увеличение печени инфекционного происхождения может быть при острых и хронических диффузных заболеваниях печени (вирусном гепатите А, В, С, D ), инфекционном мононуклеозе, сепсисе, дифтерии (прививки от дифтерии детям — клиника «Маркушка»), скарлатине, генерализованном туберкулезе, при брюшном, сыпном, возвратном тифе, бруцеллезе, врожденном сифилисе, малярии, паразитарных заболеваниях (эхинококкозе, лямблиозе, амебиазе, токсоплазмозе). Заболевания сердца и легких (миокардит, врожденные пороки сердца, пневмонии и др.) у детей в результате развития правожелудочковой недостаточности ведут к значительному увеличению печени («сердечная печень»). Проба Манту у детей (туберкулиновая проба) — медицинский .
Гепатомегалия — постоянный симптом при болезнях крови (лейкозе, неходжкинских лимфомах, лимфогранулематозе, гистиоцитозе X, гемолитических анемиях, синдроме Якша-Гайема), при первичных ее опухолях (злокачественной гепатоме — гепатоцеллюлярном раке с высоким содержанием альфа-фетопротеина в крови, кавернозной гемангиоме, саркоме, кисте печени, эхинококковых кистах) или метастазах опухолей (нейробластома, лимфогранулематоз и лейкоз, аденокарциномы и др.)
Причиной гепатомегалии могут быть болезни накопления: липидозы, цереброзидозы, гликогенозы, болезни обмена веществ. Хронические нарушения питания (дефицит белков при обильном употреблении жиров и углеводов), сахарный диабет, сопровождаются увеличением печени.
Увеличение печени могут симулировать поддиафрагмальный абсцесс, эмфизема легких (низкое положение печени), диафрагмальная грыжа, пневмоперитонеум. Гепатомегалия наблюдается при холестазе и воспалении желчных путей (закупорка камнем, опухолью, паразитом, атрезии желчных путей, холангит и др.). Анализ кала ребенка — клиника «Маркушка».
Симптоматика
Признаки умеренной гепатомегалии по причине незначительных изменений в размерах органа выражены слабо. Симптомы могут и вовсе долгое время не проявляться. Многие пациенты и не подозревают о наличии у них патологического состояния печени. Заболевание чаще всего диагностируется случайно при прохождении человеком обследования по совершенно иному поводу. Так, во время проведения УЗИ органов малого таза или брюшной полости врач выявляет эхопризнаки, которые говорят об увеличения объемов печени.
В ряде случаев признаки умеренной гепатомегалии все же проявляются.
Пациент с таким диагнозом будет ощущать:
– тяжесть и чувство сдавленности в нижней части правого подреберья;
– болезненность в вышеуказанной области при пальпации;
– легкую тошноту;
– кожный покров может приобрести желтушный оттенок;
– общее самочувствие ухудшится.
По причине того, что признаки умеренной гепатомегалии неспецифичны, многие люди списывают дискомфорт на недомогание, усталость или банальное отравление. Однако врачи советуют не затягивать с посещением клиники. Это позволит вовремя диагностировать заболевание и приступить к лечению умеренной гепатомегалии во избежание более опасных последствий. Игнорирование обращения к квалифицированному специалисту увеличивает вероятность рубцевания здоровых тканей паренхимы печени. Это приведет к формированию кист и иных патологических образований.
Гепатоспленомегалия (Гепатолиенальный синдром)
Заподозрить гепатоспленомегалию гастроэнтеролог может при обычном осмотре: во время проведения пальпации и перкуссии выявляются увеличенные размеры печени и селезенки. Такой простой метод исследования, как перкуссия (выстукивание), позволяет дифференцировать опущение органов брюшной полости от их истинного увеличения.
В норме при перкуссии печени ее верхняя граница определяется на уровне нижнего края правого легкого. Нижняя граница начинается от края Х ребра (по правой переднеподмышечной линии), далее проходит по краю реберной дуги справа, по правой парастернальной линии — ниже реберной дуги на два сантиметра, по срединной линии – на 5-6 см ниже мечевидного отростка, границы печени не выходят за левую парастернальную линию. Поперечный размер составляет 10-12 см, постепенно сужаясь к левому краю до 6-8 см.
Перкуссия селезенки может представлять определенные трудности из-за ее малых размеров и тесного соседства с желудком и кишечником (наличие газа в этих органах затрудняет выстукивание). В норме селезеночная тупость определяется между IX и XI ребром, составляет около 5 см в поперечнике, длинник не должен превышать 10 см.
Пальпация органов брюшной полости является более информативным методом. Следует помнить о том, что за увеличенную печень можно принять опухоль правой почки, толстой кишки, желчного пузыря. Эмфизема легких, поддиафрагмальный абсцесс, правосторонний плеврит могут провоцировать гепатоптоз, из-за чего нижний край органа будет пальпироваться значительно ниже края реберной дуги, хотя истинные размеры при этом не будут увеличены. Пальпация селезенки должна производиться в положении на правом боку. Имитировать спленомегалию могут опущение левой почки, опухоли и кисты поджелудочной железы, новообразования толстой кишки.
Консультация гастроэнтеролога показана всем пациентам, у которых выявлена гепатоспленомегалия. Диагностический поиск направлен на определение заболевания, которое привело к увеличению печени и селезенки. Он включает:
- Лабораторные исследования.
Клинические анализы крови, биохимические пробы печени позволяют выявить поражение печеночной ткани, гематологические заболевания, вирусные гепатиты и другие инфекционные и паразитарные заболевания. - Инструментальную визуализацию.
УЗИ органов брюшной полости, МРТ печени и желчевыводящих путей, МСКТ органов брюшной полости позволяют не только точно диагностировать степень увеличения печени и селезенки при гепатоспленомегалии, но и обнаружить сопутствующую патологию других органов брюшной полости. - Пункционную биопсию печени.
В сложных диагностических ситуациях под местным обезболиванием производится прокол ткани печени тонкой иглой и забор материала для гистологического исследования. Данная методика является инвазивной, но позволяет точно установить диагноз при поражении печени. - Ангиографию.
Предполагает введение в сосуды печени и селезенки рентгенконтрастного вещества с последующей оценкой их архитектоники и портального кровотока. - Другие пункции и биопсии.
При подозрении на гематологическую патологию производится пункция костного мозга и биопсия лимфатических узлов.
Сочетание гепатоспленомегалии с изменениями печеночных проб говорит о поражении паренхимы печени, болезнях накопления. Обнаружение лимфомиелопролиферативных процессов, изменений в общем анализе крови указывает на гематологическую патологию. Характерные симптомы и клиника поражения сердечно-сосудистой системы позволяет заподозрить застойную сердечную недостаточность.
КТ ОБП. Диффузное увеличение печени (зеленая стрелка) и более выраженное увеличение селезенки (красная стрелка).
Лечение
Восстановить нормальные размеры печени при умеренной форме заболевания можно путем диетотерапии и приема гепатопротекторных лекарственных средств, направленных на защиту печени, а также витаминных комплексов и ферментов.
Диету рекомендуется строго соблюдать.
Из рациона следует исключить:
– алкоголь;
– жареные, пряные, жирные, соленые и острые блюда;
– консервы и маринады;
– газированные сладкие напитки;
– молочные продукты с повышенным содержанием жирности – сливочное масло, сливки, сметану свыше 20%, мороженое, сыр.
Принимать пищу нужно небольшими порциями по 5 раз в день. Основное меню должно включать вареные овощи и фрукты, каши на воде, нежирные сорта мяса и рыбы.
Гепатоспленомегалия симптомы
В случае развития такого заболевания как гепатоспленомегалия симптомы увеличения печени зачастую сочетаются с признаками основного патологического процесса. Тщательное выяснение жалоб пациента и профессиональный сбор анамнеза позволяют проводить дифференциальную диагностику между тем или иным заболеванием и устанавливать предстательный диагноз. Наиболее часто встречаются следующие признаки гепатоспленомегалии:
- чувство тяжести и распирания в области правого и левого подреберья;
- болевые ощущения в области печени;
- желтушность кожных покровов;
- склонность к кровоточивости, проявляющаяся в частых носовых кровотечениях, формировании обширных гематом при незначительном воздействии;
- определение опухолевидного образования в области правого подреберья, смещающегося при дыхании;
- увеличение размеров живота при развитии асцита.
↑ Наверх | Обращение на лечение ↓
Преимущества лечения гепатоспленомегалии в Израиле
Преимущества лечения гепатоспленомегалии в израильских клиниках это:
- внимательное отношение и индивидуальный подход к каждому пациенту;
- качественное всестороннее обследование;
- дифференцированный подход к лечению различных видов гепатоспленомегалии;
- консультации опытных специалистов;
- применение инновационных препаратов и современных лечебных методик.
Гепатоспленомегалия является грозным симптомом неполадок в организме и поэтому требует своевременного обращения за высококвалифицированной медицинской помощью.
Гепатоспленомегалия лечение
Израильские специалисты оказывают высококачественную медицинскую помощь пациентам с гепатоспленомегалией. Первым этапом лечения в данном случае является полноценное обследование, которое дает возможность установить причину патологического процесса и составить программу лечения. В случае такого патологического состояния как гепатоспленомегалия лечение направлено на устранение основного заболевания, приведшего к увеличению печени и селезенки, например, цирроза, гепатита, лейкоза.
- Дезинтоксикационная терапия – заключается в использовании препаратов, очищающих кровь от токсических продуктов обмена.
- Противовирусная терапия – используется в лечении пациентов с гепатитами и другими инфекционными заболеваниями.
- Гормональная терапия – оказывает общее противовоспалительное действие и подавляет развитие многих патологических процессов.
- Гепатопротекторная терапия – применяется для облегчения работы печени и восстановления ее функций.
- Симптоматическая терапия – использования желчегонных, обезболивающих препаратов, спазмолитиков, пробиотиков позволяет облегчить состояние пациента и повысить качество его жизни.
- – цитостатические препараты используются для лечения тех пациентов, гепатоспленомегалия у которых вызвана развитием гематологических заболеваний.
- Клеточная терапия – такой метод лечения как широко применяется для лечения лейкозов.
↑ Наверх | Обращение на лечение ↓