Статья подготовлена специалистом исключительно в ознакомительных целях. Мы настоятельно призываем вас не заниматься самолечением. При появлении первых симптомов — обращайтесь к врачу.
К сожалению, беременность могут сопровождать боли в животе, которые связаны не только с увеличением и гипертонусом матки. Иногда её течение осложняют различные заболевания органов брюшной полости. Одним из самых коварных среди них является острый аппендицит.
У беременных аппендицит протекает немного по-другому, маскируясь под любыми другими состояниями и увеличенной маткой. А риск его тяжелых осложнений удваивается, ведь речь идёт о матери и ребенке. Поэтому так важно правильно и тщательно оценивать все данные, говорящие в пользу острого аппендицита при беременности.
Причины
Отмечено, что такое сочетание, как аппендицит и беременность, встречается несколько чаще, чем это же заболевание у небеременных женщин. С чем это связано? Сказать трудно, так как причины развития заболевания до сих пор точно не установлены. Самая распространенная теория утверждает, что воспаление аппендикса связано с закупоркой прохода между червеобразным отростком и слепой кишкой.
Например, закупорка может произойти из-за формирования копролитов – мелких каловых камней. Как следствие, ухудшается кровообращение в аппендиксе, начинается его воспаление. Соответственно, во время вынашивания ребенка добавляется еще один фактор риска: увеличивающаяся матка смещает и оказывает давление на практически все органы брюшной полости, в том числе и червеобразный отросток. Итогом может стать нарушение кровоснабжения и условия для нарушенной эвакуации содержимого аппедикса.
Что делать?
Если у беременной болит живот, она в любом случае обязана показаться врачу. Её должны осмотреть два профильных специалиста: акушер-гинеколог и хирург. Во всех сомнительных случаях показана госпитализация в хирургический или акушер-гинекологический стационар. За беременными с подозрением на аппендицит проводится наблюдение в течение 12 часов. За это время проводятся необходимые диагностические исследования и решается вопрос дальнейшей тактики. Ни в коем случае нельзя вводить или самостоятельно принимать обезболивающие препараты. Они способны ещё больше запутать клиническую картину. Целесообразно лишь использование спазмолитиков (но-шпа, папаверин, риабал), как с целью обезболивания, так и для проведения дифференциальной диагностики с различными коликами и гипертонусом матки.
Этапы болезни
Главная опасность этого заболевания заключается в стремительном развитии. Всего 2 суток занимает развитие от легкой стадии до полного разрушения аппендикса. Выделяют четыре стадии заболевания:
- катаральную, когда поражается только слизистая оболочка органа;
- флегмонозную, когда поражение достигает внутренних слизистых слоев, а также частично задевает мышечные слои;
- гангренозную, когда речь уже идет об отмирании (некрозе) всех слоев органа;
- в случае долгого отсутствия медицинской помощи может наступить перфорация органа (разрушение стенки аппендикса), из-за которой содержимое аппендикса попадает в брюшную полость.
Признаки заболевания
Признаки аппендицита при беременности должна знать каждая женщина, и при их обнаружении, как можно быстрее обратиться к врачу. Ситуация осложняется тем, что на фоне «интересного» положения признаки могут быть выражены недостаточно ярко.
Кроме того, ощущения женщины будут напрямую зависеть от срока беременности, степени поражения органа и его расположения в брюшной полости. Растущая матка неизбежно смещает отросток с его привычного места – правой подвздошной области. Как правило, в начальной стадии аппендицит при беременности имеет следующие проявления: боль в верхней части живота с постепенным смещением в правую подвздошную область. Характерны для этого состояния также тошнота и рвота. Скорее всего, в положении лежа на правом боку боли будут усиливаться.
Допустим, вы заподозрили у себя аппендицит при беременности, что делать? Следует немедленно вызывать скорую!
Аппендицит при беременности
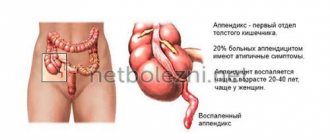
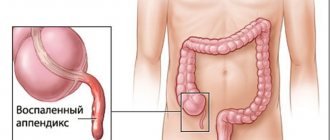
Аппендицит
представляет собой воспаление червеобразного отростка слепой кишки. У беременных данное заболевание встречается с частотой — 1 случай на 800-2000 беременных. С увеличением срока беременности частота и тяжесть осложнений от аппендицита возрастает, что обусловлено трудностями диагностики, неадекватным ведением пациентки и запоздалым оперативным лечением.
Наиболее часто — в 63 % случаев, во время беременности встречается катаральный аппендицит, представляющий собой простую форму данной патологии. Более осложненные, деструктивные формы, такие как флегмонозный, гангренозный, перфоративный аппендицит, встречаются во время беременности с частотой до 37% наблюдений. В большинстве наблюдений острый аппендицит встречается в первой половине беременности, а около 25% случаев заболевания отмечается во второй ее половине. Осложненные деструктивные формы в основном имеют место в III триместре беременности и после родов . Эти формы заболевания нередко сопровождаются перфорацией червеобразного отростка с развитием разлитого перитонита.
Основной предпосылкой к развитию аппендицита во время беременности является смещение слепой кишки вместе с червеобразным отростком кверху и кнаружи вследствие увеличения беременной матки. При этом происходит перегиб червеобразного отростка, его растяжение, ухудшение кровоснабжения и нарушение опорожнения. Часто возникающая во время беременности склонность к запорам способствует застою кишечного содержимого и повышению активности кишечной микрофлоры. С маткой образуются спайки, что приводит к усилению ее сократительной активности, а в ряде случаев у 2,7-3,2% женщин и к прерыванию беременности. При деструктивном аппендиците может также произойти и гибель плода.
Роды при аппендиците могут осложняться аномалиями сократительной деятельности матки, гипоксией плода, кровотечениями в последовом и в раннем послеродовом периоде . Потери детей при остром аппендиците во второй половине беременности возникают в 5 раз чаще, чем при наличии данного заболевания в первой половине беременности. Частота гибели плода при перфорации отростка достигает 28 %, а в случае развития перитонита составляет до 90%.
Клиническое течение и диагностика острого аппендицита при беременности
При беременности защитные силы организма определенным образом ослабевают. В этой связи клиническая картина острого аппендицита может носить стертый характер, и типичные симптомы заболевания могут проявляться только при распространенном процессе. Следует отметить, что часто клиническая картина острого аппендицита в первой половине беременности практически не отличается от таковой у небеременных женщин. Во второй половине беременности характер течения заболевания во многом зависит от тех изменений, которые произошли в отростке и от его расположения.
Боли в животе при аппендиците могут быть не такими выраженными, как у небеременных. В этой связи о наличии и степени выраженности заболевания следует судить и по таким признакам, как увеличение частоты пульса, подъем температуры тела, рвота , вздутие живота, одышка , затрудненное дыхание. Наличие болей в животе во время родов может быть замаскировано схватками, а после родов — болями, связанными с воспалительными заболеваниями матки и ее придатков.
От качества и своевременности диагностики острого аппендицита у беременных зависит дальнейший прогноз для матери и плода. Женщины чаще связывают наличие болей в животе с угрозой прерывания беременности и нередко занимаются безуспешным самолечением предполагаемого ими осложнения. Это приводит к позднему обращению к врачу, запоздалой госпитализации, усугублению и осложненному течению острого аппендицита и к поздней операции. Большая часть беременных с острым аппендицитом поступают в родильный дом с ложным диагнозом угрозы прерывания беременности. Правильный диагноз до госпитализации ставится не более чем в 1/3 наблюдений.
При типичной картине острого аппендицита в первой половине беременности сложностей в диагностике данного заболевания, как правило, не возникает. Исключения могут составлять случаи нетипичного расположения червеобразного отростка. Во второй половине беременности симптомы раздражения брюшины бывают плохо выражены или отсутствуют из-за растяжения передней брюшной стенки и отсутствия прямого контакта отростка с брюшиной, так как этому препятствует увеличенная беременная матка. Начиная со второй половины беременности после 20 недель увеличенная в размерах матка смещает кверху и кзади слепую кишку с червеобразным отростком. Ближе к концу беременности отросток может располагаться ближе к правой почке и желчному пузырю, что изменяет типичную локализацию болей. Вследствие этого боли могут определяться не внизу живота справа, а выше — в правом подреберье.
Важное диагностическое значение у беременных приобретает сопоставление количества лейкоцитов и частоты пульса. Так, при частоте пульса более 100 уд./мин в сочетании с увеличением лейкоцитов более 12-14 Х 109/л даже при нормальной температуре тела с высокой долей вероятности можно предполагать наличие деструктивного процесса. В родах напряжение мышц передней брюшной стенки выражено слабо из-за ее растяжения. Поэтому для диагностики важно обратить внимание на локальный характер болей в животе, появление признаков интоксикации, а также на результаты клинического анализа крови. Повышение температуры может свидетельствовать об уже начавшемся деструктивном процессе. Для диагностики заболевания может быть использована лапароскопия , которая позволяет правильно поставить диагноз у 93 % беременных с аппендицитом, что в свою очередь способствует снижению частоты осложнений и предотвращению неоправданных оперативных вмешательств у 84% больных. Ультразвуковое исследование является малоинформативным с точки зрения диагностики острого аппендицита у беременных.
В зависимости от локализации отростка возникающий воспалительный процесс приводит к поражению других смежных органов брюшной полости, что проявляется клинической картиной пиелонефрита , самопроизвольного аборта, преждевременных родов , преждевременной отслойки нормально расположенной плаценты, кишечной непроходимости и т.д. Важно также отличать острый аппендицит от других возможных осложнений беременности , которые могут иметь сходные симптомы и похожую клиническую картину. К таким осложнениям и заболеваниям относятся: ранний токсикоз , почечная колика, пиелонефрит, холецистит, панкреатит , внематочная беременность, пневмония и перекрут ножки кисты яичника.
Во второй половине беременности, когда отросток располагается высоко, аппендицит бывает трудно отличить от правостороннего пиелонефрита или холецистита. При этом следует обращать вниманием на начало заболеваний. Так, острый аппендицит всегда начинается с болей, затем повышается температура и появляется рвота . Пиелонефрит, наоборот чаще начинается с озноба, рвоты, лихорадки и только позднее появляются боли в поясничной области. Кроме того, в моче появляются в значительном количестве лейкоциты и эритроциты.
Дифференциальная диагностика с острым холециститом носит весьма затруднительный характер, и часто правильная постановка диагноза возможна только при лапароскопии. У родильниц положительный симптом Щеткина- Блюмберга может быть связан с воспалением матки и ее придатков.
В процессе дифференциальной диагностики оценивают ощущения при поколачивании в поясничной области - симптом Пастернацкого, который должен быть отрицательным при аппендиците. Также исследуют мочу, которая не должна содержать патологических элементов. До 12-13 недель беременности следует обязательно выполнить влагалищное исследование. Для дифференциальной диагностики с почечной коликой целесообразно выполнить хромоцистоскопию. При этом в случае почечной колики из мочеточника с нарушенной проходимостью введенный краситель не выделяется. Для исключения перекрута ножки кисты яичника выполняют ультразвуковое исследование. В особо сложных случаях для уточнения диагноза проводят лапароскопию.
Необходимо также помнить о том, что возможно сочетание острого аппендицита и с другими осложнениями и заболеваниями.
Лечение острого аппендицита
Острый аппендицит независимо от срока беременности подлежит только хирургическому оперативному лечению, так как на фоне ослабления защитных сил организма значительно возрастает вероятность деструктивного процесса со всеми его негативными последствиями. Беременную для аппендэктомии и послеоперационного ведения желательно перевести в хирургическое отделение.
В первой половине беременности техника операции не отличается от таковой вне беременности. Рану зашивают наглухо. Во второй половине беременности рассечение передней брюшной стенки производят выше, чем обычно. В случае затрудненного доступа к отростку из-за увеличенной матки пациентку следует повернуть на левый бок. Методом выбора является нижнесрединная лапаротомия. В первой половине беременности при неосложненном аппендиците возможно выполнение аппендэктомии с помощью лапароскопии.
В случае возникновения осложнений (перитонит, инфильтрат, абсцесс) выполняют дренирование брюшной полости с введением антибиотиков. Последующий объем лечения зависит от распространенности процесса.
Аппендикулярный инфильтрат
лечат консервативно до его рассасывания или абсцедирования. В случае рассасывания инфильтрата аппендэктомию выполняют через 6 мес. При его абсцедировании также необходима операция. При разрыве гнойника операцию выполняют в экстренном порядке. В послеоперационном периоде следует избегать введения лекарств, способствующих повышению сократительной активности матки. В этой связи не применяют прозерин, гипертонический раствор хлорида натрия и гипертонические клизмы. Самопроизвольный выкидыш после хирургического лечения аппендицита происходит у 0,9-3,8% женщин. Для предотвращения этого осложнения у женщин после операции, выполненной в I триместре, назначают препараты магния, витамин Е. В более поздние сроки беременности развитие преждевременных родов вскоре после хирургического лечения аппендицита крайне нежелательно, так как сокращения матки и изменение ее размеров и конфигурации после родов нарушают процесс заживления и способствуют распространению перитонита. Для предотвращения преждевременного развития родовой деятельно после операции во II и III триместрах беременности назначают гинипрал или партусистен. Для профилактики послеоперационных воспалительных осложнений пациенткам назначают антибиотики. В рамках ведения и лечения беременной с аппендицитом придерживаются тактики максимального сохранения беременности независимо от формы аппендицита.
При разлитом гнойном перитоните
вследствие флегмонозного или гангренозного аппендицита выполняют кесарево сечение. После этого удаляют червеобразный отросток, дренируют брюшную полость и проводят все мероприятия, направленные на лечение перитонита. При небольшом сроке беременности возможно лечение перитонита на фоне пролонгирования беременности. По желанию женщины производят и искусственный аборт. При этом его выполняют через 2-3 недели после операции при неосложненном течении послеоперационного периода. Если беременность доношенная или почти доношенная, то сначала выполняют кесарево сечение, а после зашивания разреза на матке производят аппендэктомию с последующим лечением перитонита.
При наличии катарального или флегмонозного аппендицита
на фоне нормального течения родов их следует завершить как можно быстрее через естественные родовые пути, а затем выполнить аппендэктомию. В родах проводят полноценное обезболивание и профилактику гипоксии плода.
В случае нормального течения родов и возникновении клинической картины гангренозного или перфоративного аппендицита необходимо одномоментно произвести кесарево сечение и последующую аппендэктомию.
Если у пациентки имеет место хронический аппендицит
, то наибольшая вероятность его обострения возникает в III триместре беременности. Удаление аппендикса производят в плановом порядке. При переходе хронического процесса в острый необходима экстренная операция.
Запись к специалистам по телефону единого колл-центра:
+7(495)636-29-46 (м. «Щукинская» и «Улица 1905 года»). Вы можете также записаться к врачу на нашем сайте, мы Вам перезвоним!
Вопросы диагностики
Диагностировать аппендицит при беременности довольно сложно. Существует не так уж много достоверных методов исследования. Осмотр всегда начинается с пальпации, которая позволяет установить локализацию боли.
Затем делают анализ крови на лейкоциты, СОЭ. Наличие воспалительного процесса всегда выражается повышением лейкоцитов. Впрочем, так выражается абсолютно любое воспаление, поэтому однозначного ответа этот анализ не дает. Это же касается и исследования мочи. Дело в том, что на результат этого анализа могут повлиять патологические изменения в почках или мочевом пузыре.
Более или менее точные результаты может дать УЗИ, при условии, что аппендикс удастся разглядеть. Однако более чем у половины женщин сделать этого не получается. Остается только один метод – лапароскопия. В этом случае делают прокол брюшной стенки и в брюшную полость вводят лапароскоп – тонкий, от 3 до 5 мм в диаметре, инструмент с оптической системой, которный подключен к видеокамере. Он позволяет детально осмотреть любой орган, при необходимости, в брюшную полость через такие же проколы вводят инструменты для выполнения операции.
Опасные последствия отказа от операции
Стадии развития воспалительного процесса идут своим чередом и остановить этот механизм пока не удается даже сильными антибиотиками. А если женщина настроена сохранить беременность и родить здорового малыша, нежелательны большинство препаратов.
Клиническое течение заболевания имеет период стихания симптоматики и мнимого улучшения состояния. Снижение болей вызывается не выздоровлением, а некрозом нервных окончаний отростка. Далее быстро прогрессирует гангрена и прорыв гноя в брюшную полость.
Опасные последствия для ребенка и матери заключаются в развитии осложнений:
- перитонита;
- множественных абсцессов;
- гнойного воспаления воротной вены (пилефлебита).
По сути, в крови материнского организма появляются вредные бактерии, которые приводят к заражению плода. Статистика смертности плода указывает на связь с формой воспаления червеобразного отростка у матери.
| Формы аппендицита у беременной | Процент гибели плода |
| неосложненный аппендицит | 2–16 |
| прободной аппендицит | 20–50 |
| перитонит | до 90 |
Общая частота гибели будущего ребенка составляет 5–7%. Прогрессирование тяжести воспалительного процесса повышает риск гибели ребенка. Во второй половине срока он в 5 раз выше, чем в первой.
Установлено, что беременные женщины склонны обманывать себя и не сразу обращаются за помощью. В 25% случаев они поступают в хирургию через двое суток от начала заболевания. Этот срок почти в 2,5 раза выше, чем у небеременных пациенток. Поэтому гангренозная форма аппендицита у беременных при поздних сроках по сравнению с другими женщинами выявляется в 6 раз чаще, а перфоративная — в 5 раз.
Лечение
Хирургическое удаление воспаленного органа при беременности – это единственный возможный метод лечения. Делается это либо через разрез, либо, что гораздо лучше, методом лапароскопии. Плюсы этой операции в меньшей болезненности, меньшем времени восстановления, да и с косметической точки зрения три небольших прокола образуют куда меньшие шрамы, чем большой разрез.
Квалифицированное удаление аппендицита при беременности – одна из . Опытные специалисты проконсультируют по любым вопросам.