Риски возникновения
Точной причины рака поджелудочной железы учёные до сих пор не установили. Рост злокачественного новообразования может начаться под воздействием следующих провоцирующих факторов:
- Чрезмерного курения – вызывает ишемию (кислородное голодание) ткани органа;
- Избытка в рационе легкоусвояемых углеводов – создают дополнительную нагрузку на железу;
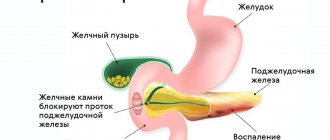
- Хронического панкреатита – развитие атипичных клеток происходит на фоне неконтролируемого воспалительного процесса в поджелудочной железе;
- Избытка массы тела – жировые отложения затрагивают внутренние органы, в том числе поджелудочную железу, а дополнительная нагрузка повышает риски развития опухолевых образований;
- Хронической интоксикации – длительное токсическое воздействие негативно сказывается на строении и функциях поджелудочной железы;
- Заболеваний полости рта – кариеса, пародонтита, пародонтоза, которые в значительной мере повышают риск формирования опухолевых очагов в поджелудочной железе.
Наибольшая частота рака поджелудочной железы характерна для экономически развитых стран, которые отличаются урбанизацией и высокими социально-экономическими показателями. Злокачественные новообразования развиваются при отягощённой наследственности.
В поджелудочную железу метастазируют опухолевые клетки из других органов, поражённых опухолевым процессом. Более 75% пациентов, страдающих раком поджелудочной железы, достигли 70-летнего возраста. Однако патология поражает и более молодых людей.
Мнение эксперта
Автор: Алексей Андреевич Моисеев
Врач-онколог, химиотерапевт
Рак поджелудочной железы — это злокачественное образование, развивающееся на железистой ткани или в протоках органа. Опухоль очень быстро разрушает ткани и прорастает в соседние органы, поэтому важно знать основные симптомы заболевания, чтобы своевременно обратиться к врачу.
По мнению врачей, основная причина возникновения опухоли — генетический сбой на клеточном уровне. В результате пораженные клетки не могут выполнять основные функции, однако интенсивно размножаются, что приводит к образованию опухоли. Медицине не удается найти первопричину онкологии и ответить на вопрос о том, что дает толчок к перерождению здоровых клеток в раковые. Долгие годы ведутся исследования, но однозначной причины патологии так и не найдено.
Провоцирующими факторами считаются курение, неумеренное употребление алкоголя, сахарный диабет, оперативные вмешательства на органах ЖКТ, плохая экологическая обстановка.
Ни один врач вам не ответит, сколько будет жить и будет ли жить больной на той или иной стадии рака поджелудочной железы. Все зависит от тяжести патологии, массовости поражения, состояния организма самого пациента. Врачи Юсуповской больницы практикуют комплексный подход к диагностике и лечению рака поджелудочной железы в условиях стационара.
Патогенез
Известно, что хронический панкреатит 9-15 раз повышает риск появления рака ПЖ. Основная роль в развитии панкреатита и рака принадлежит звездчатым клеткам железы, которые формируют фиброз и одновременно стимулируют онкогенез. Звездчатые клетки, продуцируя экстрацеллюлярный матрикс, активизируют разрушение клеток железы и снижают выработку инсулина β-клетками. Одновременно с этим они повышают онкогенетические свойства стволовых клеток, стимулируя возникновение рака ПЖ. А постоянная активация звездчатых клеток нарушает гомеостаз тканей, окружающих опухоль, что создает почву для инвазии раковых клеток в соседние органы и ткани.
Еще одним фактором онкогенеза является ожирение. При ожирении, несомненно, страдает поджелудочная железа. Висцеральный жир является активным эндокринным органом, который продуцирует адипоцитокины. При инсулинорезистентности стеатоз и воспалительные цитокины вызывают дисфункцию органа. Повышение уровня свободных жирных кислот вызывает воспаление, ишемию, фиброз органа и, в конечном счете, рак.
Доказана следующая последовательность изменений в поджелудочной железе — неалкогольный стеатоз, потом хронический панкреатит и рак. У больных быстро развивается кахексия, что связано с нарушением регуляции гормонов грелина и лептина под действием тех же цитокинов. Если брать во внимание генные мутации, то от появления первых признаков мутаций до образования неинвазивной опухоли может пройти 10 лет, потом 5 лет длится превращения неинвазивной опухоли в инвазивную и развитие метастатической формы. А после этого онкопроцесс быстро прогрессирует, приводя к неблагоприятному исходу за 1,5-2 года.
Симптомы
Коварство рака поджелудочной железы заключается в том, что начальные стадии болезни протекают практически бессимптомно. Нет сильных болей и явных проявлений каких-либо отклонений в состоянии здоровья, дискомфорта. Стоит насторожиться и немедленно нанести визит врачу при появлении следующих симптомов:
- Болей в области живота, отдающих в спину, усиливающихся при изменении положения тела;
- Желтушности кожных покровов;
- Резкого снижения массы тела;
- Потери аппетита;
- Тошноты и рвотных позывов, головокружения, жидкого стула, слабость без видимой причины.
При злокачественных опухолях головки боли обычно локализуются в подложечной области. Если новообразование располагается в хвосте органа, пациенты жалуются на боль в левом верхнем квадранте живота. Постепенно боль становятся более сильной и постоянной, усиливается в ночное время. Она может локализоваться в спине (при прорастании в забрюшинные структуры).
Характер болей изменяется при перемене положения. Пациент ощущает облегчение при сгибании тела вперёд. Обострение может возникать при приступах острого панкреатита. Боли в левой половине живота, запоры или признаки кишечной непроходимости обусловлены метастазированием рака тела или хвоста поджелудочной железы в толстую кишку.
Ацинарная карцинома сопровождается синдромом очагового воспаления и подкожного липоидного некроза. Он характеризуется болями в суставах и повышением уровня эозинофилов в крови, высоким уровнем липазы в сыворотке крови. Похожие симптомы характерны для рецидивирующего панкреатита.
С течением времени одним из основных симптомов рака поджелудочной железы становится желтуха. Её выявляют у 90% пациентов с опухолевым поражением головки органа. Желтуха носит прогрессирующий характер. Ремиссия опухоли может приводить к ослаблению желтухи. При раке хвоста и тела поджелудочной железы желтуха регистрируется редко. При развитии холангита повышается температура тела.
Лечение на различных стадиях
Специалисты нашего Онкологического центра в Москве схемы лечения рака поджелудочной железы разрабатывают строго в индивидуальном порядке. Врачи учитывают гистологический тип опухоли, ее локализацию, общее состояние здоровья пациента и т.д. Но самым важным параметром является стадия развития онкологического процесса.
Наиболее эффективным способом лечения на данный момент остается хирургическое вмешательство. Практически всегда его дополняют также фармакологической и лучевой терапией. На ранних этапах существования злокачественного новообразования от него можно избавиться операциями разного масштаба:
- операция Уиппла – удаление головки железы;
- сегментарная резекция – удаление тела железы с последующим соединением оставшихся ее частей;
- дистальная резекция – удаление тела и хвоста железы;
- тотальная резекция – удаление всей железы целиком.
Эти вмешательства будут эффективны на:
- нулевой стадии (опухоль представлена только некоторым количеством злокачественно перерожденных клеток в одном месте);
- первой стадии (опухоль целиком находится в железе, не затрагивая ни лимфатические узлы, ни другие органы):
- второй стадии (опухоль распространилась на окружающие железу ткани и лимфатические узлы, но еще не проросла через стенки соседних крупных сосудов).
Также нередко в профилактических целях удаляют и все расположенные поблизости лимфатические узлы. Кроме того, на второй стадии иссечению подлежат также и те части других органов, в которые успел распространиться злокачественный процесс: участки двенадцатиперстной кишки, желудка, желчного пузыря и др.
На третьей (прорастание опухоли через стенки крупных сосудов) и четвертой (метастазы в отдаленных органах) стадиях проводят в основном паллиативные хирургические вмешательства. Их цель – улучшение качества жизни пациента и устранение наиболее выраженных симптомов опухоли поджелудочной железы. Это могут быть операции по:
- удалению тех частей новообразования, которые давят на окружающие органы, нарушая их функции, или пережимают сосуды и нервные пути;
- удалению самых крупных метастазов, нередко в сочетании с HIPEC (Hyperthermic Intra Peritoneal Chemotherapy), — инновационным методом гипертермической интраперитонеальной химиотерапии канцероматоза брюшины.
- устранению непроходимости желчевыводящих путей или кишечника, в том числе и путем наложения стентов и анастомозов;
- ушиванию патологических отверстий в стенках соседних полых органов.
Диагностика
Выявление опухоли поджелудочной железы на первой стадии происходит крайне редко. Это связано с отсутствием характерной симптоматики. Чаще всего рак на начальных стадиях диагностируется в ходе обследования по другому заболеванию.
Комплексная диагностика рака поджелудочной железы включает в себя:
- Общий и биохимический анализ крови. Назначается с целью выявления воспалительного процесса в организме. Обращают внимание на такие показатели, как СОЭ, лейкоцитарную формулу, АЛТ, АСТ, билирубин, липазу, амилазу и щелочную фосфатазу;
- Коагулограмму. Определяется для оценки степени нарушения свёртываемости крови;
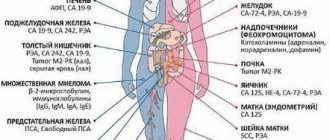
- Определения уровня онкомаркеров в крови. СА-242 и СА-19-9 считаются специфическими опухолевыми антигенами рака поджелудочной железы. Повышение их концентрации свидетельствует о высоких рисках формирования опухоли;
- Ультразвукового исследования (УЗИ) органов брюшной полости. Позволяет оценить структуру поджелудочной железы, ее размеры, а также локализацию патологического очага;
- Компьютерной томографии (КТ) и магнитно-резонансной томографии (МРТ). Послойное исследование поджелудочной железы позволяет оценить расположение, размеры и степень прорастания опухоли в соседние ткани;
- Позитронно-электронной компьютерной томографии (ПЭТ-КТ). Для исследования используется контрастное вещество. После того, как меченный изотоп накопится в поджелудочной, орган исследуется на предмет наличия опухолевого образования;
- Эндоскопической ретроградной холангиопанкреатографии. Обследование головки поджелудочной железы производится с помощью эндоскопа. Через него вводится контрастное вещество, которое окрашивает орган. Серия рентгеновских снимков позволяет установить локализацию и размеры опухоли;
- Лапароскопии – высокотехнологичного и информативного метода исследования. Во время процедуры возможно выполнение биопсии для гистологического анализа полученных образцов тканей патологического очага;
- Биопсии. Рак поджелудочной железы обязательно должен быть подтвержден гистологическим исследованием. Биопсия позволяет определить вид и стадию рака. Это необходимо для выяснения тактики лечения.
Диагностика рака поджелудочной железы на ранних стадиях заболевания (до закрытия просвета желчных протоков и проникновения в двенадцатиперстную кишку) вызывает трудности.
Оценка при помощи рентгеновского исследования с контрастированием барием полезна только в том случае, если опухоль имеет большой размер. На рентгеновском снимке может определяться смещение полости желудка и задней стенки брюшной полости. Опухоль может поражать слизистую оболочку двенадцатиперстной кишки и желудка. При применении бариевой взвеси структуры имеют неправильную форму.
Использование ультразвукового исследования и компьютерной томографии позволяет выявлять опухоли небольших размеров, включая новообразования тела и хвоста поджелудочной железы. При отрицательных результатах исследования выполняют эндоскопическую ультрасонографию. При помощи компьютерной томографии определяют опухолевое поражение поджелудочной железы и её проникновение в окружающую область, метастазирование рака в печень и соседние лимфатические узлы. Пункционная биопсия позволяет провести гистологическое исследование и подтвердить диагноз.
Пациентам с механической желтухой проводят чреспеченочную холангиографию и эндоскопическую ретроградную холангиопанкреатографию. Транспеченочное проникновение показывает проксимальное место обструкции и позволяет отличить злокачественную опухоль поджелудочной железы от рака желчного пузыря, желчных протоков или фатерова сосочка. При помощи эндоскопической ретроградной холангиопанкреатографии может быть обнаружено сужение общего протока поджелудочной железы, сжатие общего желчного протока новообразованием.
Эндоскопическое УЗИ бывает полезным в случаях с предполагаемой резекцией. Перед операцией хирурги назначают ангиографию, чтобы исключить вовлечение в опухолевый процесс дренирующих вен. Приблизительно в 60% случаев рак возникает в головке поджелудочной железы. Опухоли обычно плохо отграничены.
Закрытие просвета панкреатического протока с вышерасположенным расширением, а также признаки хронического панкреатита создают симптом «двустволки», когда оба протока (панкреатический и общий желчный) расширены. Эти изменения обнаруживают при визуализации.
Диагноз подтверждают в 75% случаев или цитологически (при помощи тонкоигольной аспирационной биопсии), или гистологически (при помощи внутренней биопсии под ультразвуковым наблюдением или компьютерной томографией).
У 80% пациентов, страдающих раком поджелудочной железы, выявляют протоковые аденокарциномы. Они различаются по степени дифференцировки, наличию муцина, наличию или отсутствию гигантских клеток или сквамозных элементов. Реже злокачественные новообразования имеют преимущественно ацинарные характеристики или основную слизистую (коллоидную) составляющую.
Причины
Точные причины не выявлены, но имеются данные о роли определенных факторов:
- Заболевания поджелудочной железы. Прежде всего, хронический панкреатит. У больных алкогольным панкреатитом риск злокачественных заболеваний органа увеличивается в 15 раз, а при простом панкреатите — в 5 раз. При наследственном панкреатите риск онкологии на 40% выше.
- Кисты поджелудочной железы, которые в 20% случаев перерождаются в рак. О высоком риске малигнизации свидетельствует семейный анамнез по раку этого органа.
- Генетические мутации. Известно, что более 63 мутаций приводят к этому заболеванию. У 50-95% больных с аденокарциномами имеются мутации в гене KRAS2, CDKN2; TP53, Smad4. У больных хроническим панкреатитом — в гене TP16.
- Ожирение, которое всегда связано с панкреатитом, сахарным диабетом и повышенным риском РПЖ. Ожирение в подростковом возрасте увеличивает риск рака в будущем.
- Тип питания. Рацион с повышенным содержимым белков и жиров, недостаток витаминов А и С, канцерогены в продуктах питания (нитриты и нитраты). Повышенное содержание нитратов в продуктах ведет к образованию нитрозаминов, а они являются канцерогенами. Причем особенности питания и канцерогенное действие продуктов проявляются через несколько десятилетий. Таким образом, особенности питания в детском и молодом возрасте также имеют значение.
- Повышение уровня цитокинов (в частности IL-6 цитокин), которые играют роль не только в развитии воспаления, но и в канцерогенезе.
- Курение — доказанный фактор риска рака этого органа является.
- Воздействие ионизирующей радиации и канцерогенных паров (например, в алюминиевой промышленности, химчистках, на нефтеперерабатывающих заводах, бензоколонках, красящих производствах). Эти неблагоприятные факторы среды вызывают изменения ДНК и сбой при делении клеток.
- Гастрэктомия (удаление желудка) или резекция желудка. Данные операции при язвах и доброкачественных опухолях желудка в несколько раз повышают риск рака поджелудочной железы. Это объясняется тем, что желудок участвует в деградации канцерогенных веществ, поступающих с пищей в организм. Вторая причина — это синтез холецистокинина и гастрина в слизистой тонкой кишки и привратника (из-за отсутствия желудка или его части), а это стимулирует гиперсекрецию панкреатического сока и нарушает нормальное функционирование этого органа.
Классификация
Классификация рака поджелудочной железы зависит от гистологического строения опухоли и локализации новообразования. По гистологическому строению злокачественное новообразование поджелудочной железы делится на:
- Плоскоклеточный;
- Аденокарциному;
- Цистаденокарциному;
- Железисто-плоскоклеточный;
- Неуточненный рак;
- Протоковую аденокарциному.
Наиболее распространённая форма рака поджелудочной железы – аденокарцинома. Опухоль образуется из эпителиальных клеток протоков. Она сопровождается интенсивной фиброзной реакцией. Цистаденокарцинома имеет в целом благоприятный прогноз. Ацинарный рак отмечается у 5% пациентов. Саркома поджелудочной железы является редким заболеванием, которое обычно выявляется в детстве.
В соответствии с расположением выделяют рак головки, тела, хвоста органа. В 65% случаев опухоль локализуется в головке поджелудочной железы, в 30% – в теле и хвосте, а в 5% – только в хвосте. Злокачественные новообразования головки поджелудочной железы проникают в двенадцатиперстную кишку.
Экзокринная часть поджелудочной железы имеет хорошо развитую сеть лимфатических протоков, которые располагаются вдоль кровеносных сосудов. Опухоли, локализующиеся одновременно в хвосте и теле поджелудочной железы, распространяются по лимфатическим протокам.
Список источников
- Велигоцкий Н.Н. Обструктивные заболевания органов панкреатодуоденальной зоны / Н.Н. Велигоцкий, А.Н. Велигоцкий. – Харьков: Планета-Принт, 2015. – 136 с.
- Малярчук В.И., Климов А.Е, Пауткин Ю.Ф. Билиопанкреатодуоденальный рак: Монография. – М.: Издательство РУДН, 2006. – 444 с.
- Гальперин Э.И. Лекции по гепатопанкреатобилиарной хирургии / Э.И. Гальперин, Т.Г. Дюжева. – М.: Видар, 2011. – 536 с.
- Щепотин И.Б., Лукашенко А.В., Колесник Е.А. и др. (2011) Рак поджелудочной железы: критерии резектабельности. Клиническая онкология, (4 (4)): 65-71.
- Патютко Ю.И., Котельников А.Г., Абгарян М.В. Современное хирургическое и комбинированное лечение больных экзокринным раком головки поджелудочной железы и органов периампулярной зоны. Практическая онкология. Т.5, N2, 2004, стр.94–107.
Рак поджелудочной железы у мужчин и женщин
Статистические данные свидетельствуют о том, что мужчины чаще страдают от рака поджелудочной железы. В группе риска находятся представители сильного пола старше 50 лет, курящие, употребляющие жирную и жареную пищу в больших количествах, имеющие лишний вес. Поэтому при появлении первых патологических симптомов врачи рекомендуют обращаться за медицинской помощью для проведения комплексного обследования.
Женщины реже мужчин страдают данным заболеванием. Однако на фоне других соматических болезней они не обращают внимания на ранние признаки рака поджелудочной железы. В связи с этим происходит позднее обращение за медицинской помощью и выявление опухоли на поздних стадиях.
Общие сведения
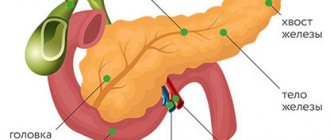
Поджелудочная железа — это орган пищеварительной системы человека, который одновременно выполняет внешнесекреторную функцию (выделяет пищеварительные ферменты) и внутрисекреторную (синтез гормонов — инсулин, глюкагон, соматостатин, панкреатический пептид). Злокачественные опухоли этого органа могут локализоваться в эндокринном и в экзокринном отделах, а также в эпителии протоков, лимфатической и соединительной ткани. Код рака поджелудочной железы по МКБ-10 — C25. Анатомически железа состоит из частей — головка, тело, хвост. В подрубрики по МКБ-10 включены процессы, локализующиеся в различных отделах, и имеют коды от C25.0 до C25.8. Если рассматривать анатомическую локализацию опухолевого процесса, то более 70% всех злокачественных опухолей железы приходится на головку. Это болезнь пожилых — наибольшая встречаемость ее в возрасте 60-80 лет и очень редко в возрасте 40 лет. Мужчины болеют в 1,5 раза чаще. Заболевание чаще встречается у лиц, употребляющих высоко углеводистую и жирную пищу. У больных с сахарным диабетом риск возникновения этого заболевания повышается вдвое.
Рак поджелудочной железы остается самым агрессивным и характеризуется крайне низкой выживаемостью больных. Это связано с тем, что злокачественная опухоль протекает бессимптомно, трудно диагностируется и рано метастазирует в лимфоузлы, легкие и печень, а также быстро распространяется по периневральным пространствам и прорастает в двенадцатиперстную и толстую кишку, желудок и крупные сосуды. У 52% больных выявляется на поздних стадиях — на момент диагностики уже есть метастазы в печень. Ранняя диагностика зачастую является невыполнимой задачей. Даже при регулярном УЗИ не всегда удается обнаружить рак на ранней стадии.
За последние 40 лет в диагностике и лечении почти не произошло сдвигов, которые бы улучшили эту ситуацию. Несмотря на совершенствование хирургического метода и выполнение расширенных операций, они не показывают преимуществ на тех стадиях, при которых выявляется это заболевание. Несмотря на редкую встречаемость (по сравнению со злокачественными заболеваниями других локализаций — легкого, желудка, простаты, толстой кишки и молочной железы) смертность от рака поджелудочной железы занимает четвертое место в мире. В связи с этим исследования направлены на поиск методов ранней диагностики и наиболее эффективной химиотерапии.
Доброкачественная опухоль поджелудочной железы
Причины доброкачественных опухолей поджелудочной железы не установлены. Считается, что они развиваются под воздействием следующих факторов:
- Генетической патологии, предрасполагающей к неопластическим процессам;
- Неблагоприятной экологической обстановки;
- Курения табака;
- Злоупотребления алкоголем.
Большая роль в развитии доброкачественных опухолей поджелудочной железы воспалительным процессам органа, в первую очередь – хроническому панкреатиту. К факторам риска развития доброкачественных новообразований относится нерациональное питание – преобладание в рационе жирной пищи, преимущественно животного происхождения, недостаток протеинов, клетчатки, витаминов, неправильный режим питания (переедание, отсутствие регулярных приёмов пищи).
Опухоли головки поджелудочной железы проявляются болью в правом подреберье и подложечной области, тела органа – в верхних отделах живота, хвоста – в поясничной области и левом подреберье. Объёмное образование может сдавливать панкреатический или общий желчный протоки. В этом случае появляются признаки механической желтухи:
- Иктеричность (желтушность) склер и кожи;
- Зуд;
- Появление тёмной окраски мочи;
- Обесцвечивание кала.
Если сдавливается какой-либо отдел кишечника, может развиться кишечная непроходимость.
Лечение новообразований поджелудочной железы доброкачественной природы только хирургическое. Резекцию головки железы или хвоста выполняют при наличии новообразования в соответствующем отделе органа. Если крупная опухоль располагается в области головки железы и вызывает нарушение оттока желчи, осуществляется панкреатодуоденальная резекция – новообразование удаляется вместе с частью железы и двенадцатиперстной кишкой). Эффективным методом лечения гемангиомы поджелудочной железы является селективная эмболизация артерий – блокирование кровоснабжения объёмного образования.
Последствия и осложнения
Из осложнений можно выделить:
- Метастазы в легкие, лимфоузлы и печень. Метастазы в брюшину могут сдавливать кишечник и вызывать запоры или кишечную непроходимость.
- Возникновение тромбозов (при аденокарциноме риск значительно выше, чем при плоскоклеточном раке).
- Стеноз и кровотечение при прорастании опухоли в желудок и двенадцатиперстную кишку.
- Гепатоцеребральная недостаточность, что проявляется заторможенностью.
- Спленомегалия и кровотечения из вен пищевода при расположении опухоли в теле или в хвосте.
Лечение
Тактика лечения рака поджелудочной железы определяется его стадией развития, локализацией и размерами опухолевого очага. Для терапии используются как консервативные, так и хирургические методы. Среди них выделяют:
- Хирургические операции. Врачи-онкологи выделяют несколько видов оперативного лечения, проводимого при раке поджелудочной железы. Они отличаются объемом вмешательства. В соответствии с этим различают тотальную, частичную или сегментарную резекцию;
- Химиотерапию. Чаще всего используется в совокупности с лучевой терапией. Суть лечения заключается в введении в организм препаратов, останавливающих рост раковых клеток. Данные лекарства не имеют избирательного действия. Поэтому угнетение оказывается и на здоровые клетки. В результате появляются побочные эффекты;
- Лучевую терапию. Основной задачей данного метода лечения является снижение размеров опухолевого очага. Лучевая терапия может проводиться как до, так и после хирургического вмешательства. На поздних стадиях рака поджелудочной железы лучевая терапия носит паллиативный характер;
- Симптоматическую терапию. Обязательная часть комплексного лечения рака поджелудочной железы. Симптоматическая терапия призвана облегчить болевой синдром, который испытывают пациенты на всех этапах лечения. С этой целью используются наркотические и ненаркотические анальгетики.
Прогноз
Показатели выживаемости пациентов с данной патологией очень низкие из-за отсутствия диагностических возможностей, позволяющих обнаружить заболевание на ранних стадиях. Несмотря на проводимое лечение, прогнозы по сроку жизни при раке поджелудочной железы остаются неблагоприятными. Все зависит от стадии заболевания и наличия генных мутаций. У 80-90% больных опухоль оказывается неоперабельной на момент диагностики (метастазы или инвазия близлежащих органов), что имеет неблагоприятный прогноз в дальнейшем. Выживаемость также в зависимости от генетического профиля. Опухоли, несущие мутации DAXX или ATRX, связаны с плохим прогнозом. Исследуя генетический профиль, можно заранее определить больных, которые нуждаются в назначении ранней и агрессивной терапии. Экспрессия гена SerpinB2 в теле железы при аденокарциноме не сопряжена с метастазированием, поэтому у таких больных отмечается продолжительная выживаемость.
Немаловажными при прогнозировании являются и методы лечения. После радикального хирургического лечения выживаемость не превышает 15%, а остальные больные умирают в течение 5 лет после лечения. Поэтому хирургический метод подкрепляется химиотерапевтическим лечением. Комбинации из нескольких препаратов существенно улучшают прогноз.
Сколько можно прожить при раке поджелудочной железы? После оперативного лечения прогноз остается неблагоприятным, так как частота рецидивов составляет 80-90%. Пятилетней выживаемости после операции достигают 25-30% больных без метастазов и только 10% больных при наличии метастазов. Если после хирургического вмешательства проводится комбинированная химиотерапия, то 29% больных живут 5 лет. Вид опухоли также влияет на продолжительность жизни.
Сколько живут при раке поджелудочной железы 4 стадии? Поскольку эта стадия характеризуется метастатическим процессом срок жизни при онкологии поджелудочной железы 4 степени составляет 3-6 мес. Как умирают больные? Уход из жизни индивидуален. Обычно у больных появляются выраженные боли, требующие назначения наркотических средств, у всех больных развивается кахексия, которая приводит к белково-энергетической недостаточности. Дефицит белка снижает иммунитет, еще больше нарушается ферментативная функция железы. Снижение иммунитета увеличивает риск инфекций. Наличие кахексии ограничивает возможность полноценно провести химиотерапию. Больные больше времени проводят во сне, отмечается отстраненность, заторможенность и апатия. Нужно постараться организовать хороший уход за больным, чтобы дать им возможность спокойно уйти из жизни.
Стадии и прогноз
Выявление стадии развития рака поджелудочной железы важно для определения дальнейшей тактики лечения. В соответствии с классификацией выделяют:
- 0 (TisN0M0): опухоль не распространяется за пределы поджелудочной железы, отсутствует клиническая симптоматика;
- 1А (T1N0M0): опухоль диаметром до 2 см локализуется в пределах органа, возможно появление поноса, тошноты или рвоты;
- 1В (T2N0M0): размер опухолевого очага становится более 2 см, сохраняются диспепсические явления;
- 2А (T3N0M0): опухоль прорастает за пределы поджелудочной железы, но не затрагивает лимфоузлы;
- 2В (T1-3N1M0): раковый процесс распространяется на близлежащие лимфатические узлы, происходит резкое снижение веса, появляются пожелтение кожи и видимых слизистых и болевой синдром;
- 3 (T4N0-1M0): опухоль прорастает за пределы поджелудочной, затрагивает артерии, вены, нервы;
- 4 (T0-4N0-1M1): наиболее тяжелая стадия, на которой раковый процесс поражает отдаленные лимфатические узлы и органы, появляются метастазы.
Прогноз пятилетней выживаемости зависит от стадии, на которой было выявлено образование. Чем раньше происходит диагностика рака, тем выше шансы успешной терапии патологии.
Профилактика
Основа профилактики – это ведение здорового образа жизни и исключение всех возможных факторов риска.
Источники статьи:
- Рак поджелудочной железы. Фольц Э.Э. Бюллетень медицинских интернет-конференций №3, 2022. с. 146-151
- Диагностика и лечение рака поджелудочной железы. Патютко Ю. И., Сагайдак И. В. Вестник РОНЦ им. Н. Н. Блохина РАМН №2, 2006. с. 36-37
- Трудности диагностики рака поджелудочной железы. Евдокимова С.Ю. E-Scio, 2019
- Рак поджелудочной железы: показания к операции. Кек T. Медицинский совет, 2010. с. 65-68
- Хронический панкреатит и рак поджелудочной железы. Лазебник Л.Б., Винокурова Л.В., Яшина Н.И., Быстровская Е.В., Бордин Д.С., Дубцова Е.А., Орлова Ю.Н. Экспериментальная и клиническая гастроэнтерология, 2012. с. 3-9
- Генетические аспекты рака поджелудочной железы. Григорьева И.Н., Ефимова О.В., Суворова Т.С., Тов Н.Л. Экспериментальная и клиническая гастроэнтерология, 2014. с. 70-76
- Диагностика и хирургическое лечение рака поджелудочной железы. Norbert Hüser, Volker Assfalg, Daniel Hartmann, Daniel Reim, Alexander Novotny, Edouard Matevossian, Helmut Friess. Экспериментальная и клиническая гастроэнтерология, 2011. с. 102-111
- Результаты хирургического лечения рака поджелудочной железы. Михайлов И.В., Бондаренко В.М., Кудряшов В.А., Пригожая Т.И., Подгорный Н.Н., Шимановский Г.М., Старинчик В.И., Новак С.В., Атаманенко А.В., Довидович С.В., Кравченко О.В., Нестерович Т.Н., Ачинович С.Л. Проблемы здоровья и экологии, 2014. с. 46-51
- Взаимосвязь между сахарным диабетом и раком поджелудочной железы. Кашинцев А.А., Коханенко Н.Ю. Сибирский онкологический журнал, 2013. с. 36-39
Информация в статье предоставлена в справочных целях и не заменяет консультации квалифицированного специалиста. Не занимайтесь самолечением! При первых признаках заболевания необходимо обратиться к врачу.
Рецидив и тактика лечения
Возможность рецидива рака поджелудочной железы зависит от стадии, на которой было выявлено заболевание и качестве проведенного лечения. Точно спрогнозировать возможность повторного развития опухоли невозможно. На рецидив оказывают влияние различные провоцирующие факторы.
После завершения лечения важно следовать врачебным рекомендациям и регулярно посещать профилактические осмотры. Тактика ведения пациента с рецивирующим новообразованием зависит от её локализации, размеров и стадии развития опухолевого очага. Для этого используются такие же методы, как и при первичном заболевании.
Как лечится желтуха
Особый случай заболевания – сопутствующая желтуха вследствие сдавления общего желчного протока раковой опухолью, поэтому на первом этапе хирургически восстанавливается отток желчи, а через некоторое время решается вопрос о радикальной операции.
Восстановление проходимости желчного протока возможно несколькими способами, которые выбираются индивидуально в зависимости от состояния пациента, локализации поражения и его размеров: в проток устанавливается расширитель – стент или катетер; формируется обходной путь выведения желчи в кишку.
Питание при раке поджелудочной железы
Пациентам предписывают стол № 5п. Он характеризуется следующими параметрами:
- Калорийность рациона не превышает 1800 ккал;
- Содержание углеводов – до 200 г;
- Количество белка – 100-120 г, жира 80 г в сутки.
Рацион строится на ограничении экстрактивных веществ растительного и животного происхождения, которые стимулируют работу поджелудочной железы. Диетологи не рекомендуют блюда с приправами, пищу, богатую клетчаткой, жирные жареные блюда, и продукты, которые отличаются повышенной жирностью.
Если у пациента, страдающего раком поджелудочной железы, выражены кишечные расстройства, ему предписывают стол №4 по Певзнеру. Калорийность рациона составляет 1600 ккал. В сутки пациент получает 120 г белка, 100 г жира, и 200 г углеводов. В меню включают следующие блюда:
- Суфле из рыбы и мяса;
- Нежирный творог;
- Слабый чай;
- Черемуховый компот;
- Черничный кисель;
- Белковую паровую яичницу или омлет, либо яйцо всмятку.
Пациент может употреблять в пищу отвары риса и гречки, мясные и рыбные обезжиренные бульоны. Питание при раке поджелудочной железы 3 степени должно быть дробным, 5-6 раз в сутки, небольшими порциями. Все продукты отваривают, запекают на гриле или готовят блюда на пару.
Примерное меню выглядит следующим образом:
- Завтрак – рыбное суфле, паровой омлет из белков;
- Второй завтрак – нежирный творог;
- Обед – мясной протёртый суп на нежирном бульоне, приготовленный на пару мясной фарш;
- Полдник – стакан киселя из черники или отвара из черёмухи;
- Ужин – отварное мясо (говядина, куриное филе), чай.
Изделия из белой муки из рациона больных раком поджелудочной железы исключаются. Пациентам дают сухари, в которых не содержится глютен. Из рациона исключают крепкие мясные бульоны, жирное мясо и рыбу, жирный сыр и творог, различные закуски, приправы. Пациентам не рекомендуют употреблять молоко, кефир, ряженку, добавлять в блюда сметану.
Признаки рака головки железы
Рак выявляется, преимущественно, на 3-4 стадии. Это обувловлено отсутствием симптоматики на ранних сроках. Опухоль вообще не проявляется никакими признаками, и самостоятельно определить появление невозможно. Только ежегодное прохождение УЗИ или МРТ позволит обнаружить рак, когда он имеет малые размеры.
Клиническая картина может быть разнообразной. Существуют симптомы, при которых следует подозревать онкологию поджелудочной у пациентов старше 55 лет:
- внезапное развитие сахарного диабета;
- желтуха без боли;
- постоянный болевой синдром в зоне желудка при нормальных показателях гастроскопии.
При поражении головки железы характерны боли в подреберье, отдающие в спину. Они напоминают таковые при хроническом панкреатите. Боли возникают при потреблении жирной еды, усиливаются ночью. Если наклониться вперед, согнуть ноги в коленях, становится легче.
Внешний вид кожи ног может измениться — она становится синюшной за счет появления микротромбов.
Как и при прочих опухолях ЖКТ, при данном виде рака человек всегда теряет в весе. Потеря составляет 10% и больше даже с первых стадий, но не все замечают перемены. После еды есть тяжесть под ложечкой. Все чаще наблюдаются усталость, сонливость, кожный зуд, тошнота, рвота, кал становится жирным, блестит.
Профилактика рака поджелудочной железы
Чтобы снизить вероятность развития рака поджелудочной железы, врачи разработали профилактические рекомендации. Они включают в себя:
- Соблюдение рационального и сбалансированного питания. В ежедневном меню необходимо ограничить количество легкоусвояемых углеводов и белков. Выбираемые продукты не должны содержать нитраты;
- Активный образ жизни. Адекватная физическая нагрузка снижает риск развития ожирения;
- Отказ от курения и чрезмерного употребления алкоголя. Хронические интоксикации негативно сказываются на состоянии поджелудочной железы, стимулируя рост опухолевых клеток.
Провести полный курс диагностики и лечения рака поджелудочной железы в Москве можно в Юсуповской больнице. Клиника располагает новейшим оборудованием и профессиональной командой врачей. Быстрая и точная диагностика позволяет определить рак на начальных стадиях развития.
Диета
Диета при раке поджелудочной железы
- Эффективность: нет данных
- Сроки: постоянно
- Стоимость продуктов: 1500-1600 руб. в неделю
На начальных стадиях заболевания больные могут употреблять обычную пищу с приемом ферментов поджелудочной железы. В дальнейшем у большинства больных наблюдается анорексия и синдром мальабсорбции из-за нарушения внешнесекреторной функции железы. Из рациона больных исключают продукты с высоким содержанием жира. В диете снижается количество волокон, поскольку они абсорбируют ферменты, что снижает поступление питательных веществ. Питание при раке поджелудочной железы должно организовываться как при любом онкологическом заболевании и нужно учитывать, что недостаточность его у таких пациентов только усугубляет метаболические расстройства.
При тяжелом состоянии больного или когда они не способны потреблять достаточное количество калорий и при прогрессирующей потере веса, прибегают к пероральному приему смесей, предназначенных для энтерального питания, маленькими глотками (сипинг) или через трубочку. Это разновидность лечебного питания, при котором гиперкалорийные напитки и кремы с повышенными вкусовыми качествами обеспечивают онкологических больных со сниженным аппетитом всеми необходимыми веществами.
Назначение жидких смесей способно остановить потерю веса и нормализовать нутритивный статус для прохождения дальнейших программ противоопухолевого лечения. При меньшем объеме жидкости смеси имеют высокую калорийность, они сбалансированы, обогащены витаминами и микроэлементами, содержат омега-3 жирные кислоты. В настоящее время разработаны смеси для перорального приема, которые позиционируются как специально предназначенные для применения у пациентов с онкологическими заболеваниями с целью профилактики развития раковой кахексии. Это могут быть смеси на основе пептидов сывороточного белка (Пептамен) или смесь с высоким содержанием белка, омега кислот, антиоксидантов и уменьшением углеводов (Суппортан Напиток).
Если имеются метастазы
Распространение опухоли на ближайшие или отдаленные органы без лечения возникает неизбежно. Метастазы распространяются по крови, лимфе, но чаще просто прорастают по брюшине. Из хвоста рак чаще растет в селезенку, из головки — в печень и желудок.
Симптомы на этой стадии не бывают незаметными, некоторые опасны для жизни:
- асцит — водянка живота;
- опоясывающие боли в животе;
- отказ от еды и последующее истощение;
- резкое увеличение печени и селезенки;
- бледность или желтизна кожи;
- острые боли из-за сильного растяжения капсулы селезенки;
- множественные узлы под кожей.
При поражении печени глаза и кожа постоянно желтые, кал бесцветный, изо рта идет тягостный запах, а десны кровоточат. Отдаленные метастазы могут проникать в головной мозг, кости. Это выражается болями соответствующей локализации, хромотой, очаговыми симптомами. При метастазах в легкие есть кашель, кровохарканье, одышка.