Кровь в стуле – симптом, который может указывать на заболевания прямой кишки, толстого кишечника или ануса.
Цвет крови, наличие временной или постоянной боли в заднем проходе, другие симптомы (боль в животе, постоянная усталость, резкая потеря веса) зависят от вида и стадии заболевания. Подтверждением ректального кровотечения может быть:
- кровь на салфетке или туалетной бумаге после опорожнения кишечника;
- прожилки крови в стуле;
- окрашенная в красный или розовый цвет вода в унитазе после дефекации;
- темные, имеющие неприятный, резкий запах, фекалии;
- кровь в моче.
При выявлении крови в стуле следует обратиться к врачу для прохождения обследования и обнаружения причины ректального кровотечения. Записаться к врачу также необходимо при изменении цвета стула, боли или зуде в заднем проходе, неприятных ощущениях при дефекации или сидении, в случае недержания кала или мочи.
Причины присутствия крови в стуле
Кровь в стуле может быть признаком воспалительных процессов в организме, проктологических заболеваний и болезней желудочно-кишечного тракта в острой или хронической стадии. Причины крови в кале:
- разрыв слизистой ануса (анальная трещина);
- травма или попадание инородного тела в прямую кишку и анус;
- проктологические заболевания (геморрой, колит);
- выпадение прямой кишки из заднего прохода;
- запор или слишком твердый стул;
- язва желудка, дивертикулит и другие болезни желудочно-кишечного тракта;
- ИППП (остроконечные кондиломы);
- онкология прямой, толстой кишки, ануса;
- побочный эффект от лекарств, которые разжижают кровь.
Кровь в стуле у ребенка в небольшом количестве чаще всего является симптомом запора. Для подтверждения того, что у ребенка появилась кровь при запоре, и исключения серьезных заболеваний следует обратиться к педиатру.
Кровь в заднем проходе
Кровь в заднем проходе, причины, симптомы, диагностика Появление крови из заднего прохода во время или после акта дефекации может настораживать людей вне зависимости от того, как и когда она обнаружена – на туалетной бумаге или после копрограммы (анализа кала). Эксперты-проктологи беспрекословно сходятся в едином мнении – данный симптом информирует о патологии в анальном канале и/или выше находящихся отделов толстой кишки.
В зависимости от тяжести имеющейся у пациента патологии появление крови в заднем проходе может сопровождаться болями внизу живота, рвотой, проявлениями общей слабости или тошноты, расстройством пищеварительной системы, анемией, потерей веса.
Причины появления крови в кале
Ректальное кровотечение свидетельствует о кровотечении в прямой или толстой кишке. Цвет крови может быть как алым, так и красным. Врачи также обращают внимание на цвет самого кала, поскольку кровь может окрашивать его в черный цвет.
Выделим основные факторы появления крови из заднего прохода:
Трещины анального канала
Анальная трещина — это механическое повреждение анодермы (кожи анального канала) в виде небольших порезов или разрывов, сопровождающаяся болезненными колющими ощущениями и дискомфортом после дефекации.
Полипы или онкология
Доброкачественные новообразования на стенке анального канала, называющиеся полипами, которые, по мере своего роста, могут вызывать кровотечения и перерождаться в рак прямой кишки.
Колит
Воспалительные процессы в толстой кишке, поражающие его слизистую оболочку.
Дивертикулярная болезнь
Дивертикулы — это грыжевидные выпячивания на стенке толстой кишки в форме небольших мешочков. При возникновении инфекции под воздействием вирусов или бактерий они могут воспаляться и кровоточить, а также вызывать достаточно сильный болевой синдром.
Ангиодисплазия кишечника
Состояние ломкости венозных сосудов, приводящее к кровотечению.
Язвенная болезнь
Воспалительные процессы на стенке желудка, тонкой кишки или двенадцатиперстной кишки, которые вызываются патогенной активностью бактерии Helicobacter pylori. Воспаления также могут возникать на почве длительной медикаментозной терапии нестероидными противовоспалительными препаратами.
Диагностика у врача-проктолога при появлении крови из заднего прохода
Если у человека появилась кров в заднем проходе, необходимо обязательно записаться на консультацию врача-проктолога с осмотром. Визуальный осмотр анального канала проводится в виде специальных инструментальных методик, среди которых:
1. Аноскопия
Безболезненная исследовательская методика, которое назначается большинству обращающихся на прием пациентам. Позволяет выявить многие проктологические заболевания на ранней стадии, а также их точную локализацию в прямой кишке и анальном канале. Например: анальные трещины, кондиломы и папилломы анального канала, доброкачественные или злокачественные новообразования, воспалительные процессы прямой кишки, свищи, гипертрофированные сосочки стенок прямой кишки, полипы и др.
Пред процедурой аноскопии пациент должен подготовиться, а именно сделать очистительную клизму 1,5-2 литра, или специальными микроклизмами. При желании можно воспользоваться слабительными препаратами, которые следует принять накануне приема (вечером при визите врача утром).
Врач осматривает анальный канал с использованием специального прибора – аноскопа – трубки со световодом на конце. Далее проводится забор биологического материала (слизи) с поверхности анального канала с последующей отправкой на гистологический анализ в лабораторию. Продолжительность процедуры в среднем около 10-15 минут.
2. Видеоректороманоскопия
Более эффективная процедура эндоскопического исследования анального канала вглубь от 8 до 20 сантиметров, от прямой до сигмовидной кишки. Благодаря данной методике лечащий врач-проктолог может точно оценить состояние кишечника, а также выявить рубцы, полипы, воспаленные геморроидальные узлы и другие новообразования. Подлежащие удалению.
Для исследования используется видеоректоскоп – эндоскопический аппарат с возможностью записи видео осмотра в реальном времени. Пациент также имеет возможность видеть на мониторе картину состояния анального канала.
Процедура имеет несколько противопоказаний для проведения, среди которых: острая анальная трещина, острые гнойные воспалительные процессы в зоне проведения исследования. При желании пациента используется местная анестезия для большего комфорта при осмотре. Длительность процедуры не более 15-20 минут. В максимально возможные сроки пациент получает результаты исследования, а также запись процедуры с видеоректороманоскопа.
3. Пальцевое исследование прямой кишки
Обязательный метод исследования, по итогам которого лечащий врач решает вопрос о проведении последующих процедур – ректороманоскопии и аноскопии.
Благодаря пальцевому ректальному обследованию проктолог получает информацию о текущем состоянии мышечной системы анального канала, выявляет кровотечения, иные патологические состояния:
- Анальные трещины
- Увеличение геморроидальных узлов,
- Рубцевые патологии стенок прямой кишки,
- Новообразования различной этиологии
- Инородные тела.
Кроме того, пальцевое исследование помогает изучить состояние внутренних органов половой системы женщин и предстательной железы (простаты) у мужчин.
Самое большое преимущество данной методики в возможности оценить состояние верхней полуокружности стенки прямой кишки, восходящей над анальным отверстием, и которая недоступна для любого из вышеперечисленных типов проктологического обследования.
Процедура не проводится, если диагностировано сужение области анального отверстия, либо при резко выраженном болевом синдроме.
Во время пальцевого исследования врач-проктолог вводит указательный палец правой руки в просвет анального канала, осторожно прощупывая его стенки, от сфинктера. В зависимости от собранного анамнеза, специалист оценивает состояние слизистой оболочки стенок, болезненность при пальпации, тонус, эластичность и степень растяжимости прямой кишки.
О каких заболеваниях свидетельствует кровь из заднего прохода?
Вот перечень наиболее вероятных патологий, симптомом которых может являться кровь во время дефекации:
1. Геморрой.
Геморрой – это патологическое увеличение вен, локализирующихся в анальном канале. Процесс сопровождается чувством тяжести, наличия инородного тела в анальном канале, болью и кровоточивостью во время похода в туалет.
2. Анальная трещина
Второе по частоте наиболее распространенное патологическое состояние стенок анального канала, доставляющее пациенту такие неудобства как острая боль, кровотечения и частые. Причинами возникновения анальной трещины могут быть анальный секс, частые запоры, поднятие тяжелых грузов, поносы, различные заболевания желудочно-кишечного тракта, а также сильные потуги во время родов.
Трещины прямой кишки бывают острыми и хроническими. В 80% случаев при консервативном лечении острая трещина заживает. Но при отрицательном результате терапии после 6 недель переходит в хроническую стадию, вследствие чего на краях трещины появляется рубцовая ткань.
3. Остроконечные кондиломы в анальном канале
Доброкачественные, небольших размеров образования, возникающее на почве проникновения и размножения в организме вируса папилломы человека (ВПЧ) и снижении иммунитета. Могут вызывать кровотечения или появления крови в кале.
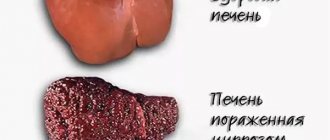
4. Язвенный колит
Хроническая патология отдела толстого кишечника, вызывающая поражение слизистой оболочки и вызывающая понос с примесями крови.
5. Дивертикулит
Заболевание, возникающее по причине ослабления гладкой мускулатуры кишечной стенки и образованием в ней полостей. Со временем кал может накапливаться в этих полостях, вызывая кровотечения и частые воспаления.
Кроме указанных заболеваний, кровь в заднем проходе может свидетельствовать о таких патологиях, как болезнь Крона или рак толстой кишки. С целью как можно более раннего обнаружения любого проктологического заболевания и дальнейшего эффективного лечения врачи-проктологи Мед Сити советуют хотя бы 1 раз в год проходить профилактическое обследования. Это убережет от более длительной и болезненной терапии болезней на поздних стадиях.
К кому обращаться, если появилась кровь в кале
Кал с примесями крови – это повод безотлагательного визита к проктологу. Если пациент обращается с жалобами на наличие ректального кровотечения к семейному врачу, последний направляет его и к гастроэнтерологу. При возникновении дополнительных симптомов в виде рвота с примесями крови, ощущения сильной боли в животе, повышенной температуры следует немедленно звонить в скорую помощь.
Какие методики лечения проктологических заболеваний используются для остановки симптома крови в заднем проходе?
В клинике «Мед Сити» применяются наиболее эффективные для нашего времени в столице методики лечения болезней анального канала.
Легирование латексными кольцами
Методика безболезненного удаления воспаленных геморроидальных узлов на 1, 2 или 3 стадиях. Процедура не требует нахождения в стационаре медицинского учреждения, и длится около 2-х минут.
Раддиоволновая хирургия проктологических болезней
Широко применяемая методика для иссечения наружного геморроя разных стадий, кондилом и папиллом, трещин заднего прохода. Радиоволновой метод абсолютно безвреден для пациента, поскольку не происходит травматизации тканей. На 90% эффективна против указанных выше патологий.
Удаление геморроя лазером
Бескровный метод быстрого и безопасного удаления наружного и внутреннего геморроя лазером итальянского производства DEKA. Различают несколько подвидов лазерного лечения:
— лазерная геморроидопластика – при помощи инфракрасного луча врач воздействует на узел, некротизируя его (вследствие прекращения кровоснабжения в зоне применения техники). При этом не повреждается анатомическое строение прилегающих тканей.
Преимущества лазерного лечения в проктологии
Бескровность процедур – отсутствуют кровоточащие разрезы (как в традиционной хирургии)
- Отсутствие швов
- Безопасность для прилегающих тканей
- Низкая вероятность образования рецидивов.
Если пациент замечает симптом появления крови из заднего прохода, но игнорирует визиты к доктору, это может привести к отягощению вызывающей его болезни и ухудшения качества жизни. Поэтому настоятельно рекомендуется регулярно обследоваться у проктолога хотя бы 1 раз в год.
Соавтор: Куреша А.В.
Записаться на прием
При каких заболеваниях присутствует кровь в стуле?
Кровь в заднем проходе может указывать на проктологические заболевания, болезни кишечника и желудка. Определить заболевание можно по цвету крови и стула, наличию других симптомов (боль в заднем проходе, спазмы в области живота, тошнота, неприятные ощущения при мочеиспускании). Выделения ярко-алого цвета могут указывать на:
- геморрой (может также быть причиной крови в стуле при беременности). Часто сопровождается болью при мочеиспускании, зудом в анусе;
- повреждения, полученные во время анального секса;
- трещину заднего прохода;
- ИППП (остроконечные кондиломы).
Ярко-алая кровь в стуле без боли при дефекации может появляться из-за ангиодисплазии (повреждение сосудов в кишечнике). В случае приема лекарств, направленных на разжижение крови, фекалии могут менять цвет, вызывая подозрения на кровь в кале.
Стул может выглядеть так, будто в фекалиях есть кровь, если человек регулярно, в большом количестве ест красные продукты, такие как свекла, помидоры. Появление слизи в стуле желтоватого цвета при мочеиспускании может свидетельствовать о свище прямой кишки, а кровь, прозрачная слизь и тошнота – о гастроэнтерите. Причинами крови в стуле могут быть:
- болезнь Крона, язвенный колит. Заболевания могут сопровождаться болевыми ощущениями и спазмами в области живота, вздутием, кровью при диарее;
- полипы кишечника;
- кровотечение из кишечника или заднего прохода;
- злокачественное образование в кишечнике.
Если фекалии темного цвета, это может говорить о том, что человек принимает железосодержащие препараты, а также о частом употреблении в пищу таких продуктов, как черника или лакрица. При обнаружении темной крови в стуле, следует обратиться к врачу, так как это может быть признаком кишечного или желудочного кровотечения, дивертикулита, язвенной болезни желудка.
Как лечить заболевания вызвавшие появление крови в кале?
Лечение заболевания, вызвавшего появление крови в кале, подбирается врачом после проведения обследования и обнаружения причины крови в стуле. На первом этапе обследования собирается анамнез, задаются вопросы о количестве и регулярности появления крови в стуле, цвете фекалий, наличии недавних травм прямой кишки или живота, других симптомах (вздутие, боль при дефекации и мочеиспускании, рвота с кровью).
Врач может назначить общий анализ крови, а также анализы для исследования фекалий. При диагностике проктологического заболевания может потребоваться прохождение одного из тестов для визуализации:
- цифрового ректального исследования;
- колоноскопии (проводится с помощью зонда);
- аноскопии (осмотр прямой кишки);
- ректороманоскопии прямой кишки;
- ангиографии.
Исследования могут вызывать небольшой дискомфорт, но являются безболезненными и безопасными. После проведения комплексного обследования и получения результатов проктолог или гастроэнтеролог назначает лечение. К примеру, при лечении внутреннего геморроя на первых стадиях назначаются мази, свечи, флеботропные препараты, а также используются малоинвазивные процедуры (инфракрасная фотокоагуляция, радиоволновой метод, латексное лигирование).
О чем может говорить кровь в кале у ребенка?
Кал с кровью у ребенка может выглядеть по-разному в зависимости от источника кровотечения:
- Кровотечение в желудке и тонком кишечнике, то есть в верхнем отделе пищеварительного тракта – это причина черного густого стула, напоминающего дёготь. Черным под воздействием соляной кислоты желудка становится железо, которое содержится в гемоглобине крови.
- Если источник кровотечения находится в нижнем отделе ЖКТ – толстом кишечнике, прямой кишке или анусе, то кровь будет от темно-красной до алой.
Причина ректального кровотечения может зависеть от возраста малыша:
- Если ребенку не исполнился год, то кал с кровью может говорить об аллергии на белок коровьего молока. Она может возникнуть как у ребенка на грудном вскармливании, так и на искусственном. Как правило, при АБКМ кровь в кале не единственный симптом, малыша могут беспокоить боли в животе (младенческие колики), срыгивания , диарея или запор. Чтобы подтвердить диагноз, кормящей маме рекомендуют на две недели безмолочную диету и наблюдают, улучшилось ли состояние ребенка. В случае с искусственным вскармливанием может помочь смесь с расщепленным белком – гидролизатом, её также должен назначить педиатр.
- У ребенка в два года и старше кровь в стуле может быть следствием ювенильных полипов – новообразований в кишечнике. После обследования может потребоваться хирургическое вмешательство для их удаления.
- Другие причины ректального кровотечения – как скрытой крови в кале, так и свежих алых вкраплений – могут быть с одинаковой вероятностью у ребенка и в месяц, и в год, и в два года. Это анальные трещины, а также воспалительные, инфекционные заболевания кишечника, глистные инвазии, непроходимость кишечника.
Это важно!
Стул ребенка может окрашиваться из-за еды или лекарств. Тёмный стул не говорит о кровотечении, если ребенок ел свёклу, шоколад, или другие продукты с красителями, принимал антибиотики, препараты железа, активированный уголь.