Организм каждого человека уникален. Кто-то легко переносит простуду и даже грипп на ногах, практически не отказываясь от привычного распорядка дня, а другие люди даже при небольшом повышении температуры тела нуждаются в строгом соблюдении постельного режима. Конечно, труднее всего во время заболеваний приходится детям, чей иммунитет еще недостаточно сформировался и не способен выступать надежным щитом против инфекций. В результате даже обычное ОРВИ у детей часто протекает с осложнениями, в число которых входит абдоминальный синдром – одна из наиболее частых причин обращения к врачу и один из основных поводов для экстренной госпитализации.
Родителям необходимо помнить, что при болях в животе на фоне простуды и гриппа ребенку нельзя давать обезболивающие препараты, необходимо разобраться в ситуации и с помощью врача приступить к лечению.
- Причины и симптомы абдоминального синдрома При энтеровирусных инфекциях
- При аденовирусных инфекциях
- При цитомегаловирусных инфекциях
- При геморрагической лихорадке
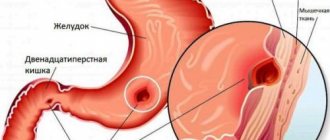
Абдоминальный (в переводе с латинского языка abdomino – живот) – это термин, который обозначает органы, относящиеся к животу. Следовательно, органы ЖКТ и мочеполовой системы – это абдоминальные органы, а заболевания этих органов врачи называют абдоминальными болезнями.
Абдоминальный синдром у детей представляет собой совокупность симптомов, сопровождающих различные состояния. Чаще всего этот синдром проявляется судорожными сокращениями мышц внутренних органов, вздутием кишечника и воспалением брюшины, что приводит к появлению болезненных ощущений.i
Происхождение клинических симптомов в брюшной полости отличается большим разнообразием. Поэтому правильная постановка диагноза при наличии болей в животе – это непростая задача для любого педиатра. Дело в том, что диагноз «вирусная инфекция с абдоминальным синдромом» может применяться только на первом этапе оказания медицинской помощи. Он неточен, расплывчат и нуждается в дальнейшей верификации. Иногда выясняется, что ребенка беспокоит совсем не то заболевание, о котором врач думал изначально. Ведь спектр возбудителей, которые приводят к болям в животе, очень широк и включает не только вирусы.
Промедление с началом лечения при наличии болей в животе во многих случаях может привести к развитию серьезных осложнений у ребенка. В хирургической практике до сих пор применяется понятие «острый живот», являющийся клиническим симптомокомплексом, который развивается при острых заболеваниях органов брюшной полости и забрюшинного пространства. «Острый живот» у детей относится к ургентной патологии – состоянию, которое требует срочного вмешательства врача, часто – детского хирурга. Поэтому при возникновении болей в животе у ребенка необходимо не заниматься самолечением, а сразу же обратиться за помощью к специалисту.
ОРВИ с абдоминальным синдромом: причины и симптомы
Причинами развития абдоминального синдрома, который появляется на фоне наличия признаков воспаления верхних дыхательных путей, могут являться разные состояния. Каждый конкретный случай нуждается в самом тщательном проведении диагностических мероприятий.ii
Среди самых распространенных симптомов абдоминального синдрома – приступообразные боли в животе по типу кишечных колик, напряжение мышц передней стенки брюшной полости, тошнота, рвота, вздутие, жидкий стул, повышение температуры тела.
Чаще всего появление дискомфорта в области живота на фоне наличия симптомов простуды и гриппа связано с энтеровирусными, аденовирусными и цитомегаловирусной инфекциями, в том числе с мононуклеозоподобным синдромом, и геморрагическая лихорадка.
Энтеровирусные инфекции
Энтеровирусные инфекции относятся к обширной группе заболеваний, которые встречаются у лиц всех возрастов, но чаще всего – у детей раннего возраста и новорожденных.iii В список наиболее распространенных энтеровирусов входят полиовирусы, вирусы Коксаки группы А и В, эховирусы (ECHO) и неклассифицированные энтеровирусы различных серотипов. Основные механизмы передачи инфекции – фекально-оральный и воздушно-капельный.
Катаральная форма энтеровирусной инфекции у детей протекает по типу ОРВИ. Ребенка могут беспокоить выделения из носа, кашель, чихание, повышенная температура тела. Также наблюдается гиперемия слизистых носоглотки, возможно развитие ложного крупа. При гастроэнтеритической форме заболевания к привычным симптомам ОРВИ добавляется диспептический синдром, который дает о себе знать повышенным газообразованием в ЖКТ, диареей и рвотой.
Аденовирусные инфекции
Аденовирусная инфекция также входит в обширную группу ОРВИ. В общей структуре заболеваний дыхательных путей она составляет больше 20% и чаще всего встречается у детей от полугода до трех лет. Кроме непосредственной передачи вируса от человека к человеку, возможно заражение детей через воду, поэтому это заболевание также нередко называют «болезнью бассейна».
Развитие заболевания всегда начинается бурно – ребенка беспокоят абдоминальные симптомы: тошнота, рвота, метеоризм. Температура тела может повыситься до 39 0С и более, появляется водянистый стул, который сопровождается приступообразными болями в животе. Клиника заболевания может напоминать острый аппендицит. При поражении вирусом дыхательных путей затрудняется носовое дыхание, голос становится осипшим, увеличиваются подчелюстные и шейные лимфоузлы.
Цитомегаловирусная инфекция
При острой цитомегаловирусной инфекции могут поражаться практически все типы клеток человеческого организма, что объясняет многообразие клинических форм заболеваний, вызываемых вирусом ЦМВ. Эта инфекция приводит к депрессии практически всех звеньев иммунитета и обладает способностью резко угнетать продукцию интерферонов – белков со сходными свойствами, которые выделяются клетками организма в ответ на вторжение вирусов и бактерий. ЦМВИ чаще всего передается воздушно-капельным путем, также она может передаваться во время беременности от матери к плоду.
Наиболее частым проявлением острой формы этого заболевания является мононуклеозоподобный синдром. Симптомы интоксикации при цитомегаловирусной инфекции поначалу выражены слабо и выражаются в виде субфебрильной температуры тела. Далее лихорадка нарастает, могут появиться боли в горле, наблюдается гиперемия слизистой оболочки глотки и увеличение регионарных лимфатических узлов. При поражении печени ребенка могут беспокоить абдоминальные проявления: боли в животе, тошнота и рвота.
Геморрагическая лихорадка
Это заболевание входит в группу инфекционных болезней, которые вызывают токсическое поражение сосудистых стенок и тем самым способствуют развитию геморрагического синдрома – патологии системы кроветворения, которая сопровождается образованием на коже красных пятен и повышенной склонностью к кровоточивости. Вирусы, которые вызывают лихорадку, приводят к появлению массы самых разных симптомов, похожих на ОРЗ, включая повышенную температуру тела, боли в горле, в области грудной клетки и спины, кашель, конъюнктивит, рвоту, диарею, кожную сыпь.
Источником вируса является человек, а переносчиком могут выступать комары и клещи. При отсутствии адекватного лечения геморрагическая лихорадка может привести к развитию тяжелых и угрожающих жизни состояний, включая острую почечную недостаточность и инфекционно-токсический шок.
ЧЕМ ОПАСНО ПЕРЕКУТЫВАНИЕ РЕБЕНКА?
Вопрос о том, как правильно одеть ребенка, часто обсуждается родителями и педиатрами в связи с тем, что терморегуляция ребенка традиционно считается незрелой . Чем младше ребенок, тем менее совершенной называют его терморегуляцию . Этот тезис неизбежно порождает желание одеть ребенка потеплее, чтобы «компенсировать» эту незрелость. Правильно ли это и поможет ли кутание созреванию механизмов терморегуляции.
Что такое терморегуляция?
Терморегуляция – это способность человека, млекопитающих животных и птиц поддерживать температуру мозга и внутренних органов в узких определённых границах, несмотря на значительные колебания температуры внешней среды и собственной теплопродукции.
На нормальную работу терморегуляции могут оказывать влияние многие факторы.
Например, при перекутывании, то есть при угрозе перегревания организма происходит расширение кожных сосудов, увеличиваются потоотделение и теплоотдача. При угрозе охлаждения кожные сосуды суживаются, волосы поднимаются и теплоотдача ограничивается, а теплопродукция повышается.
Таким образом, организм поддерживает баланс между теплопродукцией и теплоотдачей в различных температурных ситуациях.
Особенности детей
Поверхность кожи у ребенка относительно его массы значительно больше, чем у взрослых. Так, у новорожденных на 1 кг массы тела приходится 700 см 2 кожи, у десятилетних детей — 425 см 2, а у взрослых — 220 см 2. Значит, чем моложе ребенок, тем интенсивнее у него происходит теплоотдача.
При этом у детей:
- Отсутствует холодовая дрожь;
- Наблюдается относительно высокая температура кожи в термонейтральной зоне и относительно малое количество образующегося пота.
- Терморегуляция осуществляется в основном путем производства внутреннего тепла, терморегуляция же, при помощи сужения и расширения сосудов развивается позже.
О созревании центральных гипоталамических механизмов терморегуляции у детей можно судить по установлению правильного суточного ритма температуры тела, что происходит к 1,5–2-месячному возрасту.
Понаблюдав за ребенком, можно увидеть – как он переносит закаливающие процедуры. Отсутствие тремора, голубизны кожных покровов говорит о хорошей терморегуляции малыша.
Любую систему надо «запустить»
В периоде новорожденности для функционирования системы терморегуляции необходима стимуляция рецепторов кожи, а для этого не надо делать ничего особенного. Достаточно просто содержать ребёнка в естественных условиях. Непрерывное пеленание и создание условий с постоянной температурой приводят к тому, что система эта не только не запускается, но и атрофируется. Перекутывание ребенка в часы бодрствования и термостатическое содержание (постоянный термокомфорт) ведут к свертыванию за ненадобностью механизмов терморегулирования и частым простудным заболеваниям (ОРЗ, ОРВИ). Именно это порождает до 80-90% всех болезней ребенка.
Когда человека с детства приучают к холоду, как к норме, а не опасности, его организм слаженно реагирует на низкие температуры. При охлаждении кровь приливает к органам, старательно их «прогревая», защитные силы активизируются. На улице кожа становится холодной – это как раз отливает кровь, чтобы спасать внутренние органы. Но если очень холодно, да еще и человек не двигается – кровь «застывает», организм становится уязвимым. . Если человека с рождения приучили к перепаду температур, при охлаждении кровь останется, грубо говоря, где была, сохранив руки, ноги и лицо – теплыми, а не запаникует и не убежит спасать другие органы, подчиняясь нервному напряжению.
Индивидуальные особенности
Аллергия на холод
Сам по себе холод – это не аллерген, потому что аллергия – это реакция на чужеродный белок. При выходе на мороз собственные белки образуют структуру, которую защитная система организма ошибочно принимает за чужую – как будто вторгся аллерген. Также аллергия на холод может проявиться в виде непрекращающегося хронического тонзиллита (воспаление миндалин). При кожных высыпаниях (вследствие аллергии на холод) нужно дома увлажнять кожу после купания, не пользоваться мылом (лучше специальной косметикой для сухой кожи). Использовать питательный жирный крем при выходе на улицу, смазывая не только лицо, но и руки.
На улице ребенок должен быть полностью «упакован»: комбинезон закрывает горло, на рукавах и штанинах регулируемые клапаны, варежки- непромокайки, исключающие намокание и охлаждение рук.
Недоношенность
Необходимое для поддержания температуры тела количество тепла продуцируется у доношенного ребенка сразу после рождения.
При значительной степени недоношенности, когда у новорожденных имеется различной степени выраженности гипотиреоз, а масса бурой жировой ткани составляет менее 1 % от массы тела, теплопродукция снижена. Это может способствовать развитию гипотермии, если не созданы условия для ограничения теплопотерь.
Заболевания
Вклад в теплопродукцию сократительного термогенеза может изменяться при ряде неврологических и мышечных заболеваний, а также при развитии гипоксии, вызванной заболеваниями органов кровообращения и дыхания.
Гипоксия, внутричерепная травма, инфекции, поражающие центральную нервную систему (ЦНС), как и ее аномалии, могут быть причиной нарушений функции центрального аппарата терморегуляции.
Иммунологическая недостаточность
При температуре воздуха ниже -15 снижается фагоцитоз, то есть клетки организма не подавляют различные бактерии и вирусы. Если ребенок до переохлаждения был иммуноскомпрометирован, то после него он заболеет и еще более снизит адаптационные возможности иммунитета. В иное время организм отразил бы атаку, но после мороза иммунитет существенно падает за короткое время.
Так как же одеть ребенка?
Детский организм по своим анатомо-физиологическим особенностям существенно отличается от организма взрослого. Недопустимо сравнивать свои ощущения с ощущениями ребенка: взрослый иммунитет, часто бывает нарушен факторами, которые напрямую влияют на морозоустойчивость.Для здоровья ребенка одинаково вредны как охлаждение, так и перегрев.
Накопление лишнего тепла приводит к потливости — даже если ребенок на ощупь сухой, это не означает, что его тело перестало испарять влагу. Перекутанные дети на улице потеют- охлаждаются- снова потеют–снова охлаждаются, этот процесс ведет к снижению иммунитета и различным заболеваниям. К тому же пот увлажняет одежду, снижая ее теплозащитные свойства.Поэтому необходимо учитывать все возможные индивидуальные особенности ребенка, а также временные ситуативные факторы, которые будут определять выбор оптимального способа одевания ребенка
Советы родителям :
- Собираясь на улицу, сначала всегда одевайтесь сами, а потом одевайте ребенка.
- Очень полезно 4-5 раз в день обливать руки и ноги холодной водой. Кровь приливает к внутренним органам, добавляя клеткам новые порции кислорода и питательных веществ. Холодные ванны способствуют увеличению количества гемоглобина, эритроцитов и лейкоцитов. Соответственно повышается иммунитет.
- Чтобы защититься от простуды, есть действенная профилактическая хитрость: попробуйте за 15-20 минут до того, как выйти гулять на холодный воздух, дать ребенку несколько глотков воды комнатной температуры. За это время организм подготовится к предстоящему температурному скачку — все-таки у нас в горле +37°, а вода комнатной температуры примерно +20°. И сами тоже выпейте.
- Для выходов в магазин используйте раздельный комбинезон (комплект), чтобы ребенку можно было снять куртку. Снимайте и шапку с шарфом. Вид детей в магазинах, одетых в комбинезон, шапку и капюшон вызывает сочувствие.
- Помните, что греет не многослойная одежда, а правильная одежда. Греет не утеплитель, а полости между волокнами утеплителя (поэтому многие зимние комбинезоны очень легкие). Для детей выпускают достаточно высокотехнологичные комбинезоны ,в изготовлении которых используют современные материалы, позволяющие, с одной стороны, не мёрзнуть, а с другой, чувствовать себя в этой одежде комфортно. К примеру, флис – это искусственная шерсть, по своим характеристикам он равен ей, но по весу гораздо легче. Шерстяную шапочку можно заменить шапкой из двойного флиса. На замену меховым пришли шапки с синтетическими утеплителями (изософт, тинсулейт) – и шерстяные шлемы, позволяющие не использовать шарфик. Некоторые шлемы дополнительно утеплены. Тонкий шерстяной шлем допускается носить без капюшона до температуры -10, исключая дни с пронизывающим ветром.
- В помощь замерзающим ручкам производители выпускают непромокаемые варежки-краги, это аналог спортивных рукавиц. Варежки-краги имеют удлиненную манжету на липучке или молнии. Манжета натягивается на рукав – или прячется под него. Эти варежки утепляются овчиной, тинсулейтом или другим наполнителем. Важно, чтобы непромокайки были мягкими, не «дубовыми», иначе ребенок просто откажется их носить.
- В излишне толстой одежде ребенок может вспотеть и быстро переохладиться. Вредно слишком тепло закутывать голову и шею ребенка. На шее проходят большие кровеносные сосуды — артерии и вены. От избыточного тепла они расширяются, к шее и голове притекает больше крови, но этот прилив происходит за счет оттока ее от ног, рук и внутренних органов. Перегрев одной части тела, и охлаждение других является крайне вредным. Дети, которым постоянно излишне обертывают шею теплыми шарфами, чаще болеют ангинами, гриппом.
- Знайте, что ребенок дышит нормально при любом холоде. Если ему закрыть рот, воздух будет увлажняться, это приводит к простудам. Перед выходом прочистите ребенку нос – и все будет хорошо.
- Ноги и руки в зимних прогулках страдают первыми. Мышечный массив, который помогает сберегать тепло, именно в этих частях тела незначителен. Нет подкожной жировой ткани, зато есть большая по площади поверхность кожи, отдающая тепло. Ноги и руки в норме не должны быть теплыми, только прохладными (чуть ниже комнатной температуры), это означает нормальную терморегуляцию.
- Определить, замерз ли ребенок можно по переносице, шейке и коже выше ступней и кистей рук.
Румяные щеки и нос – признак здоровья и отличного времяпровождения, а не замерзания. Кровь должна приливать к лицу, чтобы оно не мерзло.
Смотрим на градусник и одеваемся:
+5/-5 Футболка с длинным рукавом, комбинезон мембранный или синтепон, зимняя обувь на колготки, шерстяные варежки или перчатки, шапочка из шерсти или смесовая с акрилом.
-5/-10 Нательное белье (для мембраны – с синтетикой) или термобелье, тонкая водолазка, комбинезон с наполнителем из полиэстера (изософт, холлофайбер и пр.) или мембранный, зимняя обувь на колготки (если обувь мембранная, колготки должны быть смесовые), шапочка шерстяная, шерстяные варежки или краги.
-10/-15 Нательное белье или термобелье, костюм из флиса или шерсти, комбинезон с наполнителем из полиэстера или пуха. Капюшон надеваем в случае сильного ветра. Непромокаемые варежки или шерстяные с мехом. Зимняя обувь – валенки на шерстяной носок или зимние сапоги с носком из шерсти или термоноском.
-15/-25 Все то же, что и в предыдущем абзаце, прогулки ограничиваются по времени: не более часа по безветренной погоде, не более получаса при ветре. Если вы любите погулять по морозу, обязательно купите ребенку полный комплект термобелья, включая носки и варежки, тогда продолжительность прогулок можно немного увеличить.
Чем же опасно перекутывание?
- Снижением иммунологической резистентности. Перекутанные дети — в будущем часто болеющие дети.
- Незрелостью механизмов терморегуляции. Перекутанные дети- дети с синдромом дисадаптации.
- Нарушением кожной чувствительности.
- Кожными заболеваниями.
- Недоразвитием участков мозга, нуждающихся в стимуляции через кожные зоны.
- Отставание в психо-моторном развитии.
- Нарушенями формирования костно-мышечной системы.
- Вегето-сосудистой дистонией.
Достаточно? Тогда в заключение несколько слов о том, как можно помочь созреванию терморегуляции.
Правильно подобранная врачом система закаливания , учитывающая все возможные индивидуальные особенности ребенка, способствует формированию здоровой терморегуляции.
Наиболее эффективно водное закаливание, но кому и каким именно способом закаляться- решать нужно совместно с врачом.
Своевременное грамотное решение проблем, ведущих к отставанию формирования терморегуляции позволит простимулировать ее развитие.
И… НЕ КУТАЙТЕ РЕБЕНКА!
Смирнова Е.Г. Врач-иммунолог Центр Естественого Развития и Здоровья Ребенка
Записаться на прием или вызвать детского врача на дом можно по телефонам Центра в Москве:
+7(495) 229-44-10, +7(495) 954-00-46
Предыдущая
Следующая
Осложнения после ОРВИ у детей
Осложнения после ОРВИ у детей напрямую связаны с видом вирусов, которые поразили организм. Присоединение бактериальной инфекции нередко приводит к бронхиту, также поражаются легкие, возможно развитие пневмонии. Согласно статистике, при энтеровирусных инфекциях бактериемия осложняет течение ОРВИ почти в 7% случаев.
У детей раннего возраста существует риск развития острого отита, в том числе гнойного, требующего назначения антибактериальной терапии. Если нос у ребенка заложен более двух недель, при этом наблюдается ухудшение состояния после первой недели и болезненные ощущения в области лица, это может свидетельствовать о развитии бактериального синусита.
ОРЗ также может стать триггером обострения имеющихся хронических болезней у ребенка, чаще всего бронхиальной астмы и заболеваний мочевыводящих путей.
Осложнения ОРВИ у детей: можно ли избежать?
Оградить детей от ОРВИ не только невозможно, но и по мнению многих педиатров, не нужно. Как считают специалисты в области детского здоровья, перенесенные ОРВИ формируют иммунитет ребенка и «тренируют» его невосприимчивость к идентичным и более тяжелым вирусным инфекциям, которые могут встретиться в будущем.
При ОРВИ с абдоминальным синдромом у детей необходимо сразу же обращаться к врачу, который назначит диагностические мероприятия и в зависимости от выявленной причины заболевания порекомендует лечение.
Терапия ОРВИ должна быть начата при первых симптомах заболевания и включать методы по снижению интоксикации организма (например, необходимо не забывать чаще давать ребенку чистую теплую воду без сахара), а также прием лекарственных препаратов и проведение симптоматического лечения. При борьбе с вирусами лучше не пытаться бороться с болезнью только обильным питьем и покоем, а сразу же дать ребенку противовирусное средство.
Один из противовирусных препаратов, разрешенный для лечения детей с первых дней жизни, – это препарат ВИФЕРОН, который обладает широким спектром противовирусной активности. Противовирусные свойства позволяют ему блокировать размножение вируса, а иммуномодулирующий эффект способствует восстановлению показателей иммунитета. Препарат, который производят в виде суппозиториев, геля и мази, разработан в результате фундаментальных исследований в области иммунологии, доказавших, что в присутствии антиоксидантов (витамины С, Е) усиливается противовирусное действие интерферона.
Препарат ВИФЕРОН Свечи может применяться для лечения самых маленьких детей, в том числе новорожденных и недоношенных детей с гестационным возрастом менее 34 недель.
ВИФЕРОН Гель можно применять для лечения и профилактики ОРВИ и гриппа, начиная с первых дней жизни ребенка. ВИФЕРОН Мазь применяется для лечения детей от 1 года.
Что делать родителям, если у ребенка рвота, понос и температура?
Поскольку такие симптомы (рвота, понос, тошнота с температурой) характерны для множества детских заболеваний и патологий, самым правильным для родителей в острых ситуациях и при высокой температуре, будет срочный вызов врача на дом.
Консультация врача требуется, если:
- рвота и понос у ребенка, и даже без температуры, продолжаются несколько дней;
- у ребенка температура 38 рвота и понос;
- у ребенка высокая температура и болит живот;
- ребенок старается постоянно лежать, нарушены реакции на внешние раздражители;
- стул у ребенка аномального цвета.
Если симптомы не вызывают у родителей опасений, то все же желательна, по крайней мере консультационная, помощь педиатра, детского гастроэнтеролога или других детских врачей-специалистов.
Но и до прихода врача родители могут самостоятельно провести некоторые действия, которые облегчат состояние ребенка.
Что нельзя делать:
- давать антибиотики ребенку самостоятельно (может только утяжелить состояние, нарушит микрофлору желудочно-кишечного тракта);
- давать самостоятельно ребенку ферментные препараты (особенно при вирусной инфекции) и другие препараты «от поноса», или поить ребенка раствором марганцовки (понос может прекратиться на время, но образуется плотная и опасная каловая пробка);
- использовать вообще какие-либо медикаменты, поскольку они могут исказить симптомы и мешают врачу в постановке диагноза.
Что можно делать (первая помощь):
- при интенсивной или периодической рвоте помочь ребенку занять правильное положение (например, на боку или в кресле с наклоном вперед — это убережет дыхательные органы от рвотных масс);
- после рвоты и полоскания рта дать ребенку питье, компенсирующее потерю воды, минералов и микроэлементов (можно использовать специальные солевые растворы, которые можно приобрести в аптечных сетях); если ребенок от таких растворов отказывается — можно дать ему зеленый чай без сахара или компот из сухофруктов или обычный кисель; отвары лекарственных трав нежелательны (например, ромашковый чай приводит к сокращениям мыщц желудка и провоцирует рвоту и понос);
- при повторных позывах на рвоту, можно дать ребенку немного кипяченой воды и, но только очень осторожно, вызвать рвоту нажатием на корень языка для промывания желудка от токсинов;
- понос и рвота у ребенка вызывают обезвоживание организма, но оно усиливается при высокой температуре; поэтому можно предпринять некоторые осторожные меры по сбиванию температуры.
Многие патологии и инфекции, даже при слабо выраженных симптомах, вылечить самостоятельно или в домашних условиях невозможно. Что делать, если у ребенка рвота, понос и температура, должен решать только опытный детский врач, и часто — только в условиях стационара, поскольку диагностированные заболевания требуют совершенно разного лечения.