Как проявляется заболевание Признаки проблем с печенью
- Внешние проявления
- Внутренние проявления
Печень является самой крупной железой в организме человека, поэтому ее заболевания тяжело сказываются на здоровье в целом. При этом она очень чувствительна и крайне подвержена различным нарушениям. Врачи нередко слышат жалобу «у меня болит в области печени». Но может ли болеть сама печень и какие ощущения испытывает человек при появлении различных заболеваний?
Как проявляется заболевание
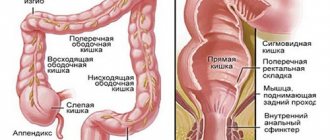
Данный орган находится в брюшной полости под диафрагмой, в правом верхнем квадранте живота. Многих людей, подозревающих у себя те или иные заболевания, интересуют три вопроса: «Как болит печень и где?», «О чем говорит боль и дискомфорт в правом подреберье?». Здесь следует отметить, что в самом органе нервных окончаний нет, поэтому ощущение боли в печени невозможно. Однако во внешней оболочке (капсуле) печени нервных окончаний очень много. Поэтому, если печень увеличивается и начинает давить на капсулу, у человека возникают неприятные ощущения. Острой боль при этом никогда не бывает. Как правило, она тупая и настойчивая, долго не отпускает. При нарастании проблем боль усиливается, становится постоянной, особенно явно проявляется при движениях. В некоторых случаях возникают неприятные ощущения в правой лопатке и спине. Если боль сильная и схваткообразная, то она, как правило, говорит уже о заболеваниях не печени, а желчного пузыря и желчевыводящих путей.
1.Что означает увеличение печени?
Увеличение печени означает, что ее размер становится больше, чем должен быть в норме. В медицине увеличение печени называется гепатомегалия
. Как правило,
гепатомегалия печени – это не заболевание, а симптом какой-то проблемы с печенью.
Есть много возможных причин увеличения печени, в том числе – гепатит.
Иногда увеличение печени может привести к печеночной недостаточности
. Это происходит при некоторых заболеваниях, когда большая часть печени повреждается и не может справляться со своей функцией.
Печень у человека находится с правой стороны брюшной полости. Это жизненно важный орган, который помогает организму избавляться от токсинов и вырабатывает вещества, необходимые для жизнедеятельности и различных биологических процессов. Например, для свертывания крови. Поэтому при увеличении печени очень важно выяснить причины этого явления и справиться с проблемой.
Обязательно для ознакомления! Помощь в лечении и госпитализации!
Признаки проблем с печенью
Мы выяснили, где находится и как болит печень у человека, теперь следует поговорить о симптоматике. Заболевания печени проявляются по-разному. Существуют внешние и внутренние симптомы заболеваний печени. Рассмотрим подробнее каждую группу.
Внешние проявления
- Появление сосудистых звездочек
. Сосудистыми звездочками называется выраженная капиллярная сеть из расширенных мелких сосудов, расположенных в поверхностных слоях кожи. Данный симптом характерен для серьезных нарушений функции печени, связанных с интоксикацией, вирусными и алкогольными гепатитами, циррозом. Чаще всего сосудистые звездочки появляются в нижней части туловища, но иногда возникают на щеках и спине. - Изменение пигментации кожи и слизистых
. При заболеваниях печени, вне зависимости от причин, у человека наблюдается синдром желтухи. К примеру, при острой форме гепатита кожные покровы приобретают желтоватый оттенок уже на 2–3 день с момента начала болезни. Цвет слизистых оболочек может измениться еще раньше. Это происходит из-за того, что в крови зараженного человека сильно повышается концентрация фракций печеночного пигмента (билирубина). - Изменение окраски ладоней и подошв
. Симптомом заболеваний печени также является выраженная пигментация в местах физиологических складок. Как правило, она имеет бронзовый или дымчатый оттенок. - Выпадение волос
. Нередко при болезнях печени наблюдается ускоренное выпадение волос. Печень перерабатывает практически все питательные вещества, которые поступают в организм. Если функция печени страдает, то страдает и снабжение организма «строительными материалами» для растущих тканей. Так, например, медленнее заживают раны или могут быстрее выпадать волосы. - Возникновение сыпи
. Наряду с изменением цвета кожи при заболеваниях печени наблюдается появление высыпаний. Они могут носить самый разный характер. Гнойничковые элементы (фолликулиты и фурункулез) вызваны иммунным дисбалансом из-за снижения способности печени к синтезу иммуноглобулина. Аллергическая сыпь (папулы и пятна) возникает на фоне нарушения детоксикационной функции печени. Данная реакция запускается даже на привычные условия окружающей среды. Геморрагическая сыпь (небольшие кровоизлияния на поверхности кожи) появляется при снижении синтетической функции печени. У больных наблюдается повышенная склонность к образованию гематом («синяков») даже при незначительных повреждениях.
Внутренние проявления
- Астения
. Для нее характерны общая слабость и вялость, сонливость, быстрая утомляемость, снижение работоспособности. Данные симптомы, как правило, появляются самыми первыми при поражении печени. Их возникновение обусловлено неспособностью органа полностью обезвреживать продукты азотистого обмена, которые влияют на функционирование мозга. - Диспепсия
. При заболеваниях печени могут наблюдаться диспепсические проявления в виде отрыжки, тошноты и рвоты, диареи или запора, ощущения тяжести после приема пищи, вздутия живота из-за повышенного метеоризма. Из-за нарушения переваривания и всасывания жиров происходят качественные изменениям стула. Наблюдается стеаторея («жирный стул»). Любые заболевания печени, как правило, сопровождаются изменением перистальтики (двигательной активности кишечника), секреции кишечных желез. - Цитолиз.
Первым признаком повреждения печени является цитолиз — разрушение гепатоцитов. При разрушении клеток печени (гепатоцитов) в крови повышается уровень таких ферментов как АЛТ и АСТ. Если данные ферменты повышены в биохимическом анализе крови, то это говорит о воспалительном процессе в ткани печени. - Повышение температуры тела
. Зачастую у людей с постоянной болью в области печени наблюдается незначительный подъем температуры (до 37,8 °C). При циррозе показания термометра могут достигать 38 °C. В некоторых случаях колебания наблюдаются в течение всего дня, но чаще всего проявляются с наступлением вечера. Более высокая температура (от 39 °C) является симптомом гнойных процессов в желчном пузыре или желчных протоках и не связана с заболеваниями печени. Соответственно и лечение назначается для другого органа.
Чтобы узнать больше о причинах болей в районе печени и о том, что делать при их появлении, следует обратиться к специалисту. Он проведет обследование, на основе которого будет поставлен диагноз и назначено лечение. В большинстве случаев основной минимальной рекомендацией врачей является отказ от употребления алкоголя и вредной пищи.
Основные симптомы болезней печени
Разнообразие симптомов, многие из которых имеют довольно характерное проявление, поможет врачу своевременно выявить проблему, назначить лечение. Однако сохраняется опасность того, что некоторые заболевания на ранних стадиях проходят практически бессимптомно. Чтобы исключить риск развития болезни и вовремя провести диагностику печени , гастроэнтерологи и гепатологи рекомендуют обратить внимание на некоторые моменты.
Нарушение работоспособности печени может проявиться как одним симптомом, так и их сочетанием, которое зависит от конкретного заболевания и наличия сопутствующих осложнений.
Боль и неприятные ощущения
Болезненные ощущения обычно сконцентрированы в правом подреберье. В некоторых случаях они могут отдаваться в область между лопатками, отдельно в правую лопатку. Оценить патологию можно исходя из типа и интенсивности боли. Например, незначительный дискомфорт с ноющей болью, который дополняет ощущение тяжести, может говорить о наличии воспалительного процесса, в том числе вызванного токсинами. Пациенту очень сложно четко показать место, где сконцентрирована боль.
Интенсивная и выраженная боль в подреберье характерна для тяжелого воспаления, в том числе гнойного. Она присутствует при камнях в желчных протоках, травмах печени. Мучительные ощущения характерны и для печеночных колик, к которым приводит передвижение камней в желчевыводящих протоках.
Есть патологии, которые не проявляют себя неприятными ощущениями. Это вялотекущие процессы, такие как гепатит С или цирроз печени. Пациент их не замечает на протяжении долгого времени, из-за чего диагностика печени и лечение могут запаздывать. Зачастую эти заболевания выявляются уже на поздних сроках развития.
Рвота и тошнота
Ощущение тошноты и рвотные позывы довольно часто встречаются при заболеваниях ЖКТ. Если проблема затрагивает печень, эти симптомы будут выражены гораздо сильнее.
С появлением тошноты начинаются проблемы с аппетитом — он притупляется или полностью пропадает. Возникает отвращение к конкретным продуктам, обычно с большим содержанием жиров. В некоторых случаях приступ тошноты завершается рвотой, после чего на некоторое время наступает облегчение состояния. Примесь желчи в рвотных массах указывает на проблемы с печенью.
Проявление симптомов в ротовой полости
Характерный симптом — появление желтого налета на языке. Интенсивность и цвет зависит от болезни. Например, легкая желтушность ближе к кончику языка может говорить о ранней стадии гепатита. Появление желто-зеленого налета характерно для серьезных патологий органов ЖКТ, желчевыводящих путей или печени. Застой желчи проявляется в виде налета насыщенного желтого оттенка. При этих этапах могут быть назначены анализы для проверки ЖКТ.
Может присутствовать и неприятная горечь. Она возникает когда желчь попадает в пищевод. Наличие выраженного привкуса может быть симптомом вирусного гепатита, опухоли или цирроза печени, болезни ЖКТ или желчного пузыря. Иногда горечь вызывают сильные стрессы, прием некоторых лекарственных препаратов. Чтобы точно определить заболевание, врачи назначают комплексную диагностику организма пациента.
Помимо горечи во рту может появиться сладковатый или “рыбный” аромат, который сопровождается запорами или поносом, вздутием живота, рвотой. Этот симптом говорит о проблемах с пищеварительной системой, спровоцированных проблемами с печенью.
Повышенная температура тела
Симптом указывает на наличие болезнетворного агента, с которым борется организм. При повышении температуры по 38°С и ее колебаниях в пределах 37-37,5°С могут наблюдаться циррозы печени, гепатит.
При болезнях желчевыводящих путей температура держится на отметке в 39°С и выше. В этом случае у пациента наблюдается подергивание мимических и скелетных мышц.
Изменение цвета мочи и кала
За счет повышенного объема билирубина, характерного для гепатита или цирроза, моча приобретает темный оттенок. При взбалтывании в ней появляется пена насыщенного желтого оттенка.
Для некоторых заболеваний характерно обесцвечивание кала, которое сопровождается повышенной температурой и неприятными ощущениями в области правого подреберья. Могут присутствовать рвотные позывы.
Изменение цвета кожи и слизистых оболочек
За счет накопления в тканях желчных пигментов меняется цвет слизистых оболочек и кожи. Это может говорить о наличии цирроза печени или гепатита, особенно при наличии темной мочи и светлого кала. Желтушность кожи присутствует при желчекаменной болезни. Для уточнения диагноза врач может назначить дополнительные лабораторные исследования.
Проблемы с отделением желчи иногда проявляются в виде коричневых пигментных пятен с разной степенью интенсивности. Обычно они возникают в паху, подмышечных впадинах или на ладонях.
Другие проявления на коже
Дополнительным симптомом, которые наблюдается при патологиях печени, являются сосудистые звездочки. Обычно они появляются на спине или щеках. Их вызывают проблемы с обменом веществ, повышенная хрупкость стенок капилляров. На запущенной стадии у пациента при небольшом нажатии на кожу сразу появляются синяки.
Аутоиммунные заболевания и вызванные инфекцией гепатиты сопровождаются аллергическими высыпаниями, воспалением. На следующем этапе может появиться атопический дерматит, псориаз.
Характерным симптомом являются “печеночные ладони”, при которых на стопах и ладонях появляются пятна красного цвета. Они становятся более бледными при надавливании. При прекращении давления их цвет снова становится красным.
Изменения гормонального фона
При хронических болезнях печени возникает гормональный дисбаланс. В этом случае у пациентов наблюдается выпадение волос на лобке, в подмышечных впадинах. Мужчины страдают от атрофии яичек и увеличении грудных желез — это вызывается избытком женских гормонов. У женщин растет объем эстрогенов, из-за чего по всему телу возникает сыпь, ПМС становится очень выраженным, менструальный цикл проходит с нарушениями.
Интоксикация организма
Так как печень отвечает на фильтрацию и вывод токсинов из организма, ее поражение препятствует выполнению этих функций. Возникает выраженная интоксикация и сопутствующие ей симптомы. К ним относятся неприятные ощущения в мышцах и суставах, проблемы с аппетитом, разбитое состояние и потеря веса.
Помощь печени с препаратом Фосфоглив*
При обнаружении проблем с печенью пациенту назначаются диета и физические нагрузки, в случае если этого недостаточно, терапия дополняется лекарственными препаратами. Зачастую она включает в себя применение гепатопротекторов – препаратов для лечения печени. Одним из таких препаратов является Фосфоглив*. Фосфоглив* используется в качестве средства патогенетической терапии. В данное средство входит 2 действующих вещества: глицирризиновая кислота и эссенциальные фосфолипиды.
Глицирризиновая кислота обладает противовоспалительным, антиоксидантным и антифибротическим действием, что позволяет использовать препарат как на стадии лечения воспаления, так и для профилактики его развития, а эссенциальные фосфолипиды восстанавливают поврежденные мембраны клеток печени. Применение препарата Фосфоглив* обеспечивает нормализацию общего состояния пациента, купирование воспалительного процесса в печени – снижение ферментов АЛТ и АСТ, а также помогает предупредить развитие фиброза и цирроза.
Лечение заболеваний печени
Выявить причину заболевания может только качественная диагностика. Она позволит назначить лечение, дающее высокую эффективность. Врачи нашего медицинского центра здоровья семьи «Надежда» сумеют поставить правильный диагноз, они выявят истинные причины вашего недуга. Центр оснащен самой современной аппаратурой.
Печень, заболевание и лечение которой протекают трудно, следует доверить наблюдению опытного специалиста. У нас работают только квалифицированные специалисты. Они имеют обширные познания в данной области, а также богатую практику.
Восстановительный курс требует терпения пациента. Не ждите быстрых результатов. Заболевший должен обратиться к врачу вовремя. Запущенная болезнь только утяжеляет ход лечения. Зачастую больной прибегает к методу самолечения. Это весьма пагубно отражается на состоянии его здоровья.
Именно поэтому лечение советуется проводить под руководством только опытного врача. Наши специалисты сумеют подобрать нужную в вашем случае лекарственную терапию. Также будет учтена диета и умеренные физические нагрузки.
Признаки и симптомы увеличения печени
Если печень увеличена совсем немного, в большинстве случаев это не вызывает вообще никаких симптомов. Но при сильной гепатомегалии печени могут появляться:
- Ощущение полноты в области печени;
- Абдоминальный дискомфорт;
- В зависимости от конкретной причины увеличения печени – симптомы первичных заболеваний. Это могут быть желтуха, усталость и слабость, тошнота, потеря веса.
В ходе медицинского обследования врач может обнаружить увеличение печени с правой стороны живота. Чтобы точно установить причину гепатомегалии печени, могут проводиться самые разные анализы, исследования и тесты:
- Анализы крови для проверки на ферменты печени и другие нарушения, связанные с заболеваниями печени;
- Компьютерная томография, МРТ или УЗИ для визуальной оценки состояния печени;
- ЭРХПГ – обследование для обнаружения проблем с желчными протоками;
- Биопсия печени – взятие небольшого образца тканей печени дл исследования под микроскопом и проверки на рак или жировую дистрофию печени.
Посетите нашу страницу Гепатология
3.Причины болезни
Причины увеличения печени могут быть самыми разными.
Воспаление или жировая дистрофия печени могут вызвать гепатомегалию, и возникают они в результате таких факторов, как:
- Инфекции из-за вируса или абсцесса;
- Некоторые лекарства;
- Токсины;
- Некоторые виды гепатита, в том числе – алкогольный гепатит;
- Аутоиммунные заболевания;
- Метаболический синдром;
- Генетические нарушения.
Увеличение печени может происходить из-за роста аномальных образований, в том числе:
- Кисты;
- Опухолей, которые начинают расти или распространяются в печень.
Проблемы с кровотоком – еще одна из возможных причин увеличения печени.
К этому могут привести разные условия, в том числе:
- Хроническая сердечная недостаточность, при которой сердце не может перекачивать кровь так хорошо, как это нужно;
- Тромбоз вен в печени, блокировка вен в печени;
- Вено-облитерирующий эндартериит, блокирование мелких вен в печени.
О нашей клинике м. Чистые пруды Страница Мединтерком!
Введение
В декабре 2022 г. в городе Ухань провинции Хубэй Китайской Народной Республики (КНР) отмечена вспышка новой коронавирусной инфекции, вызываемой новым штаммом коронавируса, который 11 февраля 2020 г. получил название SARS-CoV-2 (Severe acute respiratory syndrome-related coronavirus 2). В 2022 г. инфекция приобрела характер пандемии — признана таковой Всемирной организацией здравоохранения (ВОЗ) 11 марта 2022 г.; ей присвоено название COVID-19 (Coronavirus disease 2019). На конец января 2022 г. зафиксировано более 97 млн случаев заражения COVID-19 (более 3,6 млн — на территории Российской Федерации) с количеством погибших свыше 2 млн. Типичным проявлением новой инфекции является быстрое развитие двусторонней пневмонии с характерной клинической и рентгенологической симптоматикой, в ряде случаев (до 4%) сопровождающейся развитием острого респираторного дистресс-синдрома (ОРДС) [1, 2]. Однако наряду с респираторной симптоматикой у большого количества заболевших COVID-19 выявлялись симптомы поражения желудочно-кишечного тракта (ЖКТ), нередко возникавшие в дебюте заболевания [1, 3, 4]. Их появление обусловлено патогенетическими особенностями воздействия вируса SARS-CoV-2 на организм человека и имеет важное клиническое и прогностическое значение [2].
Поражение желудочно-кишечного тракта при COVID-19
SARS-CoV-2 — одноцепочечный РНК-содержащий вирус семейства Coronaviridae, вероятно, являющийся рекомбинантным между коронавирусом летучих мышей и вирусом неизвестного происхождения. Генетическая структура SARS-CoV-2 близка к коронавирусу SARS-CoV — возбудителю атипичной пневмонии, вспышка которой зафиксирована в ноябре—декабре 2002 г. в Южном Китае; до 73% заболевших имели симптомы, связанные с ЖКТ, наиболее часто — диарею [5]. Вирус SARS-CoV-2 отнесен ко II группе патогенности; от других вирусов семейства отличается более высокой контагиозностью. Основным механизмом передачи вируса является воздушно-капельный, но не исключаются контактный и фекально-оральный пути передачи. Начальным этапом проникновения вируса в организм человека является взаимодействие с рецепторами ангиотензинпревращающего фермента 2-го типа (ACE2), которые имеются не только в альвеолярных клетках легких (что объясняет быстрое развитие пневмонии), но и в ряде других клеток, в том числе в клетках ЖКТ — пищевода, подвздошной кишки, толстого кишечника [1, 2, 6]. Нуклеокапсидный белок вируса определялся в эпителиальных клетках слюнных желез, желудка, двенадцатиперстной и прямой кишок (рис. 1) [7].
Рис. 1. Гистологическое и иммунофлуоресцентное окрашивание тканей различных отделов желудочно-кишечного тракта больного с COVID-19 [7].
В качестве основных патогенетических механизмов поражения ЖКТ у пациентов с COVID-19 рассматриваются непосредственное действие вируса на эпителиоциты, косвенное нейротропное влияние на механизмы нейрорегуляции кишечника, цитокиновый «шторм» [4]. Два других коронавируса, родственных SARS-CoV-2 — SARS-CoV и MERS-CoV — также имели отчетливую тропность к ЖКТ (клиническая симптоматика присутствовала в 20 и 32% случаев соответственно).
Кроме того, в ходе исследования T. Zuo и соавт., проведенного в Китае и включившего 15 больных новой коронавирусной инфекцией, выявлены стойкие нарушения фекального микробиома с обогащением условно-патогенными микроорганизмами (Coprobacillus, Clostridium ramosum и Clostridium hathewayi) и истощением полезных комменсалов; изменения сохранялись после элиминации вируса и разрешения респираторной симптоматики [8].
Наличие фекально-орального пути передачи вируса признается вероятным многими авторами на основании выявления методом полимеразной цепной реакции (ПЦР) в кале высоких уровней возбудителя, в том числе живых штаммов вируса, у значительного количества (около 50%) больных [3, 4]. Описаны случаи отрицательных анализов фарингеальных мазков у пациентов с наличием типичной клинической респираторной симптоматики (одышка, сухой кашель) и с положительным анализом кала на SARS-CoV-2. При этом выявление вируса в кале не всегда коррелирует с наличием и выраженностью симптомов со стороны ЖКТ, а также с тяжестью респираторных симптомов [5]. Вместе с тем отмечена стойкость и длительность выявления рибонуклеиновой кислоты (РНК) вируса в кале. В исследовании 73 пациентов с COVID-19 у 53,4% оказался положительным анализ кала и сохранялся таковым в течение 1—12 дней, причем у 23,3% пациентов — после отрицательного анализа респираторных проб. Схожая картина отмечается у детей — у 8 из 10 детей, принимавших участие в исследовании, мазок из прямой кишки на SARS-CoV-2 был положительным даже при отрицательных мазках из носоглотки [6]. Это свидетельствует о том, что выделение вируса из ЖКТ может быть обильным и сохраняться после разрешения клинических симптомов.
Диспептический синдром и другая гастроэнтерологическая симптоматика, по данным публикаций китайских исследователей, имелись в 2—40% случаев [4]. Как правило, желудочно-кишечные симптомы несколько «запаздывали» по сравнению с респираторными, появляясь в среднем за 7,3 дня до госпитализации (респираторные симптомы — за 9 дней). Есть также данные о наличии у этих пациентов более выраженных клинических проявлений негастроэнтерологической симптоматики заболевания [9]. Ведущим симптомом (если не считать неспецифический симптом анорексии) была диарея — у 15% пациентов, по данным исследования, включившего 1012 больных нетяжелыми формами COVID-19, она же нередко являлась первым проявлением инфекции. Еще одно китайское исследование, анализирующее структуру жалоб у 204 пациентов с COVID-19 из 3 больниц провинции Хубэй, показало наличие жалоб со стороны ЖКТ у 48,5% из них. У 83,8% отмечалась анорексия, у 29,3% — диарея, у 8,1% — рвота, у 4% — боли в животе; нередко встречалось сочетание нескольких симптомов [10]. По данным другого крупного исследования, проведенного на основании анализа 1141 историй болезни одной из больниц Уханя с 7-недельным периодом наблюдения за пациентами, гастроэнтерологические жалобы при COVID-19 отмечены у 16% (n=183) больных и имеют следующую частоту выявления: тошнота и рвота — примерно у 60% пациентов, диарея — у 37%, боль в животе — у 25% больных. У 7 обследованных пациентов диспептический синдром был единственным проявлением болезни без признаков поражения бронхолегочной системы. Наличие не вполне типичной для COVID-19 гастроэнтерологической симптоматики послужило причиной для более позднего установления диагноза у большинства пациентов. По данным китайских авторов, наличие симптомов поражения ЖКТ ассоциировано с более тяжелыми вариантами течения коронавирусной инфекции [5]. В качестве казуистического случая дебютного симптома COVID-19 описан случай гематохезиса [11].
По данным еще одного исследования, проведенного в Китае, суммировавшего данные о 1099 пациентах из 552 больниц, диарея выявлена у 3,8% больных, тошнота или рвота — у 5% больных [6]. Сравнительная частота гастроинтестинальных жалоб, по данным нескольких китайских исследователей, представлена в табл. 1 [7, 12—22]. Из симптомов намеренно исключена анорексия, как не являющаяся, по нашему мнению, специфическим признаком поражения ЖКТ.
Таблица 1. Структура гастроинтестинальных жалоб у пациентов с COVID-19 по данным китайских исследований [7, 12—22]
| Исследователь | Количество больных, n | Диарея, % | Тошнота, % | Рвота, % | Боль в животе, % |
| N. Chen и соавт. [12] | 99 | 2 | 1 | 1 | Нет данных |
| W. Guan и соавт. [13] | 1099 | 3,8 | 5 | 5 | Нет данных |
| C. Huang и соавт. [14] | 38 | 2,6 | Нет данных | Нет данных | Нет данных |
| K. Liu и соавт. [15] | 137 | 8 | Нет данных | Нет данных | Нет данных |
| H. Shi и соавт. [16] | 81 | 3,7 | Нет данных | 4,9 | Нет данных |
| D. Wang и соавт. [17] | 138 | 10,1 | 10,1 | 3,6 | 2,2 |
| F. Xiao и соавт. [7] | 73 | 35,6 | Нет данных | Нет данных | Нет данных |
| X. Xu и соавт. [18] | 62 | 4,8 | Нет данных | Нет данных | Нет данных |
| X. Yang и соавт. [19] | 52 | Нет данных | Нет данных | 3,8 | Нет данных |
| J. Zhang. и соавт. [20] | 139 | 12,9 | 17,3 | 5 | 5,8 |
| F. Zhou и соавт. [21] | 141 | 4,7 | 3,7 | 3,7 | Нет данных |
| X. Lu и соавт. [22] | 171 | 8,8 | Нет данных | 6,4 | Нет данных |
В нескольких исследованиях из США полностью отсутствует информация о наличии гастроинтестинальных жалоб у больных COVID-19. Однако первый пациент с коронавирусной инфекцией на территории США имел двухдневный анамнез тошноты и рвоты до госпитализации, диарею и дискомфорт в животе в течение первых дней госпитализации; РНК коронавируса выявлена у него в кале методом ПЦР на 7-й день лечения в стационаре.
По данным исследования A. Hormati и соавт., у ряда пациентов различного возраста (19—83 года), госпитализированных в гастроэнтерологическую клинику провинции Кум (Иран) и имевших разнообразную симптоматику диспепсии, резистентной к лекарственной терапии, в ходе расширенного обследования выявлены вирус SARS-CoV-2 в фарингеальных мазках и различная степень поражения легких по данным компьютерной томографии (КТ); респираторная симптоматика отсутствовала и не появилась в ходе дальнейшего наблюдения, все случаи закончились выздоровлением [23].
При оценке гастроинтестинальных симптомов у детей, больных новой коронавирусной инфекцией, выявлена схожая ситуация: в когортном исследовании, включившем 171 ребенка, диарея отмечена у 8,8%, рвота — у 6,4% больных. Несмотря на более легкое, как правило, клиническое течение заболевания с малой выраженностью респираторной симптоматики, у детей жалобы со стороны ЖКТ по структуре и частоте представляются аналогичными таковым во взрослой популяции [22].
С учетом длительности выявления SARS-CoV-2 в кале и его возможного бессимптомного выделения даже после отрицательного результата фарингеальных мазков необходим эффективный инфекционный контроль с тщательным соблюдением профилактических мероприятий — гигиены рук, социального дистанцирования; контактные лица должны быть предупреждены о потенциальном риске заражения COVID-19 [1, 9].
Вопросы терапии гастроинтестинальных проявлений инфекции COVID-19 малоизучены. В клинических наблюдениях из КНР симптоматически использовались противорвотные препараты для контроля тошноты и рвоты. При наличии диареи перед назначением терапии рекомендовалось исследование кала на токсины Clostridioides difficile и исключение иной бактериальной инфекции кишечной группы; антибиотикотерапия применялась только в случае бактериальной ко-инфекции [9].
Экспертами ВОЗ и Британской диетической ассоциации (British Dietetic Association) сформулирован ряд основных позиций по коррекции питания у больных с коронавирусной инфекцией COVID-19 [2, 24, 25]. Рекомендованы отказ от алкоголя, ограничение потребления жиров до 30% суточной потребности за счет насыщенных жиров животного происхождения, целесообразно увеличение потребления молока и молочнокислых продуктов, в том числе содержащих пробиотики, с целью улучшения качества кишечной микробиоты и возможного ограничения прикрепления SARS-CoV-2 к клеточной мембране. Показано расширение рациона за счет овощей, фруктов и цельнозерновых продуктов, повышенное потребление витамина D в условиях самоизоляции или стационара, ограничение потребления сахарного песка и соли до 5 г в сутки каждого из этих продуктов.