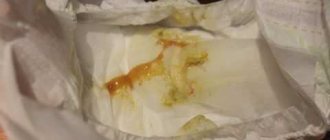
Как обнаружить кровь в кале
Кровь в кале приводит к анемии
Часто случается так, что кровь в кале является единственным симптомом того, что в организме происходит что-то непонятное. Очень важно обратить внимание и не пропустить следующее:
- Появление кровяных прожилок в кале, которые выглядят, как «червячки»
- Алую кровь, которая может быть как на поверхности кала, так и оставаться на туалетной бумаге
- Жидкий стул с пеной и кровью
- Стул стад жидким, к тому же в нем присутствует не только кровь, но еще и слизь. Такой стул будет чем-то напоминать желе
- Кал стал похожим на пластилин
- Кал стал черного цвета, причем это никак не связано с употреблением каких-то продуктов питания
- К тому же, стоит обратить особое внимание на то, когда из ануса потекла кровь. Иногда ее даже сложно остановить. В этом случае непременно нужно вызвать скорую помощь.
Попытаюсь описать типичного младенца с аллергическим проктоколитом.
Обычно это хорошо развитый, упитанный младенец с отличным самочувствием, у которого с возраста 2-3 месяца родители стали замечать небольшое учащение стула (может и не быть) и прожилки алой крови в стуле.
Часто при этом в стуле еще и много слизи.
Обычно при типичном проктоколите нет явных колик, но может быть беспокойство при отхождении стула
Аллергический проктоколит может развиться как у ребенка на грудном вскармливании, так и на искусственном.
В общем анализе кала можно найти большое количество лейкоцитов в кале (хотя этот признак неспецифический), а может быть и совершенно нормальный анализ.
В общем анализе крови может быть немного снижен гемоглобин и повышено число эозинофилов, но может быть и все отлично.
Именно при такой картине стоит подумать об аллергическом проктоколите.
Причины видимой крови
В большинстве случаев кровь, после того, как она появилась в кале, можно заметить невооруженным глазом. Правда, не все рассматривают свои испражнения, и поэтому не всегда замечают это проявление. К самым распространенным причинам, почему кровь может появиться в кале, и при этом ее будет видно, можно отнести:
- Трещина заднего прохода. Иногда пациенты замечают, что после испражнения им становится больно, да и во время него тоже. И если обратить внимание на кал, то на его поверхности можно заметить следы крови. Это говорит о том, что появилась трещина. Самой основной причиной трещины заднего прохода являются периодические запоры, от которых многие люди не лечатся. В этом случае, кровь может присутствовать несколько дней в кале до того момента, пока рана не заживет. Но при следующем воздействии на нее, она снова начет кровоточить
- Геморрой. Одной из самых частых причин присутствия в кале крови является геморрой, который к тому же, проявляется и другими симптомами, такими как зуд, боль, жжение, иногда выпадение геморроидальных узлов. Геморрой появляется на фоне набухания вен, в результате чего в тяжелых стадиях при повреждении вен каловыми массами, может начаться кровотечение. Как правило, кровь будет темного цвета
- Неспецифический язвенный колит, во время которого появляются изъязвления на слизистой и подслизистой. Помимо того, что в кале пациента будет присутствовать кровь, будут еще и обнаружены следы гноя, выделяющегося из язв. Обычно, самочувствие человека резко ухудшается, у него появляются все признаки интоксикации организма, диарея, боли в животе
- Болезнь Крона, которая считается наследственным заболеванием, и может развиться в результате перенесенной кори, на фоне пищевой аллергии. Помимо крови, стул будет жидким, появится сыпь на коже, лихорадка
- Кишечные инфекции, которые могут быть как бактериального, так и вирусного происхождения. Если вовремя не обратить внимания на эту проблему, то появится кровь в кале из-за раздражения и воспалительного процесса на слизистой
- Опухоли в кишечнике, как злокачественные, так и доброкачественные, которые со временем начинают давить на кровеносные сосуды, способствуя их разрыву, и как следствие, появлению крови в кале
- Дисбактериоз, особенно когда его причиной является клостридия
- Инфекции, передаваемые половым путем
В зависимости от того, что послужило причиной появления крови в кале (когда человек ее видит самостоятельно), будет и зависеть лечение, назначенное специалистом. Потому что очень важно не только устранить симптомы, но и убрать источник самой проблемы.
В статье на основании данных литературы и собственных наблюдений представлены дифференциально-диагностические критерии при синдроме крови в кале. Описано собственное наблюдение больного с болезнью Маркиафава-Микели (пароксизмальная ночная гемоглобинурия).
Syndrome blood-streaked stool at children. Clinical care of the child with the disease Marchiafawa-Michele
In the article on the basis of literature data and own the observations differential-diagnostical criteria for the syndrome of blood-streaked stool is presented. Describe own observation of a patient with a disease Marchiafawa-Micheli (paroxysmal nocturnal hemoglobinuria).
Проблема желудочно-кишечных кровотечений давно привлекает внимание детских врачей. Хронические неинтенсивные потери крови из желудочно-кишечного тракта отходят на второй план, в то же время медленно, но верно нанося ущерб детскому организму. Эти состояния характеризуются эпизодическим или постоянным симптомом примеси крови к испражнениям, причины которого разнообразны и необязательно связаны с проктологическими заболеваниями [1].
Общий принцип диагностических мероприятий у детей с кровотечением — комплексность. Важную информацию дает внимательный расспрос родителей и ребенка при выяснении жалоб и сборе анамнеза. Необходимо стремиться получить исчерпывающую информацию о начале заболевания, осложнившегося кровотечением, и других особенностях состояния, предшествовавших появлению крови в кале. Этот этап врачебной деятельности настолько важен, что по существу предопределяет в дальнейшем все диагностические и лечебные мероприятия [2, 3].
Кровотечения из нижних отделов желудочно-кишечного тракта могут быть скрытыми или явными (умеренно выраженными или массивными). Иногда больные сообщают о периодически возникающих у них кровотечениях лишь при тщательном расспросе. Реже наблюдаются массивные кишечные кровотечения, при которых наблюдаются гиповолемия, артериальная гипотония, трахикардия.
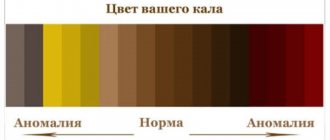
По характеру примеси крови в кале можно уже на первых стадиях диагностики сориентироваться об уровне кровотечения и возможной его причине. Считается справедливым правило, которое гласит, что чем ярче выделяющаяся из прямой кишки кровь, тем дистальнее расположен источник кровотечения.
Алая кровь, выделяемая в виде капель, характерна для поражения прямой кишки; прожилки алой крови в кале коричневого цвета — при поражении сигмовидной кишки; темно-красная кровь, равномерно перемешанная с калом, — при поражении проксимальных отделов толстой кишки; черный дегтеобразный стул — поражение тонкой кишки и более высоких отделов пищеварительного тракта [4].
При наличии крови в испражнениях важно выяснить, перемешана ли кровь с каловыми массами (источник расположен высоко) или выделяется в относительно малоизмененном виде в конце дефекации, что более характерно для низкорасположенных кровоточащих опухолей и геморроидальных узлов.
Характер заболевания также определяет цвет и количество крови в кале. Так, несформированные каловые массы, перемешанные с жидкой кровью, разной цветовой гаммы, нередко с примесью слизи свидетельствуют о поражении слизистой оболочки, которое может сопровождать болезнь Крона, неспецифический язвенный колит или выраженный инфекционный колит [5, 6, 7, 8, 9]. Дивертикул Меккеля, кровоточащие опухоли и полипы подвздошной кишки, а также высокорасположенные гемангиномы сопровождаются большим количеством примесей темной крови в стуле [6, 3, 10]. Скопления жидкой крови темно-вишневого или алого цвета на поверхности каловых масс обычно в конце акта дефекации свидетельствуют о наличии кровоточащего полипа в дистальных отделах толстой кишки.
Прожилки крови темного или ярко-алого цвета, прослеживаемые на поверхности каловых масс на всем их протяжении, чаще всего являются признаком геморроидального кровотечения или трещины слизистой оболочки толстой кишки [11]. При аллергических и системных заболеваниях в значительной степени могут варьировать как объем кровотечения, так и качественная характеристика выделившейся крови [12, 13, 14].
Наличие болей в животе свидетельствует в пользу хронических неспецифических воспалительных заболеваний кишечника, острых ишемических поражений тонкой и толстой кишки [15]. Внезапные резкие боли в животе, сопровождающиеся затем кишечным кровотечением, могут быть обусловлены инвагинацией различных отделов, изъязвлением дивертикула Меккеля [3]. Боли в области прямой кишки, сопровождающие акт дефекации или усиливающиеся после нее, наблюдаются обычно при трещине заднего прохода или геморрое [11]. Безболевое массивное кишечное кровотечение может отмечаться при дивертикулезе кишечника, телеангиэктaзиях [6].
Наличие лихорадки, артрита, афтозного стоматита, узловатой эритемы, первичного склерозирующего холангита, поражений глаз (ирита, иридоциклита) характерны для хронических воспалительных заболеваний кишечника [16]. Обнаружение телеангиэктазий на коже и видимых слизистых может свидетельствовать о наличии таких же изменений и на слизистой оболочке кишечника [17].
Следует отметить, что в литературе, несмотря на подробное изложение клиники различных причин ректальных кровотечений, отсутствуют данные о сравнительной характеристике различных параметров этого признака, не обсуждаются направления дифференциальной диагностики и использования лабораторно-инструментальных методов.
Проиллюстрируем сложность диагностики при наличии кишечного кровотечения собственным наблюдением за ребенком с болезнью Маркиафава-Микели (пароксизмальная ночная гемоглобинурия). Это заболевание — сравнительно редкая приобретенная форма гемолитической анемии, связанная с изменением структуры эритроцитов, нейтрофилов и тромбоцитов, протекающая с признаками внутрисосудистого гемолиза. На генетическом уровне выявляют точечные мутации гена мембранных протеинов, что проявляется дефектом мембран эритроцитов (рис. 1), нейтрофилов, тромбоцитов и клеток эритроцитарных колоний костного мозга [18].
Рисунок 1. Сканограмма эритроцитов при болезни Маркиафава-Микели
1. Гипохромный эритроцит
2. Эритроциты с дефектом мембраны в виде пор
Наиболее стойкие клетки у здорового человека — ретикулоциты — оказываются более хрупкими при болезни Маркиафава-Микели. Главная роль в патогенезе принадлежит тромботическим осложнениям вследствие внутрисосудистого гемолиза эритроцитов и стимуляции факторов свертывания крови. Общераспространенное название «пароксизмальная ночная гемоглобинурия» мало соответствует сути заболевания, так как при этой болезни нет ни настоящих пароксизмов, ни обязательной гемоглобинурии [19].
Болезнь начинается исподволь. Больной жалуется на слабость, недомогание, головокружение. Иногда больные обращают внимание на небольшую желтизну склер. Нередко одной из первых жалоб становятся головная боль, боли в животе различной локализации. Гемоглобинурия редко бывает первым симптомом заболевания.
Интенсивные приступы болей в животе — один из характерных признаков болезни. Их связывают с тромбозами мелких мезентериальных сосудов.
Симптомокомплекс, включающий гемолитическую анемию, гемосидеринурию, положительную пробу Хема и сахарозную пробу, позволяющий выявить повышенную чувствительность эритроцитов к комплементу, достаточно информативен для диагностики пароксизмальной ночной гемоглобинурии [20]. Для диагностики на молекулярном уровне используют цитофлюорометрический анализ с моноклональными антителами к мембранным протеинам, экспрессия которых нарушена при этом заболевании.
Патогенетических методов лечения не существует. В тяжелых случаях показана трансплантация костного мозга. Применение цитостатической терапии не оправдывает возложенных на нее надежд. Больным по показаниям назначают переливание отмытых эритроцитов. В некоторых случаях получен положительный эффект от применения нерабола, токоферола. Для борьбы с тромбозами используют гепарин в небольших дозах, а также антикоагулянты непрямого действия.
Диагностика болезни Маркиафава-Микели представляет определенную трудность, особенно на начальных этапах ее развития при доминировании в клинической картине абдоминального синдрома. Приводим историю болезни.
Больной Л., 14 лет, житель г. Омска, поступил в клинику с подозрением на болезнь Крона. При поступлении жалобы на боли в животе, носящие приступообразный характер, без четкой локализации. Акушерский и ранний анамнез без особенностей. До 10 лет рос и развивался в соответствии с возрастом, болел редко. С десятилетнего возраста появились приступы острых болей в животе, сопровождающиеся многократной рвотой с примесью желчи, иногда крови, периодически с повышением температуры тела до субфебрильных цифр, желтушным окрашиванием кожи, появлением темной мочи. Приступы обычно длились 2-3 дня, снимались парентеральным введением анальгетиков и спазмолитиков. Частота приступов — раз в две недели. В межприступном периоде мальчик чувствовал себя хорошо. В одиннадцатилетнем возрасте ребенок находился на обследовании в отделении гематологии с диагнозом транзиторной тромбоцитопении. Мальчику неоднократно исключалась острая хирургическая патология. При повторном обследовании в гастроэнтерологическом отделении выставлялся диагноз: эритематозный гастрит, эрозивный гастродуоденит. В четырнадцателетнем возрасте во время одного из приступов болей в животе появился дегтеобразный стул. В связи с подозрением на дивертикул Меккеля была произведена средне-срединная лапаротомия с ревизией кишечника. Интраоперационно выявлено утолщение стенки тощей кишки, наличие темного содержимого, напоминающего кровь, в просвете подвздошной кишки. Дивертикул Меккеля был исключен. При ревизии толстой кишки патологических образований не обнаружено. С подозрением на болезнь Крона мальчик был направлен в Нижегородский НИИ детской гастроэнтерологии.
При поступлении состояние средней тяжести. Физическое развитие нормальное, гармоничное. Кожа бледная с землистым оттенком, единичные петехии. Периферические лимфоузлы мелкие, эластичные. Определялась краевая иктеричность склер. Дыхание и гемодинамика не нарушены. Живот мягкий, болезненный в эпигастрии, пилородуоденальной зоне, левой подвздошной области. Печень по среднеключичной линии — 11 см, пальпировалась на 3 см из-под реберной дуги, плотноватой консистенции, слегка болезненная, край острый. Селезенка не пальпировалась. Стул регулярный, оформленный, без видимых патологических примесей. В анализе крови: Нв — 96 г/л, Эр — 3,3 х1012/л, Лейк — 4,3 х 109/л, ретикулярные клетки — 1%, сегментоядерные лейкоциты — 18%, лимфоциты — 67%, моноциты — 14%, тромбоциты — 28‰=106,4 х 109/л, СОЭ — 26 мм/ч. При проведении рентгенологического и эндоскопических исследований пищевода, желудка, двенадцатиперстной и толстой кишок, а также терминального отдела подвздошной кишки источника кровотечения не выявлено. Мальчику были исключены: болезнь Крона, неспецифический язвенный колит.
На 5-й день пребывания в стационаре у него появились интенсивные боли в животе, был замечен темный цвет мочи по утрам. В этот период в анализе крови выявлено падение уровня гемоглобина, эритроцитов, лейкоцитов и нейтрофилов (рис. 2, 3, 4, 5).
Рисунок 2. Падение уровня гемоглобина при обострении болезни
Рисунок 3. Падение количества эритроцитов при обострении болезни
Рисунок 4. Падение количества лейкоцитов при обострении болезни
Падение количества нейтрофилов оказалось более длительным и глубоким, что является характерным для данного заболевания (рис. 5).
Рисунок 5. Падение количества нейтрофилов при обострении болезни
Кроме того, имел место ретикулоцитоз — 57‰ (3 гр-12,2%, 4 гр-22,8%, 5 гр-65%). В анализе мочи — положительная реакция на гемосидерин. В копрограмме значительное количество эритроцитов. Реакция кала на скрытую кровь положительная. Наличие у ребенка гемолитической анемии в сочетании с гемосидеринурией, тромбоцитопенией, лейкопенией, интенсивными приступами болей в животе и синдромом крови в стуле послужили основанием для предположения о болезни Маркиафава-Микели. Были проведены дополнительные исследования. Миелограмма: раздражение красного ростка кроветворения. Проба Хема положительная: гемолиз эритроцитов — 32,56% (N до 5%). Сахарозная проба на гемолиз эритроцитов положительная: прямая — 14,23% (N до 2-3%), перекрестная — отрицательная, с эритроцитами больного — отрицательная. Результаты дополнительного исследования и консультация гематолога подтвердили наличие у мальчика болезни Маркиафава-Микели.
Приведенное наблюдение редкой причины ректального кровотечения у детей, не связанной с заболеванием желудочно-кишечного тракта, свидетельствует о необходимости дальнейшего совершенствования алгоритма диагностики данного синдрома.
Э.Н. Федулова, А.Р. Богомолов, Л.Н. Варначева, О.В. Федорова, О.А. Тутина
Нижегородский научно-исследовательский институт детской гастроэнтерологии
Федулова Эльвира Николаевна — кандидат медицинских наук, заведующая отделом «Клиники патологии толстой кишки»
Литература:
1. Ленюшкин А.И. Детская колопроктология. М.: Медицина, 1990. 152 с.
2. Запруднов А.М., Григорьев К.П., Дронов А.Ф. Желудочно-кишечные кровотечения у детей. М., 1998. 208 с.
3. Запруднов А.М., Садовников В.И., Щербаков П.Л., Григорьев К.И., Квиркелия М.А. Кровотечения у детей с заболеваниями пищевода, желудка и кишечника. М., 1997. 125 с.
4. Копейкин В.Н., Обрядов В.П., Копылов М.В. и др. Дифференциальная диагностика заболеваний, протекающих с кровью в стуле у детей: методические рекомендации. Нижний Новгород, 1993. 24 с.
5. Алиева Э.И., Румянцев В.Г. Болезнь Крона у детей. Педиатрия 2001; 6: 75-79
6. Белоусова И.М. Редкие причины желудочно-кишечных кровотечений. М.: Медицина, 1976. 188 с.
7. Шептулин А.А. Кровотечения из нижних отделов желудочно-кишечного тракта. Русский медицинский журнал 2000; 2: 2: 36-40.
8. Щербаков П.Л. Воспалительные заболевания кишечника у детей: болезнь Крона и неспецифический язвенный колит. Детский доктор 2000; 4: 22-26.
9. Щиголева Н.Е., Румянцев В.Г., Бельмер С.В., Гасилина Т.В., Карпина Л.М., Капуллер Л.Л., Бубнова Л.В. Неспецифический язвенный колит у детей. Российский педиатрический журнал 2002; 2: 16-18.
10. Сигидин Я.А., Гусева Н.Г., Иванова М.М. Диффузные болезни соединительной ткани: Руководство для врачей. М.: Медицина, 1994. 544 с.
11. Воробьев Г.И., Благодарный Л.А. Консервативная терапия геморроя. Русский медицинский журнал 2001; 9: 3-4.
12. Аллергические болезни у детей: Руководство для врачей. Под ред. М.Я. Студеникина, И.И. Балаболкина. М.: Медицина, 1998. 352 с.
13. Насонова В.А., Астапенко М.Г. Клиническая ревматология. М.: Медицина, 1989. 592 с.
14. Пыцкий В.И., Адрианова Н.В., Артомасова А.В. Аллергические заболевания. 2-е изд., переаб. и доп. М.: Медицина, 1991. 368 с.: ил.
15. Левитан Б.Н., Дедов А.В., Прошина П.П. Дисссеменированное внутрисосудистое свертывание крови при язвенном колите. Российский журнал гастроэнтерологии, гепатологии, колопроктологии 1999; 5: 65-67.
16. Златкина А.Р., Белоусова Е.А. Внекишечные системные проявления болезни Крона. Российский журнал гастроэнтерологии, гепатологии, колопроктологии 2000; 6: 60-64.
17. Парфенов А.И., Логинов Н.С. Болезни кишечника. М.: Медицина, 2000. 363 с.
18. Масчан А.А., Богачева Н.Ю., Байдун Л.В. и др. Гематология и трансфузиология 1996; 41: 3: 20-25.
19. Идельсон Л.И. Болезнь Маркиафава-Микели (пароксизмальная ночная гемоглобинурия): руководство по гематологии. Под ред. А.И.Воробьева. М.: Медицина, 1985. Т.2. С. 121-129.
20. Иванова С.В., Бабич Н.Б., Гороховская Г.Н. и др. Терапевтический архив 1996; 11: 73-74.
Причины скрытой крови
Кал с кровью — тревожный симптом
Иногда случается так, что самостоятельно человек не может увидеть кровь в кале, так как видимых следов нет. Обычно это происходит тогда, когда кровь в кишечнике и в сам кал попадает из верхних отделов пищеварительной системы, то есть, дойдя конца, она успевает поменять цвет.
Гемоглобин, который присутствует в крови, под воздействием кислот распадается, и поэтому кал приобретает в буквальном смысле черный цвет. К основным причинам такого явления можно отнести:
- Кровотечение из расширенных вен в пищеводе. Помимо того, что стул поменяет цвет, он станет еще и дегтеобразным. К тому, сразу после еды у человека будут появляться сильные боли за грудиной, рвота с кровью
- Синдром Мэллори-Вейсса, при котором образуется кровяная трещина в пищеводе или в одном из отделов желудка. Обычно, это случается с пьющими людьми или с теми, кто не лечит язву желудка
- Кровотечение из язвы желудка или язвы двенадцатиперстной кишки, когда стул может быть несколько раз в день, причем черного цвета. Помимо этого человеку будет больно, а также может повыситься температура тела
- Прободение язвы двенадцатиперстной кишки, при которой состояние у человека будет таким, как будто он потерял много крови, то есть головокружение, слабость, потеря сознания. К тому же, в кале будет присутствовать кровь
- Рак желудка, особенно на последних стадиях. Он может сопровождаться еще и другими симптомами, такими как слабость, анемия, отвращение к любым мясным продуктам
- Опухоли пищевода, которые на данный момент будут находиться в стадии распада
- Стоматит, как у взрослых, так и у детей
Из-за того, что не все обращают внимания на свой стул, особенно не придают значения его цвету, многие болезни обнаруживаются уже на последних стадиях, когда изменить что-то сложно, да и просто нереально. Именно поэтому, к своему здоровью нужно относиться трепетно и прислушиваться к организму, чтобы вовремя заметить какие-то изменения и проконсультироваться со специалистом по этому поводу.
Диагностика измененной крови в кале
Кровь в кале может быть скрытной
И если в случае с видимой кровью в кале особой диагностики проводить не нужно, так как итак все видно, то в случае с измененной необходимо пройти ряд исследований, чтобы убедится в том, что это именно кровь, а не влияние некоторых продуктов питания. Самый главный анализ, который позволяет определить, есть ли в кале скрытая кровь или нет, является анализ Грегерсена, или по-другому, реакция Грегерсена.
Для того чтобы пройти это исследование, необходимо подготовится. Нельзя за три дня до сдачи кала чистить зубы, кушать мясо и рыбу, а также принимать любые витамины, в которых содержится железо. Затем у человека собирают кал, и на его поверхность наносят специальную смесь, которая и позволяет выявить кровь.
Причины крови в кале у детей
Дети ничем не отличаются от взрослых. И если многие думают о том, что некоторых проблем у них быть попросту не может, то они глубоко ошибаются. Детский организм абсолютно такой же, как организм взрослого. Единственное отличие состоит лишь в размере органов. Поэтому, все вышеописанные причины можно применять и для детей. Правда, нужно помнить, что в основном кровь в кале у детей может появиться по следующим причинам:
- Дисбактериоз кишечника. На сегодняшний день это одна из самых распространенных проблем у детей любого возраста, так как, несмотря на пропаганду здорового питания и наличие множества продуктов питания именно для детей (смеси, пюрешки и т.д.), не все родители придерживаются этого. А есть и те, кто в полгода кормит уже малыша щами. Как правило, дисбактериоз у детей появляется после приема антибиотиков, когда не был пропит курс бифидобактерий. Чтобы точно опередить, что причина крови в кале – это дисбактериоз, необходимо сдать анализы на бактериальный посев. После того, как будут получены результаты, врач назначит лечение. Но самое главное, это некоторое время соблюдать правильный режим питания, исключить все продукты-раздражители
- Кишечная непроходимость. Одной из самых опасных причин присутствия крови в кале у ребенка будет кишечная непроходимость, которая возникает в результате частых запоров, врожденной аномалии, неправильного питания, раннего введения прикорма. Чаще всего непроходимость диагностируется у детей до двух лет. Если говорить о симптомах проявления, то сразу после еды ребенок будет громко и много плакать, а затем, через некоторое время, просто срыгнет фонтаном. К этому симптому добавится еще и частый стул со слизью и кровью. Но через пару часов стул превратится в опасный комок слизи с кровью. С этого момента начинается самый опасный этап, во время которого, если не вызвать скорую помощь, ребенок полностью откажется от воды и еды, впадет с состояние шока
- Пищевая аллергия. Часто родители замечают, что на какой-то продукт питания у и ребенка высыпало на коже. Но иногда аллергии может проявляться присутствием крови в кале, а также пенистым стулом. Как правило, такое проявление может быть при употреблении ребенком молока, цитрусовых, различных пищевых добавок
В том случае, если имеется подозрение на одну из вышеперечисленных причин, или вообще у ребенка появился кал в крови, необходимо как можно скорее посетить врача, чтобы он установил причину и назначил лечение.
Лечение причин кровяного стула у ребенка
После сдачи анализов и установки причины, вызывающей кровяные выделения в стуле ребенка, врач дает рекомендации или назначает специализированное лечение. При крови в кале, вызванной аллергической реакцией на белок молока, рекомендуется кормящим мамам исключить из рациона молочные продукты (на пару недель), а искусственникам – использовать в питании смеси с расщепленным белком. Если у грудничка причиной патологии являются трещины на сосках матери, врач порекомендует освоить правила техники кормления. Лечение более серьезных причин кровяного стула у ребенка должно проходить строго под наблюдением врача.
Медицинские препараты и методы
При дисбактериозе с кровяным стулом и любой инфекции, вызванной вирусами или бактериями, требуется тщательный подбор антибиотических и противомикробных средств. Чтобы не спровоцировать усиление кровотечения, нужно принимать лекарственные препараты строго по назначению специалиста и в тех количествах, которые он пропишет. Врачи часто рекомендуют курс «Бактрима» или «Ванкомицина» при дисбактериозе и «Арбидола», «Виферона» при вирусной инфекции.
При анальной трещинке, вызванной запорами, ребенку прописывается щадящая диета, осмотические препараты, блокирующие кальциевые каналы и мази с нитроглицериновой основой.
При обнаружении новообразований в толстом отделе кишечника назначаются средства тормозящие рост и развитие полипов. Однако чаще проблему решают радикально, методом хирургического вмешательства, т.к. новообразования могут иметь злокачественную природу.
При выявлении колонии гельминтов, применяют препараты со свойствами угнетения нервной системы паразитов — «Тинидазол», «Метронидазол».
При врожденных патологиях кишечника применяется терапия в условиях стационара с применением процедуры по выпрямлению кишок прибором, качающим воздух. Либо применяется метод хирургического вмешательства – лапороскопия.
Народные средства
Использовать средства народной медицины в лечении причин стула с кровяными выделениями можно только в дополнение к медикаментозным препаратам. Если причина патологии в частых запорах малыша, делаются теплые ванночки с раствором марганцовки или отваром ромашки. Отвар способствует быстрому заживлению трещин ануса и снятию воспаления. Можно делать микроклизму с отваром каштановой коры.
При кровянистых выделениях связанных с диареей прекрасными антисептиками являются настои:
- мяту перечную, горец змеиный (корневища), ягоды черники, ромашку аптечную – по 1ст. ложке заварить в полулитре кипятка, настоять 30 — 40 минут. Для ребенка школьного возраста можно давать по полстакана за 30 мин до еды, 3 раза за день.
- кожуру граната (1 ч. ложка) заварить в 250 мл воды, протомить на маленьком огне 15 минут, настоять в тепле (1,5 – 2 часа), процедить. Ребенку рекомендуется 1ст. ложка настоя 3 раза за полчаса до еды, малышам – по одной чайной ложке.
Хорошим вспомогательным средством является крахмал: в стакане воды комнатной температуры растворяют 1 ст. ложку картофельного крахмала. Для ребенка достаточно полстакана 2 раза за день. Для самых маленьких можно заварить и слегка подсластить кисель. Родителям важно помнить, что следы крови в кале являются серьезным поводом для беспокойства.
Когда вызывать скорую помощь
Кал с кровью — симптом разных заболеваний
Есть ряд случаев, как с взрослыми, так и с детьми, когда при появлении крови в кале, необходимо срочно вызывать скорую помощь. К таким случаям относят:
- Частый жидкий стул, особенно у ребенка, потому что может развиться обезвоживание. А если ребенок потеряет от 10 до 20 процентов жидкости, то это может привести к летальному исходу
- Частая рвота, что также опасно для детей. Но и в случае с взрослыми, если не удается ее остановить, лучше вызвать скорую помощь
- Высокая температура тела, особенно когда ее не удается сбить на длительный промежуток времени
- Сильные боли в области живота, причем такие, что человек начинает терять сознание
- Рвота с кровью
Иногда скорая помощь может сделать на месте несколько уколов, введя необходимые препараты, и уехать. Но в случае с детьми, они обычно предлагают поехать в больницу, от чего ни в коем случае нельзя отказываться. Потому что в больнице при помощи лекарственных препаратов и капельниц, быстро приведут ребенка в нормальное состояние. К тому же, он будет под постоянным наблюдением квалифицированных врачей, способных в нужный момент оказать помощь.
Многие люди сразу начинают беспокоиться, если видят у себя кал с кровью. И это нормальная реакция, потому что просто так кровь здесь появиться не может. Это один из важных и часто главных симптомов наличия кровотечения, вызванного разрушительными процессами в кишечнике, которые нужно лечить, и чем скорее, тем лучше.
Сопутствующие симптомы
При появлении у ребенка жидкого стула с примесями крови необходимо определить другие, сопутствующие симптомы. Это поможет в дальнейшем описать врачу полную картину состояния малыша и оказать ему полноценную помощь.
Температура тела
Если привычный стул у ребенка сменил понос с кровью без температуры, это может быть свидетельством:
- аллергической реакции;
- несварения желудка после переедания;
- резкой смены привычного рациона;
- раннего неправильного введения прикорма;
- сильного стресса, испуга;
- легкой степени пищевого отравления.
Однако подобное расстройство может обуславливаться и более серьезными причинами. Поэтому появление в каловых массах даже незначительных кровяных примесей является веским основанием для обращения к врачу.
Рвота и понос с кровью у ребенка с температурой – это первый признак острой кишечной инфекции. Таким симптомам обычно сопутствует слабость, головокружение, ломота в теле, боли, урчание и спазмы в животе, ложные позывы к дефекации.
Изменение цвета каловых масс, наличие слизи
При развитии расстройства следует очень внимательно присмотреться к каловым массам. Иногда родители принимают за прожилки крови не полностью переваренные красные продукты (томаты, свеклу, паприку, чернику, смородину и пр.).
Самым опасным состоянием, требующим безотлагательной врачебной помощи, является красный понос у детей. Появление алой крови может означать быстрое массивное кровоизлияние в толстой кишке или других участках кишечника.
Наличие жидких каловых масс темно-коричневого или черного цвета (так называемая мелена) говорит о присутствии источника кровотечения в верхних отделах ЖКТ или о воспалительных изменениях в стенках тонкого кишечника.
Пенистый желто-зеленый, зеленоватый, светло-коричневый и других цветов понос у ребенка с прожилками крови и слизи обычно развивается на фоне острой кишечной инфекции.
Анальный зуд
Если кровяной понос у ребенка сопровождается зудом в области заднего прохода, это может быть свидетельством травмирования внутреннего геморроидального узла.