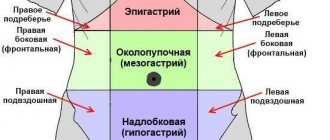
Диспепсия у детей
В основе синдрома функциональной диспепсии у детей лежит нарушение нейрогуморальной регуляции моторной функции верхних отделов желудочно-кишечного тракта и висцеральная гиперчувствительность. При этом расстройство регуляторной системы может происходить на любом уровне: центральном (на уровне ЦНС), периферическом (на уровне проводящих путей), местном (на уровне рецепторного аппарата желудка и кишечника, энтероэндокринных клеток и т. д.) и влечет за собой дискинезию подчиненных органов.
Простая диспепсия в большинстве случаев связана с алиментарными факторами – погрешностями во вскармливании ребенка: перекормом, однообразным питанием, нарушением диеты кормящей матери, быстрым переводом на искусственное вскармливание, введением прикорма. Особенностью пищеварения маленьких детей является приспособленность ЖКТ к пище определенного состава и количества, поэтому резкое изменение характера питания может привести к возникновению диспепсии. Одним из факторов диспепсии у детей раннего возраста служит перегревание, приводящее к возрастанию электролитных потерь с потом и снижению кислотности желудочного сока.
У детей старшего возраста простая диспепсия может развиваться при злоупотреблении фаст-фудом, газировками, несоблюдении режима питания, повышенных учебных нагрузках, стрессовых ситуациях.
Токсическая диспепсия или кишечный токсикоз у детей может являться исходом простой диспепсии. Неоткорректированная диета и отсутствие лечения способствуют всасыванию токсических продуктов бактериального обмена, общей интоксикации, нарушению работы печени, сердечно-сосудистой и нервной систем. Кроме этого, токсическая диспепсия у детей может развиваться на фоне острых кишечных инфекций: сальмонеллеза, дизентерии и др.
Развитие парентеральной диспепсии у детей связано с общим воздействием микробной или вирусной инфекции на организм. Расстройство пищеварения носит вторичный характер и вызвано наличием других заболеваний у ребенка.
Диспепсии подвержены практически все дети, однако чаще данным нарушением страдают недоношенные, дети с перинатальным повреждением ЦНС, гипотрофией, рахитом, аллергическими реакциями, гиповитаминозами, анемией, экссудативно-катаральным диатезом. С диспепсическим синдромом могут протекать паразитарные инвазии (лямблиоз) и гельминтозы у детей.
Проявления и симптомы дисбактериоза у младенцев
- Ребенок перестает поправляться. Он теряет набранный вес.
- Изменяются кожные покровы. Кожа становится сухой. Заметны покраснения и шелушение. Даже уголки губ подвержены потрескиванию кожи.
- Наблюдается проявление аллергического дерматита, молочницы или стоматита на слизистой.
- Снижается или совсем отсутствует аппетит.
- Малыш начинает плохо сосать грудь. Может после начала кормления вообще отказаться от груди.
- Проявляются запоры у младенцев.
- Учащается кратность и изменяется консистенция стула.
- Появляется водянистый и зеленый кал с кусочками слизи и кровянистыми прожилками и с неприятным запахом.
- Ребенок срыгивает или рвет.
- Чувствуется гнилостный запах при повышенном выделении газов.
- Происходит повышение слюноотделения.
- Наблюдаются признаки метеоризма, вздутие животика и боль в нем.
- Начинает часто плакать, нервничать, подгибать ножки.
- Болеет простудными заболеваниями различного рода и кишечными инфекциями.
Причины дисбактериоза у младенцев
У только что родившегося ребенка стерильный кишечник. В нем нет каких-либо бактерий. Все микроорганизмы заселяются через материнские родовые пути, когда протекают роды.
Ребенок часто плачет
Внешний мир встречает ребенка огромным количеством бактерий. Они в воздухе, на руках медиков, на одежде на теле мамы.
Вначале жизненного пути малыша микрофлора имеет различные организмы. Постепенно она становится нормальной. Благодаря действию материнского молока, в котором есть все необходимые компоненты для роста. Примерно через неделю в кишечнике младенца появляются бифидобактерии, а к месяцу рождения малыша – лактобактерии. Их наблюдается от 90 до 95% в микрофлоре кишечника. Это единая экологическая система. И в случае ее нарушения равновесия появляется дисбактериоз.
Послужить развитию заболевания могут такие ситуации:
- Отсутствие или недостаточное количество какого-то вида бактерий. (что, в свою очередь, приводит к расстройству кишечника, нарушению иммунитета, нарушению обмена веществ, развитию пищевой аллергии и рахита).
- Если кормящая мать вынужденно принимала антибиотики. Наблюдалась патология при родах.
- В случае позднего прикладывания малыша к груди из-за длительного пребывания в родильном доме.
- Физиологическая незрелость работы кишечника.
- Малые гнойничковые инфекции.
- Нарушение всасывания кишечника.
- Ослабленный иммунитет.
- Раннее искусственное вскармливание.
- Частые острые вирусные заболевания.
Самостоятельно родителям эксперименты на ребенке проводить не нужно, по поводу подбора лекарственного препарата, который подойдет малышу. Для этого есть врачи.
Хотите быть здоровыми и держать тело в тонусе?
Присоединяйтесь к 1000+ людей, кто получает интересные инсайдерские советы и рекомендации на тему здорового образа жизни, правильного питания и тренировок!
Никакого спама, только полезный и интересный контент!
Основные отличия, которые должен помнить любой родитель:
- Скорость обмена веществ у ребёнка всегда выше, чем у взрослого. С течением времени она замедлится, но на данный момент всё ещё остаётся высокой. Это значит, что школьник нуждается в более частом режиме питания и его необходимо обеспечить тремя полноценными приемами пищи и парой питательных, но небольших по объему перекусов.
- Внимательно следите за подростками: из-за гормональных перестроек организма они чувствуют себя вечно голодными, и это действительно так! Обеспечьте своего тинэйджера полноценным обедом и несколькими вариантами перекусов за счет продуктов здорового питания. Следите за тем, чтобы школьник употреблял правильную пищу, а не фастфуд и снеки.
- Ребёнку требуется меньшее количество калорий, чтобы наесться, но при этом число приёмов пищи должно быть больше. В идеале – 5-7 в день с перерывами не больше 4 часов. Это отличная профилактика заболеваний органов пищеварения у детей.
Особенности лечебной диеты у детей раннего возраста с острыми расстройствами пищеварения
Острые расстройства пищеварения — распространенная патология у детей раннего возраста. Обычно при этом отмечается понос (диарея), который продолжается не более 5-8 дней и может сопровождаться потерей жидкости и электролитов, нарушением питания. К возникновению острых расстройств пищеварения у ребенка в раннем возрасте предрасполагают особенности функционирования желудочно-кишечного тракта, такие, как снижение слизеобразующей функции кишечника, содержания секреторного Ig А, низкий запас транспортных систем, регулирующих реабсорбцию натрия и хлора, физиологическая настроенность ребенка на гипергидратацию, низкая барьерная функция кишечника, пониженная дезинтоксикационная функция печени.
Причиной острых расстройств желудочно-кишечного тракта в большинстве случаев является бактериальная или вирусная инфекция. Бактерии могут вызывать диарею вследствие секреции экзотоксина при их попадании на слизистую кишечника. В зависимости от того, проник или нет возбудитель в слизистую оболочку, инфекция может быть инвазивной (шигеллы и сальмонеллы) или неинвазивной (некоторые штаммы колибацилл и вибрион холеры). Причиной заболевания могут стать и условно-патогенные микроорганизмы (стафилококк), в низкой концентрации входящие в состав нормальной микрофлоры толстой кишки здорового ребенка. В 70% случаев возбудителями диареи являются ротавирусы. Причиной острых расстройств пищеварения может быть неправильный режим питания (перекармливание, несбалансированный рацион) или непереносимость пищи. В последнем случае заболевание принимает хронический характер. Обычно же при острых вирусных гастроэнтеритах полное восстановление кишечного эпителия происходит через 7-10 дней по окончании экскреции вируса, хотя у детей до года этот процесс может затягиваться до 6-12 недель.
В настоящее время нарушения всасывательной и секреторной функций пищеварительного тракта, происходящие при острой диарее, достаточно хорошо изучены. Известно, что в патогенезе поноса имеют значение четыре основных механизма: кишечная гиперсекреция, повышение осмотического давления в полости кишки, нарушение транзита кишечного содержимого и кишечная гиперэкссудация, что приводит к потере воды и солей. Это нередко сопровождается нарушением всасывания жиров, угнетением синтеза лактазы и развитием вторичной лактазной недостаточности.
Выраженность клинических проявлений при острых расстройствах пищеварения зависит от этиологии заболевания. При отсутствии своевременного лечения развивается обезвоживание, которое определяет тяжесть течения заболевания. Поэтому в лечении острых диарей у детей раннего возраста основное внимание должно уделяться борьбе с обезвоживанием и лечебному питанию. Основными задачами диетотерапии при острых диареях являются восполнение потери жидкости, замещение потери электролитов, снижение поступления в организм лактозы и жиров, обеспечение энергетической потребности организма, предотвращение обменных нарушений, связанных с недоеданием, и катаболизма белков в организме ребенка. Практикуемые ранее продолжительные ограничения в питании больного ребенка, разгрузочные диеты во время болезни теперь считаются нецелесообразными. Наблюдения показывают, что длительные пищевые ограничения дети переносят значительно тяжелее, чем взрослые, так как растущий детский организм испытывает более высокую потребность в основных пищевых веществах, чем сформировавшийся организм взрослого человека [1]. У ребенка все обменные процессы протекают с большим напряжением, что требует значительного расхода энергии. Кроме того, отмечено, что во время болезни эти процессы часто активизируются. Поэтому при острых кишечных инфекциях нецелесообразны длительные количественные и качественные ограничения в питании ребенка раннего возраста. Такой подход возможен лишь в самом начале болезни, после чего в достаточно короткий срок (обычно в течение 1-4 дней) необходимо перейти на полноценное питание, соответствующее возрасту и физическому развитию ребенка.
Учитывая тот факт, что усвоение грудного молока при острой диарее нарушается редко (лишь у 4% пациентов), детей, находящихся на грудном вскармливании, следует продолжать кормить грудью, сохраняя при этом физиологический ритм кормления 6-7 раз в сутки (в зависимости от возраста). В первые сутки объем питания в зависимости от аппетита малыша может быть сокращен не более чем на 50-75% возрастного объема пищи, а затем в течение 2-3 дней его следует увеличить до возрастной нормы. Чередование приема регидратационных растворов и кормления грудным молоком, как правило, уменьшает частоту стула и улучшает его консистенцию.
Для детей, находящихся на искусственном вскармливании, назначают разгрузку в питании на 6-8 часов. В это время могут быть использованы узкоспециализированные продукты на основе риса: восстановитель водного и солевого балансов, БИО-рисовый отвар, морковно-рисовый отвар ОRS-200 (ХиПП, Австрия). В дальнейшем ребенку дают молочные смеси в половинном объеме обычной порции с последующим восстановлением до нормы. Специальной лечебной смесью при острых кишечных расстройствах является Хумана ЛП (, Германия), которая содержит пищевые волокна бананов, обладающих высокой способностью связывать избыток воды в кишечнике и способствующих снижению потерь жидкости при диарее. При прохождении по кишечнику диетические волокна формируют матрикс фиброзного или аморфного характера по типу «молекулярного сита», физико-химические свойства которого обуславливают способность удерживать воду, катионообменные и адсорбционные свойства, чувствительность к бактериальной ферментации в толстой кишке. Наличие у диетических волокон гидроксильных и карбоксильных групп способствует, кроме гидратации, ионообменному набуханию. Деградация пищевых волокон происходит под воздействием микрофлоры кишечника. Пектин и большая часть гемицеллюлоз, входящих в состав банановых диетических волокон, разрушаются полностью, лигнин и в меньшей степени целлюлоза резистентны к бактериальному воздействию и переходят в фекалии. Преобладающие в толстой кишке анаэробные бактерии являются сахаролитиками и способны переварить многие виды некрахмальных полисахаридов. Во время ферментации выделяются важнейшие продукты —короткоцепочечные жирные кислоты: монокарбоновые (уксусная, пропионовая, масляная и др.), дикарбоновые (янтарная), оксикислоты (молочная), аминокислоты. Короткие жирные кислоты и другие метаболиты диетических банановых волокон оказывают ряд положительных местных и системных эффектов на макроорганизм: поставка субстратов липо- и неоглюкогенеза, поддержание ионного обмена, осуществление антибактериального эффекта, активация местного иммунитета и блокировка адгезии патогенов, поддержание и дифференцировка эпителия и мн. др. Важно отметить, что эта смесь не содержит лактозы, что имеет особое значение при развитии вторичной лактазной недостаточности. Так как всасывание жира при острых кишечных инфекциях нарушено, содержание жира в смеси Хумана ЛП низкое и представлено в основном легкоусваиваемыми полиненасыщенными жирными кислотами и триглицеридами со среднецепочечными жирнокислотными остатками. Глютен в смесь не включен, поскольку его раннее введение детям с кишечной инфекцией способствует клиническому проявлению целиакии при наличии предрасположенности к этому заболеванию. Высокое содержание белка в смеси Хумана ЛП уменьшает степень кишечных нарушений и обеспечивает нормальное течение восстановительных процессов в организме в период выздоровления после инфекционного заболевания.
При острых диареях детям можно давать и кисломолочные смеси [2]. Способность этих продуктов стимулировать иммунный ответ у младенцев, а также бактерицидное действие молочной кислоты лежат в основе лечебного эффекта кисломолочных смесей при кишечных инфекциях [3]. Что касается стимулирующего влияния этих продуктов на иммунный ответ, то его механизм включает, очевидно, активацию продукции регуляторов иммунного ответа, в частности интерлейкинов и g-интерферона, в сочетании с усилением местного ответа энтероцитов [4]. Наряду с антиинфекционным и пробиотическим действием кисломолочные продукты благоприятно влияют на моторику кишечника. Несомненно, преимуществами кисломолочных продуктов являются также высокая усвояемость молочного белка и сниженный уровень лактозы, связанные с частичным расщеплением этих веществ под влиянием молочнокислых микроорганизмов в процессе брожения. При острых кишечных инфекциях у детей раннего возраста могут быть использованы такие кисломолочные продукты, как Ацидолакт, Агу-1, Агу-2, Адалакт, кефир БИФИ, Бифилин, Биолакт с лизоцимом, Бифилин-М, Биокефир, Наринэ.
По мере восстановления пищеварения и нормализации деятельности желудочно-кишечного тракта постепенно возвращаются на обычный для ребенка режим вскармливания. Детям в возрасте до 3-4 месяцев с диареей инфекционного генеза в целях профилактики пищевой аллергии к белкам коровьего молока показаны гипоаллергенные смеси с низкой степенью гидролиза: Хумана ГА-1 («Хумана», Германия), ХиПП-ГА-1 (ХиПП, Австрия), Фризопеп-1 («Фризленд Ньютришн», Нидерланды). Такой осторожный подход определяется опасностью возникновения аллергии на белки коровьего молока, связанной с поражением слизистой оболочки кишечника. Учитывая эту опасность, продукты, содержащие гидролизаты белков, назначают сроком до 2-3 недель, даже если заболевание протекало в легкой форме [5, 6]. Если же течение диареи было тяжелым, смеси на основе частично гидролизованных белков продолжают давать ребенку до 4-5-месячного возраста, после чего переходят к кормлению смесями второй возрастной группы: Сэмпер Беби 2, Хумана 2, Хумана Беби Фит, Фрисомел, Энфамил 2. При наличии у ребенка аллергии к белкам коровьего молока и сои в рацион вводят диетическую пищу, содержащую высокогидролизованные белки: Алфаре («Нестле»), Пепти Юниор («Нутриция»), Туттели пептиди («Валио»).
Детям в возрасте от 3 до 6 месяцев показаны безлактозные смеси, даже если диарея протекала в легкой форме [6]. В этих случаях можно применять смеси Фрисосой («Фризленд Ньютришн», Нидерланды), Хумана ЛП («Хумана»), АЛ 110 («Нестле»), Нутрилон низколактозный («Нутриция»), Соя-Сэм («Сэмпер»). Детям старше 7 месяцев назначают низколактозное молоко Нутритек (Россия). При легкой степени лактазной недостаточности возможно применение кисломолочных смесей [7]. Детям с вторичной лактазной недостаточностью низколактозное питание показано в течение 3-4 месяцев. Критериями эффективности проводимой терапии является ликвидация клинических проявлений, в том числе нормализация характера стула и стабильная прибавка массы тела. После этого возможно постепенное расширение диеты. У детей в возрасте старше 6 месяцев предосторожности в отношении использования лечебных смесей сохраняют свою актуальность, но в меньшей степени.
После полной регидратации и восстановления аппетита ребенку следует давать хорошо проваренную, протертую, легко усвояемую пищу: рис, злаки, очень спелые бананы (в свежем или вареном виде, целые или измельченные в миксере), картофель, яблоки (свежие тертые или печеные), фруктовые пюре в баночках (яблоко, банан, груша). Необходимо как можно раньше вернуться к сбалансированному питанию.
Литература
- Ардацкая М. Д. Метаболические эффекты пищевых волокон, Российский журнал ГГК, №4. том 11, С. 91-102.
- Вскармливание детей первого года жизни. Пособие для врачей и студентов педиатрических факультетов медицинских вузов; Под ред. Самсыгиной Г. А. М., 2001. С. 67.
- Конь И. Я. Специализированные продукты лечебного питания: характеристика и применение у детей раннего возраста // Детский доктор. 2000. № 3. С. 43-47.
- Куваева И. Б., Ладодо К. С. Микроэкологические и иммунные нарушения у детей. М.: Медицина, 1991. С. 270.
- Специализированные продукты питания для детей с различной патологией. Каталог; Под ред. Ладодо К. С., Сажикова Г. Ю. (ред.). М., 2000. 200 с.
- Шендеров Б. А. Медицинская микробная экология и функциональное питание. М., 1998. С. 285.
- Brown K. H. et al. Use of the non-human milk in the dietary management of young children with acute diarrhea: a metaanalysis of clinikal trials//Pediatrics. 1994. Vol. 94. P. 17-26.
- Snyder J. D., Molla A. M., Cash R. A. Home-based therapy for diarrhea//J. Pediatr. Gastroenterol. Nutr. 1990. № 11. P. 438-447.
Диагностика дисбактериоза
Правильный диагноз будет после проведения лабораторной диагностики. Чтобы сделать правильную диагностику, используют несколько методов проведения анализов:
- Коптограмму
- Анализ кала для условно-патогенной флоры
- Анализ кала на дисбактериоз
Чтобы выявить, как компоненты пищи перевариваются кишечником малыша, делают коптограмму. Для узнавания уровня нейтральных бактерий используется второй метод. А для определения количества нормальной и условно-патогенной зоны и чувствительности к лекарствам, делают третий анализ.
Кал ребенка для анализа должен быть только собранным. Он не должен длительно храниться на открытом воздухе. Количество его для сдачи анализа — от 5 до 10 гр. Когда сдают кал на дисбактериоз, то желательно не давать ребенку, в это время, препараты нормальной флоры. Лечащий врач даст консультацию по этому поводу. После исследований анализов кала устанавливают диагноз, и начинается лечение.
Диета при нарушениях пищеварения у школьников
С острыми расстройствами питания и пищеварения у детей лучше обращаться к врачу. А вот построить правильный рацион и привить ребенку привычки здорового питания возможно только в семье.
Вот несколько основных принципов построения рациона.
- Обязательно готовьте ребёнку завтрак. Это должно быть горячее блюдо с достаточным содержанием медленных углеводов: каша, макаронные изделия со сливочным маслом или сыром. В завтраке обязательно должно присутствовать белковое блюдо. Это может быть омлет, творог, кусочек нежирного отварного мяса. Дополнением к такому завтраку станет чай с молоком, кисломолочный напиток. 1-2 раза в неделю можно дать какао или питательный напиток на основе кэроба.
- Не заставляйте ребёнка есть быстро и доедать всё до конца. Когда мы едим медленно, то насыщаемся меньшим количеством пищи. Запихивание еды в себя, когда уже не лезет, — первый шаг на пути к расстройству питания и последующему набору веса.
- Собирайте пакетики с перекусами в школу. Несмотря на то, что чаще всего в школах организовано горячее питание, перекусы никогда не бывают лишними. В пакет кладите то, что не испортится при комнатной температуре — свежие фрукты, немного печенья, лучше домашнего.
- Следите за тем, чтобы у школьника был полноценный обед. Для здорового функционирования желудочно-кишечного тракта ребенок должен получать горячую пищу, в том числе, ежедневно, первое блюдо — суп. Идеально, если он будет на овощном, курином или нежирном мясном бульоне. А вот супов на крепких бульонах, жирных и острых лучше избегать.
- Следите за питьевым режимом. Необходимо, чтобы у ребенка всегда была под рукой питьевая вода. Избегайте газированных напитков, сладких соков и нектаров.
- Для улучшения пищеварения ребенку нужно обеспечить наличие в рационе достаточного количества овощей и фруктов, в которых большое количество клетчатки. Это нормализует кишечную флору и позволяет наладить пищеварение без приема специальных препаратов.
- Обогатить рацион школьника так необходимым для роста и развития белком можно добавляя сбалансированные белковые смеси в привычные блюда ежедневного питания. Белковые смеси не меняют вкус еды, зато увеличивают количество хорошо усвояемого протеина.
Сбалансированное питание очень важно для правильного развития вашего ребёнка.
Лучший способ убедиться, что школьник получает все необходимые для роста вещества, — лично контролировать то, что он ест, и прививать здоровые пищевые привычки с детства.
Виды дисбактериоза у младенцев
Дисбактериоз имеет 2 вида:
- Компенсированный
- Некомпенсированный
Вздутие живота приносит ребенку дискомфорт
Микрофлора малыша формируется с самого его рождения. При компенсированном виде наличие дисбактериоза можно обнаружить лишь при сдаче кала. Внешне, клинически, он не проявляется. Ребенок чувствует себя удовлетворительно.
При дисбактериозе у младенцев наблюдается уменьшение количества полезных бактерий.
А «нейтральные», «нехорошие» бактерии, наоборот, начинают заселять организм. Хотя, иногда, и это прослеживается довольно часто, дисбактериоз является временным недугом. Потому что действие полезных микроорганизмов восстанавливается равновесие. Но есть случаи, когда требуются и определенные лекарственные препараты.
Некомпенсированный дисбактериоз имеет все клинические признаки. О них говорилось выше. В таком случае необходимо срочно лечить малыша. Самое эффективное лечение, это грудное вскармливание. Если нет возможности кормить грудью, то тогда необходимо применять адаптированные смеси, которые наделены защитными факторами. При приеме таких препаратов требуется врачебная консультация.