Любой человек нуждается в ежедневной дозированной физической нагрузке. Разумеется, подобная нагрузка должна быть умеренной. Разработаны специальные гимнастические комплексы, разрешённые для выполнения пациентам на третьи сутки после перенесенного острого инсульта. Как правило, сюда входят упражнения для дыхательной системы.
Умеренные физические нагрузки при панкреатите вовсе не противопоказаны, даже способны принести неизмеримую пользу пациенту. К выбору комплекса спортивных упражнений требуется подходить аккуратно, выбирать исключительно безопасные для здоровья занятия.
Как физические нагрузки влияют на работу поджелудочной железы
Умеренные физические нагрузки сказываются на состоянии здоровья человека только положительно. Необходимо согласовать с лечащим врачом, как часто и насколько интенсивно пациент будет заниматься спортом. Доктор, предоставляя рекомендации, основывается на клинической картине, возрасте больного и ряде других критериев. В группе риска может оказаться даже абсолютно здоровый человек, если это соотношение будет нарушено.
И все же в случае физических нагрузок при панкреатите есть масса ограничений. Осуществление некоторых движений, а также подъем тяжестей способны оказывать давление на брюшную полость. Это явление особенно опасно в случае воспаления поджелудочной железы, потому что паренхима органа уже находится в состоянии отечности из-за протекающего воспалительного процесса. В результате усугубляется отток желчи, проявляются застойные процессы, что провоцирует только обострение недуга.
Физические нагрузки при панкреатите поджелудочной железы могут стать причиной продвижения по ее протокам камней, а это уже потребует хирургического лечения. Важно принимать во внимание то, что в процессе течения хронической формы заболевания нарушается продуцирование инсулина. Чтобы поддерживать показатель энергии человека на должном уровне, необходимо адекватное усвоение глюкозы. Если нормальное течение такого процессе невозможно, начинает развиваться диабет. В результате перегрузка организма может не только стать причиной обострения панкреатита, но и вызывать развитие ряда других заболеваний.
Из-за чего возникает панкреатит?
В первую очередь, злоупотребление алкоголем. У тех, кто часто и неумеренно выпивает, это заболевание — не редкость. Но и однократный прием спиртного, если он сочетается с большим количеством жирной и острой закуски, может вызвать приступ острого панкреатита. Спровоцировать воспаление поджелудочной может и любая инфекция – та же ангина или грипп, а также эпидемический паротит, причем даже у детей.
К развитию панкреатита нередко приводят заболевания других органов:
- ЖКТ – желчнокаменная болезнь;
- холицестит;
- гепатит;
- цирроз печени;
- язвенная болезнь
Даже хронический гастрит может привести к панкреатиту. Травмы и операции на ПЖ и желчевыводящих протоках тоже относятся к причинам развития панкреатита.
Механизм развития заболевания следующий: неактивные панкреатические ферменты задерживаются в поджелудочной железе, активизируются и начинают переваривать ее ткани. В результате возникает отек, воспаление, некроз и общая интоксикация организма.
Допустимые нагрузки при панкреатите
Говоря про спорт при панкреатите – можно или нет заниматься им без вреда для здоровья, стоит понимать, что такие занятия должны быть нацелены на сокращение реабилитационного периода после перенесенного недуга. Необходимо ускорить процесс регенерации тканей, возобновить работу экзокринной и эндокринной функций поджелудочной. Достичь указанных целей поможет специалист ЛФК – доктор, который подберет оптимальные упражнения и составит лечебный комплекс для пациента.
Максимально допустимый показатель физической активности зависит от стадии течения панкреатита у пациента, степени тяжести имеющегося воспаления, возраста больного и его веса, уровня общей спортивной подготовки и наличия сопутствующих заболеваний – присутствие артериальной гипертензии, аритмии, стенокардии, поражения легких, нервной, опорно-двигательной и других систем организма.
Лишь принимая во внимание вышеуказанные факторы можно грамотно определить нормальный уровень физической нагрузки для больного панкреатитом, а также составить для пациента лечебный комплекс упражнений.
В чем стоит ограничиться при заболевании?
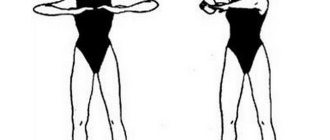
Прежде всего, диета — никаких острых блюд и алкоголя, а также отказ от курения. Обильная, жирная, острая и жареная пища должна быть исключена из рациона больного панкреатитом. Ему следует четко соблюдать режим питания — принимать пищу ни один-два раза в день на бегу, а пять раз в течение дня с интервалом не более четырех часов, причем подогретую – не холодную и не горячую. Конечно, не дожидаясь обострения, следует поддерживать работу поджелудочной железы ферментами, принимая их курсами. Ограничения касаются и физической нагрузки – нельзя поднимать и переносить сумки весом более 3 кг, качать пресс. Бег при панкреатите не рекомендуется. Наиболее благоприятны плавание, медленная ходьба, йога, дыхательная гимнастика, пилатес.
Когда можно заниматься спортом
Один из часто задаваемых вопросов пациентами, когда им ставят диагноз «панкреатит», — можно ли физические нагрузки допускать при таком состоянии. Легкий спорт необходим, потому что он помогает нормализовать функциональную работу нервной системы человека, улучшить метаболизм, привести в норму кровоток, поддерживать мышцы в тонусе.
Врачи рекомендуют пациентам вести тренировки в медленном либо среднем темпе, но обязательно не так быстро, как это происходило ранее. Эффективными и одновременно безопасными будут 20-минутные комплексы, которые нужно начинать не раньше, чем спустя полтора-два часа после приема пищи. Обязательно предварительно проветривать комнату для занятий, установить там увлажнитель воздуха.
Каждая спортивная тренировка должна заканчиваться полным расслаблением человека. Необходимо на 5-7 минут лечь на спину, вытянуть руки вдоль тела и спокойно дышать.
Тренировки при хронической стадии панкреатита
Физические нагрузки при хроническом панкреатите способны спровоцировать перегибы протоков железы, увеличить давление внутри брюшной полости и в результате стать причиной обострения заболевания. При хронической стадии недуга медицинские специалисты разрешают выполнять дыхательную гимнастику, так как правильное дыхание позволяет увеличить поступление кислорода в организм больного, привести в норму его эмоциональное и психическое состояние, расслабить сознание и тонизировать мышцы, улучшить перистальтику кишечника, предотвратить развитие или рецидив заболевания, а также усилить отток желчи.
Заниматься дыхательными упражнениями нужно утром, на голодный желудок.
Какими видами спорта лучше заниматься
Если хронический панкреатит у пациента зафиксирован в состоянии ремиссии, предпринимаются попытки дать организму дозированные нагрузки. Не должно отмечаться субъективных жалоб, объективных клинических признаков обострения.
С помощью лечебной физической культуры улучшается состояние при панкреатите. Состояние ремиссии продлевается. Происходит стабилизация состояния нервной системы, кровообращение внутренних органов усиливается.
Главное условие тренировки при панкреатите – строгий контроль за изменением интенсивности нагрузок. Не стоит пытаться форсировать величину нагрузки слишком быстро. Лучше предварительно проконсультироваться с тренером, лечащим врачом. Физическая нагрузка показана строго дозированной. Увеличение интенсивности тренировок осуществляется медленно и плавно.
Самое простое упражнение, разрешённое даже ослабленным и нетренированным пациентам – комплексы дыхательной лечебной физкультуры. Сюда относится дыхание диафрагмального типа и ряд прочих. Комплекс не имеет противопоказаний, рекомендован для всех возрастных категорий пациентов.
Прочие разрешенные к применению виды спорта при хроническом панкреатите – плавание, скандинавская ходьба. Допустимо выполнять гимнастические упражнения для мускулатуры конечностей.
Абсолютные противопоказания для занятий спортом
Обычно врачи отвечают, что можно физические нагрузки при панкреатите задействовать в терапевтических целях. Но есть и такие случаи, когда занятия спортом абсолютно противопоказаны. Если вопреки рекомендациям доктора начать тренироваться по истечении слишком короткого промежутка времени после приступа, можно сильно навредить слабому организму, усилить активность воспалительного процесса, ухудшить состояние больного.
Спортивные тренировки категорически запрещены в следующих случаях:
- Любой воспалительный процесс на этапе обострения.
- Ранний этап реабилитации после хирургического вмешательства.
- Желчнокаменная болезнь с камнями крупных размеров в протоках и желчном пузыре.
- Серьезные нарушения свертываемости крови, склонность к тромбоформированию и кровотечениям.
- Декомпенсированные патологии сердечно-сосудистой системы.
- Злокачественные новообразования.
Противопоказания
Занятия спортом однозначно запрещены пациентам с воспалением поджелудочной железы, если:
- рекомендован постельный режим в периоды острых приступов;
- одновременно с панкреатитом поставлены другие тяжелые диагнозы;
- в анамнезе присутствуют сердечно-сосудистые заболевания;
- были недавние травмы поджелудочной железы или оперативные вмешательства;
- существуют возрастные ограничения.
В перечисленных случаях разрешение на возобновление спортивных нагрузок дает только лечащий врач после завершения реабилитации и лечения. При этом учитываются возраст, общая подготовленность и выносливость пациента.
Если разрешение на физические упражнения от медицинского работника получено, следует учесть, что противопоказанными видами спорта при панкреатите являются:
- Все активности, которые связаны с резкими движениями и изменениями положения тела в пространстве: быстрый бег как на короткие, так и на длинные дистанции, любые прыжки, в т.ч. на скакалке, в длину и высоту.
- Тяжелая атлетика и поднятие грузов больших весов, такие нагрузки приводят к повышению артериального и внутрибрюшного давления: силовая аэробика, занятия на силовых тренажерах в спортзале, многие упражнения бодибилдинга.
- Травмоопасные и энергичные виды спорта, включая бокс и все виды боевых искусств, многие командные спортивные игры.
Тяжелая атлетика и поднятие грузов больших весов запрещены, так как такие нагрузки приводят к повышению артериального и внутрибрюшного давления.
Также следует воздержаться от любого рода изнуряющих длительных тренировок, пока организм не окрепнет окончательно.
Профессиональные занятия спортом исключаются ввиду серьезности заболевания.
Панкреатит и бодибилдинг
Бодибилдинг требует выполнения спортивных упражнений, связанных с тяжелыми и интенсивными нагрузками, с применением силы, поднятием больших весов. Такого рода физические нагрузки при панкреатите могут вызвать рост внутрибрюшного давления, что крайне негативно скажется на состоянии пациента.
Обострение заболевания может быть вызвано и другими осложнениями, возникшими в результате силовых спортивных тренировок пациентов-культуристов:
- патологические изменения отхода желчи;
- фиксация изменения кровообращения в тканях всех брюшных органов, в том числе и поджелудочной железы;
- изгиб желчного пузыря.
Тяжелые и интенсивные нагрузки при панкреатите, которые предполагает бодибилдинг — слишком большой стресс для организма. В результате продолжительного повторения занятий появится угроза возникновения диабета. При энергетических нагрузках обостряются и обменные процессы, продукты распада приумножаются в кровеносной системе. После проникновения в общее русло они способны раздражать органы, провоцировать воспалительный процесс.
Особенности влияния занятий различными видами спорта на органы желудочно-кишечного тракта
Резюме. Каждый человек, интенсивно занимающийся спортом, хотя бы однажды сталкивался с проблемами со стороны желудочно-кишечного тракта во время соревнований или тренировок. Физическое состояние спортсмена является одним из ключевых факторов в достижении поставленных целей, а соматические нарушения могут препятствовать получению желаемых результатов. При исследовании гастроинтестинальных симптомов у спортсменов были выявлены три группы причин их появления: физиологические, механические и ассоциированные с питанием. Своевременное выявление и коррекция возникающих во время физической активности нарушений обеспечивают повышение качества жизни спортсменов и поддержание высоких результатов. Стремительный рост числа лиц, активно занимающихся спортом, в последние годы привел к тому, что функция врачебного контроля и снабжения рекомендациями по рациональному питанию при занятиях спортом становится частью работы врачей первичного звена здравоохранения, в результате чего становится важным изучение особенностей влияния интенсивных физических нагрузок на органы и системы. В обзорной статье представлены данные об этиологии и механизмах формирования гастроинтестинальных симптомов у спортсменов во время тренировок и рассмотрены рекомендации по предотвращению их появления.
Спорт является частью жизни многих людей. Каждый спортсмен мечтает достичь высоких результатов, но на пути к ним могут возникать различные трудности. К числу факторов, которые могут негативно влиять на продуктивность спортсмена, относятся проблемы, связанные с желудочно-кишечным трактом (ЖКТ). Особенно часто гастроинтестинальные симптомы встречаются у марафонцев, триатлонистов и велогонщиков на длинные дистанции. По статистическим данным, 30-90% марафонцев и ультрамарафонцев испытывают проблемы с кишечником. Стоит отметить, что характер абдоминальных симптомов варьируется от легких до тяжелых. Во многих случаях это сказывается на работоспособности спортсмена, может стать причиной схода с дистанции или проигрыша на соревнованиях. Все это отражается на психологическом состоянии спортсмена и его дальнейшей профессиональной деятельности. Поэтому весьма перспективным направлением спортивной и внутренней медицины являются изучение механизмов формирования гастроинтестинальных симптомов при физической активности, а также разработка рекомендаций по их коррекции и профилактике. В данной статье обобщены и систематизированы современные представления об этиологии и патогенезе гастроинтестинальных симптомов, связанных с физическими упражнениями, и возможные подходы к решению этой проблемы.
Анализ распространенности гастроинтестинальных симптомов у спортсменов затруднен и сопряжен с целым рядом нюансов. Во-первых, имеющиеся в литературе сведения, отражающие состояние этого вопроса, весьма разнородны в отношении исследуемых популяций: по полу, возрасту, тренировочному статусу спортсмена, а также условиям окружающей среды, режиму и интенсивности физических нагрузок. Так, F. Brouns, E. Beckers выявили, что 30-50% спортсменов, участвующих в соревнованиях на длинные дистанции, испытывали проблемы со стороны пищеварительного тракта [1]. В исследовании A. E. Jeukendrup и соавт. установлено, что 93% триатлонистов после длительного бега в экстремальных условиях предъявляли жалобы со стороны пищеварительной системы [2]. В наблюдательном исследовании R. W. ter Steege и соавт. из 1281 бегуна на длинную дистанцию 45% сообщили о возникновении по крайней мере одного гастроинтестинального симптома [3]. Во-вторых, немаловажным фактором, влияющим на изучение истинной распространенности желудочно-кишечных расстройств, связанных с физическими упражнениями, является наличие в анамнезе какого-либо заболевания пищеварительного тракта. Показано, что лица с уже имеющимися заболеваниями органов пищеварения чаще испытывают гастроинтестинальные симптомы на фоне выполнения физических упражнений [4]. Также сложно однозначно интерпретировать субъективную оценку выраженности симптома самим спортсменом. Есть мнение, что к тяжелым симптомам будут относиться те, которые влияют на работоспособность и/или здоровье [5].
С точки зрения рационального подхода к терапии и профилактике возникновения гастроинтестинальных симптомов, связанных с физическими упражнениями, важной задачей является четкое понимание причины их развития. Очевидно, что этиология расстройств ЖКТ носит многофакторный характер, но все причины можно разделить на три большие группы: физиологические, механические или связанные с питанием [5, 6].
Физиологические причины
Основным патофизиологическим механизмом возникновения гастроинтестинальных симптомов у спортсменов является ишемия органов пищеварения. Нарушение перфузии ЖКТ при выполнении физических упражнений варьирует от легких изменений кровообращения до глубокой ишемии органов. Следовательно, последствия гипоперфузии будут различны в каждом конкретном случае. Развитию ишемии предшествует высвобождение адреналина из нервных окончаний во время интенсивных нагрузок, при связывании которого с соответствующими рецепторами стенки артериол происходит вазоконстрикция, что приводит к повышению сосудистого сопротивления. В то время как в органах с повышенной активностью (сердце, легкие, кожа, активные мышцы) сопротивление, напротив, снижается, в результате чего происходит перераспределение крови. При максимальных нагрузках кровоснабжение органов ЖКТ может уменьшаться на 80% [7]. Это, в свою очередь, может вызвать боль, тошноту, рвоту и диарею [5, 7], хотя убедительных доказательств этому нет.
Выдвигались предположения, что ишемия органов пищеварительного тракта может быть причиной преходящей абдоминальной боли, вызванной физическими упражнениями [8]. Установлено, что у здоровых людей ишемия развивается на фоне больших физических нагрузок, но преходящая боль в животе, связанная с ними, может возникать при малоинтенсивных физических упражнениях [9]. Поэтому ишемия не является патогенетическим фактором развития преходящей абдоминальной боли, вызванной физическими упражнениями.
Установлено, что во время выполнения физических упражнений может изменяться моторика ЖКТ на различных уровнях. Так, в верхних отделах может замедляться перистальтика пищевода, снижается тонус нижнего сфинктера пищевода и удлинятся временная релаксация нижнего сфинктера, что может привести к гастроэзофагеальному рефлюксу [10].
Влияние физических упражнений на тонкую и толстую кишку в настоящее время до конца не изучено. K. A. Rao с соавт. в своем исследовании с участием 13 бегунов изучали зависимость изменения моторики ЖКТ во время физических упражнений и их влияние на возникновение гастроинтестинальных симптомов. Для этого все участники эксперимента были разделены на 2 группы: в первую вошли 7 спортсменов, которые жаловались на боли в животе, а вторая – контрольная – состояла из 6 атлетов, которые не испытывали гастроинтестинальных симптомов во время физической активности. Испытуемым предлагалось принять pH-чувствительную капсулу для радиотелеметрии для транзиторного прохождения через все отделы ЖКТ. По записи со специального датчика, который был связан с этой капсулой сигналом, можно было оценить моторику кишечника. На основании проведенного исследования авторы сделали вывод, что транзит по тонкой кишке варьировал от 3,5 до 10,6 часа в обеих группах исследования. Измеренные вариации транзита по тонкой кишке у спортсменов из группы контроля в период отдыха составляли от 3,5 до 10,6 часа, а при физических нагрузках – от 3,0 до 8,7 часа (p = 0,91); соответствующее время прохождения у спортсменов с симптомами составляло от 4,0 до 6,6 часа в период отдыха и от 4,6 до 7,3 часа с упражнениями (p = 0,27). Основной вывод данного исследования состоял в том, что время прохождения через ЖКТ было одинаковым у пяти спортсменов контрольной группы и шести спортсменов с жалобами, у пяти из которых были симптомы со стороны кишечника во время тренировки [11].
Другая группа ученых под руководством P. D. Neufer определяла влияние резкого подъема температуры окружающей среды, акклиматизации к жаре и гипогидратации на скорость опорожнения желудка. В эксперименте участвовали 10 физически здоровых мужчин, которым предлагалось выпить 400 мл воды перед каждой 15-минутной тренировкой, цикл упражнений повторялся 5 раз. Исследование проводилось при разной температуре окружающей среды – 18, 35 и 49 градусах Цельсия. Также перед каждым этапом исследования участники были обезвожены. По итогам эксперимента сделаны следующие выводы: упражнения в жаркой (49 °C) среде ухудшают скорость опорожнения желудка по сравнению с температурой 18 °C, упражнения в теплой (35 °C) среде незначительно уменьшают опорожнение желудка до или после акклиматизации к жаре, но упражнения в теплой среде (35 °C) при гипогидратации сопровождаются снижением скорости опорожнения и секреции желудка. Уменьшение опорожнения желудка, по-видимому, связано со стрессом из-за смены температуры окружающей среды [12]. В исследовании, проведенном в Американском колледже спортивной медицины, доказана значительная роль обезвоживания в сочетании с физическими упражнениями в развитии гастроинтестинальных симптомов и замедлении опорожнения кишечника [13].
Важным предметом исследования гастроинтестинальных симптомов, связанных с занятиями спортом, является анализ изменения проницаемости слизистой оболочки кишечника во время интенсивных физических упражнений. Oktedalen с соавт. сообщили о повышенной кишечной проницаемости после марафона [14]. Существует множество методов оценки проницаемости кишечника, но на сегодняшний день информация ограничена. В исследовании с участием 20 спортсменов М. А. Nieuwenhoven с соавт. при оценке работы ЖКТ (перистальтики и опорожнения кишечника, проницаемости и скорости всасывания глюкозы) во время физических упражнений пришли к выводу, что кишечная проницаемость увеличивалась при беге (р = 0,005) и была более высокой у спортсменов с гастроинтестинальными симптомами (р = 0,008) [15]. Напротив, в другом исследовании у триатлонистов в экстремальных условиях, в которых желудочно-кишечные симптомы были широко распространены, не наблюдалось нарушения функции кишечного барьера, о котором судили по изменению содержания липополисахаридов. Этот метод является маркером повреждения слизистой оболочки и проникновения грамотрицательных кишечных бактерий и/или их токсичных компонентов (эндотоксинов) в кровоток [16]. Чтобы получить четкое представление о причинах желудочно-кишечного расстройства, необходимо провести дополнительные исследования.
Механические причины
Механические причины проблем со стороны органов ЖКТ связаны с конкретными действиями спортсмена. Это объясняется тем, что в беге присутствуют повторяющиеся движения, связанные с сильными толчками и ударами, тем самым может повреждаться слизистая оболочка кишечника. Механическая травма кишечника в результате повторяющегося бега в сочетании с ишемией кишечника приводит к абдоминальной боли и другим кишечным симптомам [17].
У велосипедистов важную роль играет осанка, так как из-за полусогнутого положения присутствует повышенное давление на живот, особенно в аэропозиции, тем самым повышается распространенность симптомов со стороны верхних отделов ЖКТ [18].
В недавнем эпидемиологическом исследовании, проведенном на когорте учащихся средних школ США, было обнаружено, что в целом травмы органов брюшной полости, связанные с действием спортсмена, редки, однако они случаются [19]. Травмы брюшной полости у спортсменов могут варьироваться по степени тяжести от легкого растяжения живота до значительного разрыва органа и внутреннего кровотечения.
Причины, связанные с питанием
Питание – один из главных факторов развития гастроинтестинальных симптомов [5, 6, 20]. Зависимость между характером питания (пищевыми привычками/диетическим питанием) и развитием гастроинтестинальных симптомов продемонстрировали в своем исследовании Rehrer с соавт. Ученые опросили 50 мужчин-триатлонистов после завершенного соревнования «Iron man». У всех спортсменов, которые ели в течение 30 минут до начала соревнований, во время плавания была рвота. Тошнота и рвота также наблюдались у тех, кто до старта употребил жирную или белковую пищу. Все пациенты с кишечными спазмами ели перед соревнованиями продуты, богатые клетчаткой [21].
Высококонцентрированные растворы углеводов могут привести к задержке опорожнения желудка и вызвать перемещение жидкости в просвет кишечника, тем самым спровоцировать желудочно-кишечные симптомы. Проводилось несколько исследований по этому вопросу, но они были с малой выборкой. В исследовании Wallis и соавт. сообщили о более тяжелых желудочно-кишечных симптомах у женщин с высоким потреблением углеводов (1,0 или 1,5 г/мин), чем у женщин с низким потреблением (0 или 0,5 г/мин) во время занятий спортом [22]. В более крупном исследовании, в котором участвовал 221 спортсмен, соревнующийся в марафоне, гонке «Iron man» или в других соревнованиях на длинные дистанции, потребление углеводов также положительно коррелировало с наличием у участников тошноты и метеоризма [23]. Можно предположить, что желудочно-кишечные симптомы вызывает не просто потребление углеводов, а сложное взаимодействие ряда факторов, таких как концентрация углеводов, их тип, осмолярность и кислотность напитка.
Необходимо отметить, что употребление углеводов может помочь поддержать концентрацию глюкозы в плазме и предотвратить гипогликемию, сохранить запасы гликогена в печени и в некоторых случаях замедлить истощение мышечного гликогена. Поэтому необходимо акцентировать внимание на том, какое количество и какая концентрация углеводов способны предотвратить развитие гастроинтестинальных симптомов. A. E. Jeukendrup и соавт. по результатам исследования с участием 20 здоровых мужчин сделали вывод, что с увеличением концентрации глюкозы выше 6% скорость транспорта воды через стенку кишечника уменьшается, так как увеличивается осмолярность в просвете кишечника, тем самым вода задерживается. Однако содержание натрия в растворах не влияло на транспорт жидкости через стенку кишечника [24]. В «Международном журнале о спортивном питании и метаболизме при физических упражнениях» (International Journal of Sport Nutrition and Exercise Metabolism) Xiaocai Shi с соавт. опубликовали исследование, которое отражало влияние различных концентраций углеводов на развитие гастроинтестинальных симптомов у спортсменов во время периодических высокоинтенсивных физических упражнений. В двойном слепом рандомизированном исследовании принимали участие 36 спортсменов, которым предложили употреблять 6%-й или 8%-й углеводно-электролитные напитки во время четырех 12-минутных циклов интенсивных круговых тренировок, включающих бег и прыжки. Кумулятивный индекс дискомфорта в ЖКТ был выше при употреблении 8%-го углеводно-электролитного напитка по сравнению с 6%-м (< 0,05). В среднем по всем 4 циклам упражнений применение 8%-го углеводно-электролитного напитка чаще ассоциировалось с гастроинтестинальными симптомами (р < 0,05) [25].
X. Shi и соавт. оценивали эффективность различных углеводных растворов в восстановлении баланса жидкости после тренировки. В исследовании участвовали 9 человек с обез-воживанием на 1,99 ± 0,07% массы тела в результате периодических упражнений в жару. Через 30 минут после прекращения упражнений испытуемые пили по желанию в течение 120 минут. Напитки содержали 31 ммоль/л Na+ в виде NaCl и 0%, 2% или 10% глюкозы со средними значениями осмолярности 74 ± 1, 188 ± 3 и 654 ± 4 мосм/кг соответственно. Авторы пришли к выводу, что гипертонические углеводно-электролитные растворы эффективны для восстановления баланса жидкости в организме так же, как и гипотонические углеводно-электролитные растворы [26].
Транспорт глюкозы через щеточную кайму происходит с помощью натрийзависимого переносчика глюкозы (SGLT1), тогда как фруктоза поглощается GLUT5. Установлено, что прием комбинированного раствора (глюкоза + фруктоза) увеличивает опорожнение желудка и «доставку жидкости» по сравнению с раствором только глюкозы [27].
До сих пор нет единого мнения об идеальном соотношении глюкозы/фруктозы для предотвращения проблем со стороны ЖКТ. Wendy J. O’Brien в рандомизированном двойном исследовании изучала влияние различных концентраций углеводов на производительность спортсменов. Участниками были 10 велосипедистов, которые во время физической активности употребляли один из напитков: подслащенная вода или углеводно-солевой раствор, содержащий фруктозу и мальтодекстрин в различных пропорциях (4,5% и 9%, 6% и 7,5% и 7,5% и 6% соответственно). Автор пришла к выводу, что углеводно-солевой раствор, содержащий фруктозу (6%) и мальтодекстрин (7,5%), меньше всего вызывал дискомфорт в желудке [28].
Существует гипотеза о том, что кишечник может поддаваться «тренировке», чтобы уменьшить желудочно-кишечные расстройства. Основным способом является увеличение всасывающей способности кишечника, так как в данном случае в просвете кишки будет оставаться меньшее количество высококонцентрированных углеводов, а это может предотвратить развитие симптомов. Исследование Cox и соавт. хорошо продемонстрировало адаптационную способность кишечника. Под наблюдением находились 16 спортсменов, занимающихся велоспортом или триатлоном, которые были рандомизированы на 2 группы: одни в течение 28 дней во время физических упражнений употребляли просто воду, а другие – раствор глюкозы (10%). По окончании физической активности в 1-й день и 24-28 дни оценивалась скорость окисления веществ в рабочих мышцах. Авторы пришли к выводу, что в группе употребления напитков с высоким содержанием углеводов наблюдалось усиление общего окисления субстратов после месяца «тренировки кишечника», предполагая, что кишечник поддается тренировке и может быть адаптирован для поглощения большего количества веществ [29].
G. P. Lambert и соавт. оценили толерантность к употреблению жидкости при повторных сеансах питья во время бега. В течение пяти серий забегов испытуемые каждые 10 минут пили объем раствора, равный теряемой с потом жидкости. После обработки результатов авторы пришли к выводу, что питье воды в данном объеме (во время интенсивных упражнений) способствует предотвращению развития гастроинтестинальных симптомов во время занятий спортом, при этом скорость опорожнения желудка в таких условиях не изменяется [30].
Заключение
Исходя из совокупности рассмотренных данных, можно сделать вывод, что достаточно большое количество спортсменов в своей профессиональной деятельности сталкиваются с желудочно-кишечными симптомами, что может негативно влиять на их работоспособность и достижение высоких результатов. Очень важно давать правильную оценку проявлениям различных гастроинтестинальных симптомов, так как некоторые из них не представляют большой опасности, а другие могут принести серьезные проблемы со здоровьем. Актуальным решением для предотвращения нежелательных симптомов может оказаться использование правильной концентрации высококонцентрированных углеводов и грамотный выбор их типа, соблюдение принципов рационального питания. Употребление нескольких переносимых углеводов является хорошей стратегией для улучшения работоспособности, вероятно, из-за снижения желудочно-кишечного расстройства, так как в кишечнике остается меньше остаточных углеводов. «Тренировка» кишечника высоким потреблением высококонцентрированных углеводов может увеличить абсорбционную способность и, вероятно, предотвратить развитие гастроинтестинальных симптомов.
КОНФЛИКТ ИНТЕРЕСОВ. Авторы статьи подтвердили отсутствие конфликта интересов, о котором необходимо сообщить.
CONFLICT OF INTERESTS. Not declared.
Литература/References
- Brouns F., Beckers E. Is the gut an athletic organ? Digestion, absorption and exercise // Sports Med. 1993. Vol. 15. № 4. P. 242-257.
- Jeukendrup A. E., Vet-Joop K., Sturk A., et al. Relationship between gastro-intestinal complaints and endotoxaemia, cytokine release and the acute-phase reaction during and after a long-distance triathlon in highly trained men // Clin Sci (Lond). 2000. Vol. 98. № 1. P. 47-55.
- ter Steege R. W., Van der Palen J., Kolkman J. J. Prevalence of gastrointestinal complaints in runners competing in a long-distance run: an internet-based observational study in 1281 subjects // Scand J Gastroenterol. 2008. Vol. 43. № 12. P. 1477-1482.
- Pfeiffer B., Stellingwerff T., Hodgson A.B., et al. Nutritional intake and gastrointestinal problems during competitive endurance events // Med Sci Sports Exerc. 2012. Vol. 44. № 2. P. 344-351.
- Ливзан М. А., Гаус О. В., Турчанинов Д. В., Попелло Д. В. Синдром абдоминальной боли в молодежной среде: распространенность и факторы риска // Экспериментальная и клиническая гастроэнтерология. 2019. № 170 (10). С. 12-17. Eksperimental’naya i klinicheskaya gastroenterologiya. 2022. № 170 (10). Pp. 12-17.]
- Ахмедов В. А., Орлов И. Н., Гаус О. В. Современные методы реабилитации пациентов с синдромом раздраженного кишечника // Терапия. 2022. № 3 (13). С. 49-55. Terapiya. 2022. № 3 (13). Pp. 49-55.]
- Van Wijck K., Lenaerts K., Grootjans J., et al. Physiology and pathophysiology of splanchnic hypoperfusion and intestinal injury during exercise: strategies for evaluation and prevention // Am J Physiol Gastrointest Liver Physiol. 2012. Vol. 303. № 2. P. G155-G168.
- ter Steege R. W., Kolkman J. J. Review article: the pathophysiology and management of gastrointestinal symptoms during physical exercise, and the role of splanchnic blood flow // Aliment Pharmacol Ther. 2012. Vol. 35. № 5. P. 516-528.
- Morton D. P., Callister R. Factors influencing exercise-related transient abdominal pain // Med Sci Sports Exerc. 2002. Vol. 34. № 5. P. 745-749.
- Peters H. P., Wiersma J. W., Koerselman J., et al. The effect of a sports drink on gastroesophageal reflux during a run-bike-run test // Int J Sports Med. 2000. Vol. 21. № 1. P. 65-70.
- Rao K. A., Yazaki E., Evans D. F., Carbon R. Objective evaluation of small bowel and colonic transit time using pH telemetry in athletes with gastrointestinal symptoms // Br J Sports Med. 2004. Vol. 38. № 4. P. 482-487.
- Neufer P. D., Young A. J., Sawka M. N. Gastric emptying during exercise: effects of heat stress and hypohydration // Eur J Appl Physiol Occup Physiol. 1989. Vol. 58. № 4. P. 433-439.
- Rehrer N. J., Beckers E. J., Brouns F., ten Hoor F., Saris W. H. Effects of dehydration on gastric emptying and gastrointestinal distress while running // Med Sci Sports Exerc. 1990. Vol. 22. № 6. P. 790-795.
- Oktedalen O., Lunde O. C., Opstad P. K., Aabakken L., Kvernebo K. Changes in the gastrointestinal mucosa after long-distance running // Scand J Gastroenterol. 1992. Vol. 27. № 4. P. 270-274.
- Van Nieuwenhoven M. A., Brouns F., Brummer R. J. Gastrointestinal profile of symptomatic athletes at rest and during physical exercise // Eur J Appl Physiol. 2004. Vol. 91. № 4. P. 429-434.
- Jeukendrup A. E., Vet-Joop K., Sturk A., et al. Relationship between gastro-intestinal complaints and endotoxaemia, cytokine release and the acute-phase reaction during and after a long-distance triathlon in highly trained men // Clin Sci (Lond). 2000. Vol. 98. № 1. P. 47-55.
- Rudzki S. J., Hazard H., Collinson D. Gastrointestinal blood loss in triathletes: it’s etiology and relationship to sports anaemia // Aust J Sci Med Sport. 1995. Vol. 27. № 1. P. 3-8.
- Waterman J. J., Kapur R. Upper gastrointestinal issues in athletes // Curr Sports Med Rep. 2012. Vol. 11. № 2. P. 99-104.
- Johnson B. K., Comstock R. D. Epidemiology of Chest, Rib, Thoracic Spine, and Abdomen Injuries Among United States High School Athletes, 2005/06 to 2013/14 // Clin J Sport Med. 2022. № 27. P. 388-393.
- Гаус О. В., Ливзан М. А. СРК: что мы знаем о симптомах сегодня? // Consilium Medicum. 2022. Т. 21, № 8. С. 42-48. Consilium Medicum. 2022. T. 21, № 8. pp. 42-48.]
- Rehrer N. J., van Kemenade M., Meester W., Brouns F., Saris W. H. Gastrointestinal complaints in relation to dietary intake in triathletes // Int J Sport Nutr. 1992. Vol. 2. № 1. P. 48-59.
- Wallis G. A., Yeo S. E., Blannin A. K., et al. Dose–response effects of ingested carbohydrate on exercise metabolism in women. // Med Sci Sports Exerc. 2007. № 39. P. 131-138.
- Pfeiffer B., Stellingwerff T., Hodgson A. B., et al. Nutritional intake and gastrointestinal problems during competitive endurance events // Med Sci Sports Exerc. 2012. № 44. P. 344-351.
- Jeukendrup A. E., Currell K., Clarke J., Cole J., Blannin A.K. Effect of beverage glucose and sodium content on fluid delivery // Nutr. Metab. (Lond.). 2009. № 6. P. 9.
- Shi X., Horn M. K., Osterberg K. L., Stofan J. R., Zachwieja J. J., Horswill C. A., Passe D. H., Murray R. Gastrointestinal discomfort during intermittent high-intensity exercise: Effect of carbohydrate-electrolyte beverage // Int. J. Sport Nutr. Exerc. Metab. 2004. № 14. P. 673-683.
- Evans G. H., Shirreffs S. M., Maughan R. J. Postexercise rehydration in man: the effects of carbohydrate content and osmolality of drinks ingested ad libitum // Appl Physiol Nutr Metab. 2009. Vol. 34. № 4. P. 785-793.
- Jeukendrup A. E., Moseley L. Multiple transportable carbohydrates enhance gastric emptying and fluid delivery // Scand. J. Med. Sci. Sports. 2010. № 20. P. 112-121.
- O’Brien W. J., Rowlands D. S. Fructose-maltodextrin ratio in a carbohydrate-electrolyte solution differentially affects exogenous carbohydrate oxidation rate, gut comfort, and performance // Am. J. Physiol. Gastrointest. Liver Physiol. 2011. № 300. P. G181-G189.
- Cox G. R., Clark S. A., Cox A. J., et al. Daily training with high carbohydrate availability increases exogenous carbohydrate oxidation during endurance cycling // J Appl Physiol. 2010. № 109. P. 126-134.
- Lambert G. P., Lang J., Bull A., Eckerson J., Lanspa S., O’Brien J. Fluid tolerance while running: effect of repeated trials // Int J Sports Med. 2008. Vol. 29. № 11. P. 878-882.
В. А. Ахмедов1, доктор медицинских наук, профессор Д. А. Гавриленко
ФГБОУ ВО ОмГМУ Минздрава России, Омск, Россия
1Контактная информация
DOI: 10.26295/OS.2021.13.29.005
Особенности влияния занятий различными видами спорта на органы желудочно-кишечного тракта/ В. А. Ахмедов, Д. А. Гавриленко Для цитирования: Ахмедов В. А., Гавриленко Д. А. Особенности влияния занятий различными видами спорта на органы желудочно-кишечного тракта // Лечащий Врач. 2021; 2 (24): 26-29. Теги: боль в животе, спортсмены, физические нагрузки, качество жизни
Польза дыхательных упражнений для больного панкреатитом
Чтобы поддерживать организм в тонусе, необходимо регулярно заниматься выполнением специальных дыхательных упражнений. Движения простые, но они отлично прорабатывают мышцы, обеспечивают легкий оздоравливающий массаж внутренних органов. В результате постоянных грамотно составленных занятий можно достичь таких результатов:
- насыщение клеток кислородом;
- полное эмоциональное и физическое расслабление;
- нормализация эмоционального фона;
- улучшение настроения;
- тонизация мышц;
- улучшение качества перистальтики кишечника.
Рекомендуется заниматься дыхательными тренировками ранним утром, после пробуждения, обязательно натощак. Нельзя тренироваться сразу после еды. Основная суть выполнения упражнений в том, чтобы увеличить объем грудной клетки посредством вдохов и выдохов с втягиванием живота на выдохе. Процесс вдоха и выдоха делится на отрывки, которые сопровождаются контролируемыми толчками и напряжением брюшной стенки.
Оздоравливающее действие йоги
Физические нагрузки при панкреатите можно или нет? Таким вопросом задаются многие. Как уже стало понятно, спорт полезен пациентам, но многое зависит от вида занятий и их интенсивности.
При панкреатите хронической формы часто рекомендуют занятия йогой. Это гимнастика, которая включает в себя и физические упражнения, основанные на статике и гибкости, и дыхательные манипуляции. Также благодаря медитативной практике можно улучшить психологическое состояние, достичь эмоционального равновесия.
При панкреатите больным рекомендуют хатха-йогу. Она предполагает использование несложных позиций, выполнить которые под силу даже человеку, не имеющему подготовки. К наиболее популярным асанам относятся:
- «гора»;
- «дерево»;
- «горизонт»;
- «воин»;
- «треугольник»;
- «герой».
Такие асаны, как «собака», «наклон вперед», «широкий угол», «верблюд и кошка», рекомендуется выполнять при воспалении поджелудочной хронического типа.
Физические упражнения для людей, страдающих от панкреатита, будут полезными и эффективными помощниками в борьбе с недугом только в том случае, если до и в процессе занятий пациент будет следовать рекомендациям врача. Тренировки должны быть правильно подобраны, с учетом противопоказаний, а также выполняться в умеренном темпе.
О чем необходимо помнить при панкреатите
Выбирая комплекс спортивных упражнений при панкреатите, учитываются факторы:
- Стадия течения и клиническая форма панкреатита. Заболевание в острой стадии станет противопоказанием для физической активности. В указанное время пациенту необходим полный покой, спортивные нагрузки придётся отложить до лучших времен.
- При подборе комплекса тренировок учитывается возраст пациента, сопутствующие хронические заболевания. Ряд упражнений, допускаемых при панкреатите, запрещаются при наличии у пациента прочих болезней.
- При хроническом заболевании поджелудочной железы придётся забыть о большом спорте с достижением олимпийских результатов.
- Если до начала болезни у человека присутствовала физическая подготовка, позволительны нагрузки сильнее, чем тому, кто прежде не занимался спортом.
- Подбирать комплекс для тренировки требуется индивидуально. Лучше сделать выбор с профессиональной помощью, уточнив у врача, разрешено ли переходить к занятиям определённым видом спорта.