Под гастритом в острой форме принято понимать воспалительный процесс, затрагивающий слизистую оболочку желудка, обусловленный негативным влиянием агрессивных факторов извне, представленных в виде сильных раздражителей. К ним можно отнести спиртные напитки, нестабильное эмоциональное состояние, нарушение рациона питания.
На фоне гастрита нарушается нормальная работа желудка, результатом этого является расстройство органов пищеварительной системы. Пациенты с данным заболеванием должны в обязательном порядке обратиться за помощью к гастроэнтерологу, в противном случае повышается вероятность возникновения осложнений.
Острый гастрит
Острая форма воспаления желудка возникает через короткий промежуток времени после воздействия негативных факторов на слизистую оболочку органа. Выраженная симптоматика, включающая боль в животе и нарушение пищеварения, также возникает быстро.
Виды:
- Фибринозный гастрит — воспаление слизистой оболочки, возникающее на фоне отравления кислотами или тяжелого инфекционного заболевания.
- Катаральный гастрит — воспаление, возникающее при неправильном питании. Проявляется поражением клеток слизистой оболочки и миграцией лейкоцитов в очаг воспаления.
- Некротический гастрит — тяжелая форма воспаления, возникающая при попадании различных химикатов в орган. Болезнь характеризуется разрушением слизистой оболочки и более глубоких тканей стенок желудка.
При своевременном лечении острая форма болезни характеризуется благоприятным прогнозом.
Частые вопросы
Опасен ли поверхностный гастрит?
По-своему опасно любое заболевание, особенно, если оно связано с воспалением внутренних органов. Поверхностный гастрит – не исключение. Нельзя забывать о том, что воспалительный процесс имеет тенденцию к распространению, поэтому поражение поверхностных тканей в скором времени может перейти на следующие, расположенные глубже, ткани. Конечно, сам по себе поверхностный гастрит неопасен для жизни. Его опасность заключается в развитии осложнений и усугублении заболевания, которое, при отсутствии должного лечения, обязательно трансформируется в более сложную патологию. Поэтому нельзя игнорировать болезнь: лучше, проще и быстрее вылечить начинающийся процесс, чем впоследствии бороться с тяжелыми последствиями.
Если боли при поверхностном гастрите становятся постоянными, пульсирующими, независимыми от приема пищи – следует заподозрить развитие осложнений.
Бывает ли поверхностный гастрит у детей и как проявляется?
К сожалению, развитие гастрита в детском возрасте – не редкость. Пик заболеваемости приходится на возрастную категорию от 5 до 6 лет, а также от 9 до 12 лет, что может быть связано с периодами стремительного развития детского организма.
Воспаление поверхностной слизистой ткани у детей чаще всего связано со следующими причинами:
- заражение патогенной флорой Хеликобактер;
- неправильный прием лекарств;
- нарушения в питании (некачественная пища, переедание);
- пищевая аллергия;
- вирусные и инфекционные заболевания;
- паразитарные инвазии.
Поверхностный острый гастрит в детском возрасте может легко перейти вглубь тканей, вплоть до некроза. Поэтому при первых признаках поражения ЖКТ у ребенка необходимо срочно принимать меры, обратившись за медицинской помощью.
Хронический гастрит
Хроническая форма патологии может возникать самостоятельно или на фоне острого гастрита. Симптомы болезни не всегда выражены, поэтому воспаление может развиваться в течение многих лет. Наиболее распространенной причиной хронического гастрита является хеликобактерная инфекция.
Виды хронического гастрита:
- Аутоиммунный. Воспаление желудка возникает на фоне нарушения работы защитных систем организма.
- Рефлюксная форма, возникающая при постоянном забросе содержимого тонкой кишки в желудок.
- Бактериальная форма. Длительная инвазия Helicobacter pylori приводит к дистрофическим изменениям во внутренней оболочке органа.
Врачи выделяют и другие формы хронического гастрита, включая радиационный и эозинофильный. Для точного определения этиологии недуга необходимы результаты инструментальных и лабораторных обследований.
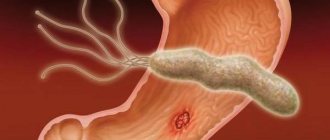
Helicobacter pylori
Во второй половине XX века был выявлен ранее неизвестный фактор, которому сегодня отводят одно из первых мест в этиологии хронического гастрита. Helicobacter pylori — спиралевидная грамотрицательная бактерия, которая инфицирует различные области желудка и двенадцатиперстной кишки. Многие случаи язв желудка и двенадцатиперстной кишки, гастритов,дуоденитов, и, возможно, некоторые случаи лимфом желудка и рака желудкаэтиологически связаны с инфицированием Helicobacter pylori. Успешный опыт с самозаражением одного из первооткрывателей роли Helicobacter pyloriв развитии болезней желудка и двенадцатиперстной кишки — Барри Маршалла и группы добровольцев послужил убедительным доказательством этой теории. В 2005 году Барри Маршалл и его коллега Робин Уоррен за своё открытие были удостоены Нобелевской премии по медицине.
Однако у большинства (до 90 %) инфицированных носителей Helicobacter pylori не обнаруживается никаких симптомов заболеваний. Не каждый хронический гастрит в своей основе имеет бактериальную причину.
Причины возникновения
Гастрит является полиэтиологическим заболеванием. В 90% случаев воспаление желудка возникает на фоне инвазии Helicobacter pylori в слизистую органа. Деятельность бактерии приводит к постепенному разрушению защитной пленки желудка, в результате чего соляная кислота начинает повреждать эпителий и другие ткани. Бактерия обнаруживается в желудке практически каждого второго человека, однако не у всех людей носительство обуславливает поражение органа.
Другие причины:
- Острая бактериальная инфекция, возникающая при проникновении кишечной палочки, стафилококка или стрептококка в орган.
- Другие виды инфекционных заболеваний, включая туберкулез и кандидоз.
- Рефлюксная болезнь желудочно-кишечного тракта, характеризующаяся забросом содержимого двенадцатиперстной кишки в желудок. Желчные кислоты и другие вещества могут повреждать стенки органа.
- Отравление кислотами, щелочами, тяжелыми металлами, солями и другими химикатами, повреждающими ткани желудочно-кишечного тракта.
- Воспалительные и аутоиммунные процессы в других отделах пищеварительной системы, включая хронический дуоденит и болезнь Крона.
- Неблагоприятное воздействие лекарственных веществ. Поражение слизистой оболочки желудка может возникать на фоне приема нестероидных противовоспалительных препаратов, гликозидов, кортикостероидов и некоторых антибиотиков.
- Вредные привычки. Алкоголь и вещества, содержащиеся в табачном дыме, раздражают слизистые оболочки органов.
- Аллергическая реакция, при которой организм атакует обкладочные клетки желудка.
Перечисленные выше факторы вызывают развитие заболевания в большинстве случаев.
Классификация
Принято несколько вариантов разделения поверхностного гастрита.
По локализации
По месторасположению его делят на следующие виды:
- дистальный;
- фундальный (дно желудка);
- гастрит тела органа;
- пангастрит — локализацией являются все слизистые оболочки;
- дистальный — в нижней части органа, где происходит выведение пищи в 12 перстную кишку.
Воспаление может локализоваться в любом отделе желудка
По стадиям
В целях более точной характеристики диагноза в медицине принято условно разделять поверхностный гастрит по стадиям.
Легкий, или поверхностный гастрит 1 степени, характеризуется распространением воспалительного изменения тканей до устьев пилорических желез. При этом количество атрофированных клеток минимальное.
Умеренный, или поверхностный гастрит 2 степени, сопровождается воспалительными явлениями не только поверхностных, но и средних железистых тканей. Количество атрофированных клеток увеличено, по сравнению с гастритом 2 степени.
Выраженный, или поверхностный гастрит 3 степени, представляет собой поражение всей слизистой желудочной стенки до мышечного слоя. Количество атрофически измененных клеточных структур резко повышено.
По течению
Так, выделяют хроническое, рецидивирующее, а также активное течение поверхностного гастрита.
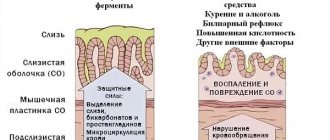
Хроническая форма чаще всего развивается как следствие недолеченной острой формы заболевания. Но в некоторых случаях он может возникать и самостоятельно, в результате неправильного рациона питания, который не соответствует возможностям желудка. Симптомы часто нетипичны, скрыты и могут не вызывать подозрений у пациента. Секреторная функция пищеварительной системы при хроническом течении может оставаться прежней. Для этой формы характерны периодические обострения, которые могут быть восприняты больным, как начало острого заболевания.
Так в разрезе выглядит слизистая оболочка при хроническом поверхностном гастрите
Обострение в большинстве случаев напоминает обычный острый воспалительный процесс. Характерные признаки обострения – это неприятная отрыжка, тошнота до рвоты, повышенное газообразование, резкая боль в желудке, дискомфорт и чувство тяжести в эпигастрии.
Активный гастрит – это фаза активного воспалительного процесса, которая обычно наблюдается в начальной стадии заболевания, а также в период обострения. При продолжительной активности воспалительной реакции патология может через некоторое время перейти из поверхностных тканей в более глубокие слои. В таком случае гастрит перестает быть поверхностным: возникает полноценный воспалительный процесс в желудке со всеми вытекающими неблагоприятными последствиями.
Факторы риска
Помимо перечисленных выше причин формирования гастрита, стоит обратить внимание и на факторы риска болезни. Это состояния, связанные с образом жизни, наследственностью и индивидуальным анамнезом пациента.
Основные факторы риска:
- Неправильное питание. Злоупотребление жирной, острой или соленой пищей увеличивает риск развития гастрита. Кроме того, для желудочно-кишечного тракта вредны газированные напитки, сухарики, чипсы и другие виды фаст-фуда.
- Длительный стресс. Психологическое состояние может влиять на орган путем воздействия на секрецию желудочного сока. При хроническом стрессе в желудке постоянно выделяется кислота.
- Пожилой возраст. Патология чаще всего диагностируется у мужчин и женщин старше 60 лет.
- Заболевания, негативно влияющие на иммунную систему. В первую очередь, это ВИЧ-инфекция и врожденные иммунодефициты.
- Неблагоприятная наследственность. Предрасположенность к болезни может передаться пациенту от родителей.
Учет факторов риска позволяет проводить эффективные профилактические мероприятия.
Симптомы
Проявления болезни зависят от формы воспаления. Симптомы острого гастрита возникают внезапно на фоне воздействия негативных факторов на желудок. Пациенты жалуются на боль в верхней части живота, тошноту и рвоту. Болью также характеризуется хронический гастрит с повышением секреторной активности органа, поскольку при таком недуге образуется избыточное количество соляной кислоты. Воспаление со снижением секреторной активности желудка чаще всего проявляется стертой симптоматикой.
Дополнительные симптомы:
- боль в загрудинной и шейной области (изжога);
- постоянная отрыжка;
- ухудшение аппетита;
- частые позывы к дефекации;
- снижение работоспособности;
- бессонница;
- кровавая рвота;
- стул черного цвета (мелена);
- белый налет на языке;
- вздутие живота;
- ухудшение настроения.
При появлении любых вышеперечисленных симптомов необходимо записаться на прием к гастроэнтерологу.
Осложнения
Без лечения острый или хронический гастрит может вызывать разнообразные осложнения. Некоторые негативные последствия патологии могут угрожать жизни пациента.
Возможные осложнения гастрита:
- Язвенное поражение желудка и тонкой кишки.
- Желудочно-кишечные кровотечения. Симптомы такого осложнения включают бледность кожных покровов, слабость, потливость, головокружение и снижение кровяного давления.
- Перфорация стенки органа с риском возникновения обширного воспалительного процесса.
- Мегалобластная анемия, проявляющаяся слабостью, постоянной усталостью и головокружением.
- Злокачественное новообразование желудка.
Опасные негативные последствия острой формы воспаления могут возникать в течение нескольких суток.
Диагностика
В большинстве случаев обнаружение гастрита не вызывает затруднений. Для прохождения комплексного обследования необходимо записаться на прием к гастроэнтерологу. Врач расспросит пациента о жалобах и изучит анамнестические данные. Общий осмотр иногда позволяет обнаружить внешние проявления недуга. Диагноз ставится после анализа результатов инструментальных и лабораторных обследований. При возникновении острой боли в животе на фоне желудочно-кишечного расстройства врача можно вызвать на дом.
Используемые методы обследования:
- Эзофагогастродуоденоскопия — стандартный метод исследования при подозрении на гастрит или язву желудка. Врач просит пациента лечь на бок и широко открыть рот. Корень языка обрабатывается лидокаином, после чего в желудочно-кишечный тракт вводится гибкая трубка, оснащенная камерой и источником света. Во время обследования врач может изучать состояние слизистой оболочки желудка и кишечника, глядя на монитор. Это наиболее информативный вид диагностики.
- Биопсия слизистой оболочки желудка — забор небольшого количества клеток органа для последующего гистологического исследования и определения причины болезни. Безболезненная биопсия обычно проводится во время эзофагогастродуоденоскопии.
- Рентгенография органа. В желудок предварительно вводится контрастное вещество. Полученный снимок помогает обнаруживать косвенные признаки воспаления.
- Исследование кислотно-щелочного состояния содержимого желудка (рН-метрия). Это исследование помогает определить вид гастрита и оценить эффективность терапевтического лечения болезни.
- Дыхательный тест для выявления бактериальной формы гастрита. С помощью специального устройства оценивается концентрация углерода в выдыхаемом воздухе. Избыток этого вещества свидетельствует о хеликобактерной инфекции.
При необходимости врачу могут потребоваться дополнительные анализы, включая исследование крови и ультразвуковое обследование органов пищеварительной системы. Использование нескольких методов диагностики дает возможность специалисту назначить более эффективное и безопасное лечение.
Лечение
Схема терапии подбирается врачом после определения фактора, вызвавшего воспалительный процесс, и уточнения формы заболевания. Более подробно о современных методах лечения гастрита вы можете прочитать в статье: . В обязательном порядке, вместе с медикаментозной терапией пациенту обязательно назначается лечебная диета. Необходим строгий отказ от курения, алкогольных напитков, некоторых лекарственных средств и вредной пищи. Рекомендованное при гастрите питание также зависит от формы воспаления.
Назначаемые медикаменты:
- Антибиотики, необходимые для устранения хеликобактерной инфекции. Возможно назначение одновременно нескольких антибиотиков вместе с ингибиторами протонной помпы и лекарствами на основе висмута. Другие виды желудочной инфекции устраняются противовоспалительными или противогрибковыми медикаментами.
- Протекторные препараты, защищающие слизистую оболочку желудка от неблагоприятных воздействий. Обволакивающие средства помогают предотвратить воздействие кислоты на стенки органа. Обычно врачи назначают пациентам антациды, нейтрализующие кислоту. Эти препараты нельзя применять на постоянной основе, поэтому курс обязательно ограничивается.
- Лекарства, влияющие на секреторную функцию органа. В первую очередь это ингибиторы протонной помпы и блокаторы Н2-гистаминорецепторов, требующиеся при избыточной кислотности желудочного сока. Эти лекарства нормализуют состояние органа в течение суток. Назначение добавок пепсина требуется при недостаточной секреторной активности желудка.
К дополнительным лекарствам, применяющимся при других формах гастрита, относят кортикостероиды, сорбенты и антидоты. При тяжелом состоянии пациенту может потребоваться инфузионная терапия и хирургическое лечение. Важно помнить, что основным методом профилактики недуга является здоровое питание.
Препараты для подавления бактерий типа Хеликобактер
Метронидазол
Антибиотик широкого спектра воздействия, который подавляет большинство болезнетворных бактерий. Для достижения адекватной терапевтической реакции взрослым пациентам рекомендуется принимать по 500 мг активного вещества три раза в сутки. При включении в комбинированную терапию с другими антибиотиками дозировки могут корректироваться индивидуально для каждого пациента. Рекомендованный курс лечения антимикробным средством составляет семь дней, после чего Метронидазол полностью отменяется. В редких случаях терапия длится в течение двух недель.
Флагил
Также довольно сильный лекарственный антимикробный препарат, который чаще всего применяется в комбинированной терапии с Кларитромицином. Пациентам при наличии бактерий по типу Хеликобактер назначается 500 мг Флагила трижды в сутки. Продолжительность устранения вредных организмов может составить от одной до двух недель с учетом полученной реакции на проводимое лечение.
Кларитромицин
Использование антибиотика может проводится в нескольких схемах. При монотерапии назначается 0,25 г медикамента два раза в сутки после основного приема пищи. При комбинированной терапии могут рекомендовать принимать по 0,5 г активного вещества два раза в сутки. При наличии проблем с почками и печенью следует максимально аккуратно подбирать дозы, чтобы не спровоцировать обострение. Терапия с использованием Кларитромицина может длиться на протяжении 1-2 недель.
Принимать эту группа препаратов следует только при подтвержденном анализе на бактерии типа Хеликобактер, так как они достаточно агрессивно воздействуют на всю пищеварительную систему. Обычно для подавления вредных организмов используется комбинация из нескольких антибиотиков.